Lire l`article complet

MISE AU POINT
24 | La Lettre du Cardiologue • n° 435 - mai 2010
Quand faut-il rechercher
une ischémie myocardique avant
une chirurgie extra-cardiaque ?
When should myocardial ischemia be looked for prior to
non-cardiac surgery?
V. Piriou*
* Service d’anesthésie-réanimation,
centre hospitalier de Lyon-Sud, Pierre-
Bénite.
L
es principaux examens à réaliser en préopératoire
pour rechercher une ischémie myocardique sont
des examens de stress, tels que la scintigraphie
myocardique ou l’échocardiographie à la dobutamine.
Ces examens peuvent être prescrits lors de la période
préopératoire dans le cadre du dépistage ou de la
quantification d’une ischémie myocardique.
La réalisation de tels examens complémentaires
doit tenir compte du contexte économique et n’est
justifiée que si le résultat de ces examens peut
permettre une meilleure quantification du risque
ou une modification de la stratégie périopératoire.
La prescription d’un examen de stress ne devra être
réalisée qu’avec l’arrière-pensée de l’optimisation de
la stratégie de prise en charge. Il faudra d’emblée se
projeter sur la conduite à tenir en cas d’examen de
stress positif : optimisation du traitement médical,
voire revascularisation préopératoire.
Lorsqu’une intervention chirurgicale doit être réalisée
en urgence, ou en semi-urgence, avec un délai qui
ne peut pas être allongé (cas de la chirurgie carci-
nologique, par exemple), le retard entraîné par la
réalisation d’éventuels examens complémentaires
doit être mis en balance avec le bénéfice lié à la
réalisation de ces examens. Dans ce cas, il faut se
poser la question de l’optimisation du traitement
médical et de la réalisation des examens de stress
en postopératoire.
Pourquoi faut-il réaliser
des examens de stress
pour détecter l’ischémie
des patients ?
Les complications cardiovasculaires sont d’autant
plus fréquentes que les patients sont opérés d’une
chirurgie à risque. La chirurgie la plus à risque est
représentée par la chirurgie vasculaire, pour deux
causes principales : la chirurgie vasculaire aortique
entraîne des contraintes hémodynamiques et
des variations pressionnelles importantes, et elle
concerne des patients présentant des atteintes
athéromateuses diffuses, qui ont donc un risque
coronarien important. D’autre part, on sait qu’il
existe une relation directe entre la mortalité à long
terme et l’élévation postopératoire de la troponine,
la mortalité étant directement corrélée à l’intensité
du pic de troponine postopératoire (1). La détection
d’une coronaropathie en préopératoire a pour but de
mieux stratifier le risque des patients, et de diminuer
ce risque en apportant soit un traitement médical,
soit un traitement de la lésion coronaire.
Une étude récente a montré qu’une échocardio-
graphie à la dobutamine positive, révélant de
nouvelles anomalies segmentaires en préopératoire,
est assez bien corrélée à l’apparition de complica-
tions cardiaques postopératoires. Cependant, la
localisation des anomalies révélées lors de l’écho-
cardiographie de stress était très mal corrélée à la
localisation des anomalies constatées en peropé-
ratoire en échocardiographie transœsophagienne
(ETO). Ces examens de stress sont donc incapables
de prédire la localisation des ruptures de plaques
vulnérables en périopératoire, d’autant plus que
ce ne sont pas les plaques les plus sténosantes qui
sont les plus instables, et donc à risque de compli-
cation (2, 3). Cela explique les résultats négatifs des
essais randomisés ayant comparé la revascularisation
préopératoire d’une lésion coronaire sténosante à
un traitement médical optimisé sous couvert de
statine et de bêtabloquant. En effet, l’étude CARP,
qui a inclus 510 patients de chirurgie vasculaire,
en excluant les patients à très haut risque, n’a pas

La Lettre du Cardiologue • n° 435 - mai 2010 | 25
Points forts
»
Les examens pour rechercher une ischémie myocardique avant une chirurgie extra-cardiaque sont la
scintigraphie et l’échocardiographie à la dobutamine.
»Leur réalisation doit permettre de modifier la prise en charge et le pronostic des patients.
»Ils doivent être réservés aux patients les plus à risque et ayant une capacité fonctionnelle faible.
Mots-clés
Risque coronarien
Chirurgie
extra-cardiaque
Scintigraphie
myocardique
Échocardiographie
à la dobutamine
Highlights
»
Dobutamine stress echocar-
diography and nuclear perfu-
sion imaging are the main
preoperative tests to diagnose
a myocardial ischemia before
non cardiac surgery.
»
Testing should be performed
only if it changes periopera-
tive management and patient
prognosis.
»
Preoperative stress testing is
indicated in high risk patients
with a low functional capacity.
Keywords
Coronary risk
Non cardiac surgery
Scintigraphy
Dobutamine stress
echography
montré de bénéfice d’une revascularisation préopé-
ratoire, que ce soit par pontage coronarien ou par
endoprothèse (4). Les indications de revasculari-
sation préopératoire, faisant suite à un test positif,
doivent donc être limitées aux patients les plus à
risque, tels que ceux présentant une sténose du tronc
coronaire gauche (5), les patients tritronculaires à
fraction d’éjection basse, ou les patients présentant
un angor instable (6). Cependant, dans tous les cas,
si une indication de revascularisation est proposée,
celle-ci doit être discutée d’un commun accord entre
les équipes anesthésique, chirurgicale et cardiolo-
gique, et le choix de la technique de revascularisation
préopératoire doit, dans tous les cas, tenir compte
du risque postopératoire lié à la mise en place d’une
endoprothèse coronaire et de la gestion délicate des
antiagrégants plaquettaires dans ces conditions.
À qui faut-il prescrire
des examens de stress ?
Les examens de stress doivent être prescrits pour
poser le diagnostic d’athérome coronarien symp-
tomatique, ou pour évaluer le degré de sévérité du
niveau de stress par lequel cet athérome coronarien
s’exprime, afin d’affiner la stratégie thérapeutique.
Si le patient a été exploré depuis moins d’un an et
qu’il n’a pas présenté de déstabilisation de son état
coronarien, il est inutile de le tester à nouveau. En
revanche, il faudra communiquer à l’équipe anesthé-
sique et chirurgicale le résultat des examens réalisés.
Les examens de stress préopératoires peuvent être
recommandés en l’absence d’exploration récente, si :
– le patient est opéré d’une chirurgie à risque, et
s’il présente une probabilité de coronaropathie
suspectée par des facteurs de risque importants ;
– le patient rapporte une modification récente de
son statut fonctionnel ;
– le patient a présenté un syndrome coronarien aigu.
Les patients à bas risque ne tireront aucun bénéfice
de la réalisation d’un examen de stress préopératoire.
Ce sont les patients qui présentent au moins deux
facteurs de risque cliniques qui bénéficieront de la
réalisation d’un examen de stress préopératoire dans
le cadre d’une chirurgie à risque intermédiaire ou
d’une chirurgie à haut risque.
L’étude DECREASE II a montré que, sous réserve
que les patients soient bien traités médicalement,
il est inutile de proposer des examens de stress
préopératoires à des patients à risque intermé-
diaire (présentant un ou deux facteurs de risque)
[7]. Dans ce contexte, la réalisation des examens
de stress n’améliore pas la survie postopératoire,
mais a pour seul effet de retarder de 3 semaines
la chirurgie.
Facteurs à prendre
en considération
Pour déterminer le risque du patient et les indica-
tions potentielles des examens de stress préopéra-
toires, il est nécessaire d’évaluer plusieurs facteurs
lors de la consultation d’anesthésie, ou lors de la
visite préopératoire chez le cardiologue.
Analyse des facteurs
de risque cliniques
Les facteurs de risque de complications cardiaques
postopératoires retenus sont ceux décrits dans le
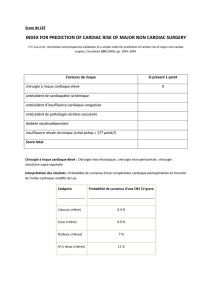
score de Lee (8). Ces facteurs de risque cliniques
sont les suivants : antécédents de cardiopathie isché-
mique non revascularisée, antécédents d’insuffisance
cardiaque, antécédents d’accident vasculaire cérébral
ou d’accident ischémique transitoire, antécédents
de diabète insulino-requérant, insuffisance rénale.
Plus les patients cumulent ces facteurs de risque,
plus ils ont un risque de complication élevé. Ce score
a été validé pour tout type de chirurgie vasculaire,
mais aussi thoracique, digestive, orthopédique, etc.
Ce score de risque prédit la survie à long terme en
postopératoire (9). À ces 5 déterminants cliniques
indépendants, on peut ajouter l’âge, qui améliore
la valeur pronostique du modèle (10).
Chez certains patients à haut risque, la stratification
peut être affinée par le dosage de biomarqueurs
préopératoires, tels que le BNP (brain natriuretic
peptide) [11], bien que l’utilisation de ces biomar-
queurs demande encore une validation. Dans tous
les cas, les biomarqueurs ne peuvent pas être utilisés
en routine pour prédire le risque.

Quand faut-il rechercher une ischémie myocardique
avant une chirurgie extra-cardiaque ?
MISE AU POINT
26 | La Lettre du Cardiologue • n° 435 - mai 2010
La capacité fonctionnelle des patients
doit être évaluée
Les patients qui ont une bonne capacité fonction-
nelle, c’est-à-dire supérieure à 4 équivalents méta-
boliques, n’auront pas besoin d’examens de stress,
car le risque opératoire est faible. En effet, lorsque
la capacité fonctionnelle des patients est élevée,
le pronostic est excellent, même en présence de
facteurs de risque importants (12). Une capacité
fonctionnelle de 4 équivalents métaboliques corres-
pond à l’aptitude à monter deux escaliers, ou à courir
sur une courte distance.
Quels examens réaliser ?
Électrocardiogramme de repos
L’électrocardiogramme de repos devra être réalisé
chez des patients à risque afin de servir d’examen de
référence permettant de diagnostiquer une compli-
cation postopératoire, révélée par des anomalies
électriques nouvelles, et de déterminer des anoma-
lies électriques préexistantes traduisant un risque
de coronaropathie ou un événement récent (sus-
décalage du segment ST, sous-décalage, inversion
des ondes T) ou ancien (ondes Q dans un territoire).
Chez les patients à bas risque, la réalisation d’un
électrocardiogramme préopératoire est inutile (13).
Chez les patients coronariens stables, si un électro-
cardiogramme a été réalisé dans l’année écoulée, il
est inutile d’en refaire un. En revanche, il convient
de récupérer cet examen et de le transmettre aux
équipes anesthésique et chirurgicale. Dans le cadre
d’une chirurgie à faible risque, la réalisation d’un
électrocardiogramme de repos est inutile.
Examens de stress :
scintigraphie myocardique
et échocardiographie à la dobutamine
Les examens de stress préopératoires ont pour
caractéristique de présenter une valeur prédictive
négative élevée comprise entre 90 et 95 %, et une
valeur prédictive positive faible, entre 5 et 10 %
(14). Les quelques méta-analyses publiées compa-
rant scintigraphie et échocardiographie de stress
à la dobutamine sont plutôt en faveur de l’écho-
cardiographie de stress pour prédire les complica-
tions postopératoires (15), d’autant plus que cette
dernière entraîne moins d’irradiation (16). En fait,
ce sont souvent les possibilités locales qui dictent
le choix entre ces deux examens. L’échographie de
repos ne présente pas d’intérêt pour dépister le
risque coronarien préopératoire ; par contre, une
fraction d’éjection préopératoire basse représente
un facteur de risque de complication cardiaque
postopératoire (17).
Lors d’un examen de stress, plus la zone ischémique
est importante, plus le risque postopératoire est
important. Pour la scintigraphie, le risque est impor-
tant en cas de défect réversible représentant plus
de 15 à 20 % de la masse ventriculaire gauche (18) ;
pour l’échocardiographie de stress, le pronostic est
défavorable lorsque l’ischémie occupe plus de 4 terri-
toires sur 17 (19).
L’angio-scanner, l’IRM, ou la tomographie par
émission de positons n’ont pas été évalués pour
la détection du risque coronaire dans le contexte
périopératoire. Du fait de l’absence d’évaluation
de ces examens, leur réalisation en préopératoire
ne peut pas être recommandée.
En pratique
Plusieurs points méritent
d’être considérés successivement
L’existence d’une situation cardiaque évolutive
doit faire repousser toute chirurgie non urgente ou
non vitale, car elle témoigne de conditions cliniques
instables représentant un facteur de risque majeur
de déstabilisation de l’état cardiaque : présence d’un
syndrome coronarien aigu, d’un angor sévère de
classe III ou IV (classification canadienne), existence
d’une insuffisance cardiaque décompensée ou d’une
valvulopathie sévère, notamment une valvulopathie
sténosante.
La classification du risque lié à la chirurgie : les
chirurgies artérielles vasculaires sont toutes consi-
dérées comme étant à haut risque. Les chirurgies à
faible risque sont les actes d’endoscopie, les chirur-
gies ophtalmologiques, les chirurgies superficielles
(sein), les chirurgies gynécologiques, orthopédiques
et urologiques mineures. Les chirurgies à risque
intermédiaire sont toutes les autres chirurgies :
abdominales, carotidiennes, chirurgies majeures
de la tête et du cou, chirurgie orthopédique majeure,
chirurgie de transplantation, chirurgie urologique
majeure.
Les patients opérés d’une chirurgie mineure n’ont
pas besoin d’examen de stress complémentaire en
raison de la faible incidence des complications.

MISE AU POINT
Figure. Algorithme de synthèse (proposition du groupe de travail chargé des recomman-
dations “Prise en charge du coronarien qui doit être opéré en chirurgie non cardiaque”
(SFAR-SFC).
Chirurgie urgente
Patient stable
Capacité fonctionnelle
≥ 4 MET < 4 MET
Test d’ischémie
Chirurgie
Optimisation du traitement médical préopératoire
Patient stablePatient instable
Chirurgie non urgente
Chirurgie à risque
intermédiaire
ou élevé
Chirurgie
à faible risque
Facteur de risque
clinique < 2
Facteur de risque
clinique > 3
– Retarder la chirurgie
et discussion collégiale
– Traitements spécifiques
– Discuter l’opportunité
d’une éventuelle revascularisation
– Surveillance per- et post-
opératoire rapprochée
– +
La Lettre du Cardiologue • n° 435 - mai 2010 | 27
L’évaluation de la capacité fonctionnelle : un
patient capable de réaliser un effort d’au moins
4 équivalents métaboliques sans symptôme pourra
supporter sans problème le stress opératoire et se
passer ainsi, dans la majorité des cas, d’examens
complémentaires cardiovasculaires.
Le risque lié au patient est évalué à partir des
5 facteurs de risque clinique du score de Lee. Un
patient présentant un score de Lee faible ou intermé-
diaire (≤ 2 facteurs de risque) n’a pas besoin d’exa-
mens complémentaires, sous réserve qu’il bénéficie
d’un traitement médical adapté (20). Plus le nombre
de facteurs de risque est important, plus la préva-
lence de la maladie coronarienne est élevée, plus le
risque de complication périopératoire est augmenté
et plus l’indication d’un examen de stress préopé-
ratoire est évidente (21).
En cas d’examen de stress positif, la place de l’in-
dication de revascularisation préopératoire doit
être systématiquement mise en balance avec un
traitement médical optimisé par un traitement par
bêtabloquant, statines et, éventuellement, antia-
grégant plaquettaire par aspirine. Dans tous les cas,
les patients à risque bénéficieront d’une prise en
charge périopératoire particulière avec un respect de
la balance en oxygène (prise en charge des hypoten-
sions, des hypertensions artérielles périopératoires,
de la tachycardie, de la normothermie peropératoire
avec prévention de l’hypothermie, transfusion en cas
d’anémie caractérisée par une hémoglobine inférieure
à 10 g/dl, prévention de l’hypoxémie). Ces patients
bénéficieront du monitorage per- et postopératoire
en SSPI du segment ST, d’électrocardiogrammes
postopératoires réguliers et du monitorage biolo-
gique par le dosage postopératoire de la troponine Ic.
Algorithme de prise en charge (figure)
En cas de chirurgie urgente, le patient sera évalué
a posteriori.
Si la chirurgie est élective, c’est-à-dire non urgente, il
convient d’écarter une pathologie cardiaque instable,
qui nécessite un traitement spécifique selon les
recommandations en vigueur avant l’intervention
chirurgicale.
En l’absence de pathologie cardiaque instable, le
risque chirurgical sera évalué :
➤
en cas de risque chirurgical faible, le patient
pourra être opéré sans qu’un test d’effort soit
nécessaire ;
➤
en cas de risque chirurgical intermédiaire à élevé,
la capacité fonctionnelle du patient sera évaluée :
– si celle-ci est correcte, c’est-à-dire d’au moins
4 équivalents métaboliques, la chirurgie pourra être
effectuée sans réaliser de test à la recherche d’une
ischémie. Chez les patients cumulant les facteurs
de risque cliniques du score de Lee, le traitement
médical sera continué, voire optimisé (il ne faut
jamais arrêter un traitement par bêtabloquant ou
par statines chez un patient prenant ce traitement
de façon chronique). L’introduction d’un traitement
médical peut, dans ce cas, être discutée si le patient
ne bénéficiait pas d’un tel traitement ;
– lorsque la capacité à l’effort est diminuée, ou si
elle n’est pas évaluable, le nombre de facteurs de
risque cliniques du score de Lee intervient, celui-ci
étant modulé par le type de chirurgie :
• lorsque le patient n’a pas de facteur clinique ou a un
seul facteur de risque, la chirurgie peut être réalisée ;

Quand faut-il rechercher une ischémie myocardique
avant une chirurgie extra-cardiaque ?
MISE AU POINT
28 | La Lettre du Cardiologue • n° 435 - mai 2010
• lorsque le patient présente plus de deux facteurs
de risque, l’indication d’un examen de stress doit
être discutée de façon consensuelle entre les
équipes d’anesthésie et de chirurgie et les équipes
de cardiologie. La décision de réaliser un examen de
stress devra être envisagée par rapport à la réalisa-
tion de la chirurgie sous bêtabloquants et statines
(figure, p. 27).
La réalisation d’un test d’ischémie est donc limitée
aux patients qui présentent une capacité fonc-
tionnelle diminuée et plusieurs facteurs de risque
cliniques, ainsi que dans le cas d’une chirurgie à
risque intermédiaire ou d’une chirurgie vasculaire.
Conclusion
Les principaux examens de stress à proposer dans le
cadre de l’évaluation préopératoire du risque coro-
narien sont la scintigraphie et l’échocardiographie de
stress. Au fil des ans, les recommandations se sont
affinées et ont restreint ces examens aux patients les
plus à risque, dans le cadre d’une chirurgie à risque,
chez lesquels les examens vont modifier la stratégie
thérapeutique. En effet, le risque a progressivement
diminué pour se concentrer sur les patients les plus
à risque, probablement par l’amélioration de la prise
en charge périopératoire et par les progrès liés au
traitement médical des patients à risque coronarien.
Une littérature de plus en plus abondante et convain-
cante souligne l’intérêt de l’optimisation du traite-
ment médicamenteux des patients à risque (22).
La perspective d’une chirurgie doit peu influencer
la prise en charge du patient à risque coronarien,
mais elle est l’occasion d’une optimisation de son
traitement. Une grande majorité de patients coro-
nariens ou de patients à risque peut être opérée sans
nécessité de bilan complémentaire, sous réserve d’un
traitement médical adapté. Les bilans complémen-
taires sont réservés aux patients à risque, à faible
capacité fonctionnelle, candidats à une chirurgie à
haut risque ou éventuellement à risque intermé-
diaire. Devant l’existence de facteurs de mauvais
pronostic révélés par ces explorations, une réflexion
consensuelle pluridisciplinaire, intégrant les équipes
de chirurgie, d’anesthésie et de cardiologie, doit
mettre en balance une stratégie invasive face à une
optimisation médicale. ■
1. Landesberg G, Shatz V, Akopnik I et al. Association of
cardiac troponin, CK-MB, and postoperative myocardial
ischemia with long-term survival after major vascular
surgery. J Am Coll Cardiol 2003;42:1547-54.
2. Little WC, Constantinescu M, Applegate RJ et al. Can
coronary angiography predict the site of a subsequent
myocardial infarction in patients with mild-to-moderate
coronary artery disease? Circulation 1988;78:1157-66.
3. Boden WE, O’Rourke RA, Teo KK et al. Optimal medical
therapy with or without PCI for stable coronary disease.
N Engl J Med 2007;356:1503-16.
4. McFalls EO, Ward HB, Moritz TE et al. Coronary-artery
revascularization before elective major vascular surgery.
N Engl J Med 2004;351:2795-804.
5. Garcia S, Moritz TE, Ward HB et al. Usefulness of revas-
cularization of patients with multivessel coronary artery
disease before elective vascular surgery for abdominal
aortic and peripheral occlusive disease. Am J Cardiol 2008;
102:809-13.
6. Fleisher LA, Beckman JA, Brown KA et al. ACC/AHA 2007
guidelines on perioperative cardiovascular evaluation and
care for noncardiac surgery: a report of the American College
of Cardiology/American Heart Association Task Force on
Practice Guidelines (Writing Committee to Revise the 2002
Guidelines on Perioperative Cardiovascular Evaluation for
Noncardiac Surgery): developed in collaboration with the
American Society of Echocardiography, American Society
of Nuclear Cardiology, Heart Rhythm Society, Society of
Cardiovascular Anesthesiologists, Society for Cardiovas-
cular Angiography and Interventions, Society for Vascular
Medicine and Biology, and Society for Vascular Surgery.
Circulation 2007;116:e418-99.
7. Poldermans D, Bax JJ, Schouten O et al. Should major vascular
surgery be delayed because of preoperative cardiac testing in
intermediate-risk patients receiving beta-blocker therapy with
tight heart rate control? J Am Coll Cardiol 2006;48:964-9.
8. Lee TH, Marcantonio ER, Mangione CM et al. Derivation
and prospective validation of a simple index for prediction
of cardiac risk of major noncardiac surgery. Circulation
1999;100:1043-9.
9. Hoeks SE, op Reimer WJ, van Gestel YR et al. Preoperative
cardiac risk index predicts long-term mortality and health
status. Am J Med 2009;122:559-65.
10. Boersma E, Kertai MD, Schouten O et al. Perioperative
cardiovascular mortality in noncardiac surgery: validation
of the Lee cardiac risk index. Am J Med 2005;118:1134-41.
11. Cuthbertson BH, Amiri AR, Croal BL et al. Utility of B-type
natriuretic peptide in predicting perioperative cardiac events
in patients undergoing major non-cardiac surgery. Br J
Anaesth 2007;99:170-6.
12. Morris CK, Ueshima K, Kawaguchi T, Hideg A, Froeli-
cher VF.The prognostic value of exercise capacity: a review
of the literature. Am Heart J 1991;122:1423-31.
13. Noordzij PG, Boersma E, Bax JJ et al. Prognostic value of
routine preoperative electrocardiography in patients under-
going noncardiac surgery. Am J Cardiol 2006;97:1103-6.
14. Kertai MD, Boersma E, Sicari R et al. Which stress test
is superior for perioperative cardiac risk stratification in
patients undergoing major vascular surgery? Eur J Vasc
Endovasc Surg 2002;24:222-9.
15. Kertai MD, Boersma E, Bax JJ et al. A meta-analysis
comparing the prognostic accuracy of six diagnostic tests
for predicting perioperative cardiac risk in patients under-
going major vascular surgery. Heart 2003;89:1327-34.
16. Sicari R, Nihoyannopoulos P, Evangelista A et al. Stress
echocardiography expert consensus statement: European
Association of Echocardiography (EAE) (a registered branch
of the ESC). Eur J Echocardiogr 2008;9:415-37.
17. Rohde LE, Polanczyk CA, Goldman L, Cook EF, Lee RT,
Lee TH. Usefulness of transthoracic echocardiography as
a tool for risk stratification of patients undergoing major
noncardiac surgery. Am J Cardiol 2001;87:505-9.
18. Etchells E, Meade M, Tomlinson G, Cook D. Semiquanti-
tative dipyridamole myocardial stress perfusion imaging for
cardiac risk assessment before noncardiac vascular surgery:
a meta-analysis. J Vasc Surg 2002;36:534-40.
19. Boersma E, Poldermans D, Bax JJ et al. Predictors of
cardiac events after major vascular surgery: Role of clinical
characteristics, dobutamine echocardiography, and beta-
blocker therapy. JAMA 2001;285:1865-73.
20. Poldermans D, Hoeks SE, Feringa HH. Pre-operative
risk assessment and risk reduction before surgery. J Am Coll
Cardiol 2008;51:1913-24.
21. Wijeysundera DN, Beattie WS, Austin PC, Hux JE,
Laupacis A. Non-invasive cardiac stress testing before elec-
tive major non-cardiac surgery: population based cohort
study. BMJ 2010;340:b5526.
22. Poldermans D, Bax JJ, Boersma E et al.; Task Force for
Preoperative Cardiac Risk Assessment and Perioperative
Cardiac Management in Non-cardiac Surgery of the Euro-
pean Society of Cardiology (ESC) and endorsed by the
European Society of Anaesthesiology (ESA). Guidelines
for pre-operative cardiac risk assessment and perioperative
cardiac management in non-cardiac surgery. Eur Heart J
2009;39:2769-812.
Références bibliographiques
1
/
5
100%