Conduite à tenir chez un patient coronarien sou

CONDUITE A TENIR CHEZ UN PATIENT CORONARIEN
SOUS ANTI-AGREGANT PLAQUETTAIRE
ET DEVANT SUBIR
UN GESTE INTERVENTIONNEL CHIRURGICAL EXTRACARDIAQUE
D. Carrié
Les anti-agrégants plaquettaires (Aspirine, Clopidogrel) réduisent la morbi-mortalité
cardiovasculaire notamment après angor stable ou instable, infarctus du myocarde,
angioplastie transluminale coronaire, voire après accident ischémique transitoire. C’est dire
l’importance de ce traitement de choix conforté par les résultats de l’étude CURE après
syndrome coronarien aigu, sans sus-décalage du segment ST qui confirme le bénéfice à 9
mois d’une double anti-agrégation plaquettaire aspirine – plavix par rapport à l’aspirine seule.
De plus après pose d’endoprothèse coronaire, la double anti-agrégation plaquettaire aspirine-
plavix doit être maintenue trois à quatre semaines si un stent métallique non actif est implanté
alors que si un stent actif type sirolimus ou paclitaxel est implanté, cette durée d’anti-
agrégation plaquettaire doit être d’au moins six à douze mois.
Bien sûr cette nouvelle stratégie thérapeutique n’est pas sans poser des problèmes majeurs
pour les patients qui doivent bénéficier d’un geste chirurgical extra-cardiaque au cours de la
première année après un tel épisode coronarien.
Aucune étude prospective randomisée ou non ne permet d’arrêter ou de continuer sans risque
les anti- agrégants plaquettaires au cours d’un tel geste extra-cardiaque (endoscopie,chirurgie
dentaire, carcinologique…).
Si le risque hémorragique de continuer l’anti-agrégation plaquettaire n’est pas négligeable
mais parfois difficile à évaluer, le risque thrombotique intra-stent après arrêt des anti-
agrégants plaquettaires est lui mieux évalué dans la littérature.
En effet, l’ensemble des publications confirme l’arrêt prématuré des traitements anti-
agrégants plaquettaires comme facteur prédictif majeur de thrombose de stent sub-aigue ou
tardive.

C’est dire si les sociétés savantes évaluent spécialité par spécialité les risques à la fois
hémorragiques et thrombotiques péri-opératoires des anti-agrégants plaquettaires. L’essentiel
des études porte sur des actes chirurgicaux pour lesquels les conséquences fonctionnelles ou
vitales du saignement sont notoires (ORL, ophtalmologie) et sur des actes souvent encadrés
par des médicaments ayant une activité anti-plaquettaire (chirurgie cardiaque, orthopédie).
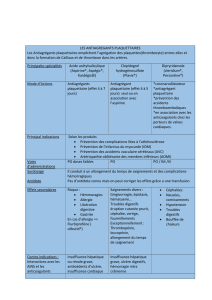
Beaucoup d’actes chirurgicaux doivent être différés en l’absence de données claires sur le
risque hémorragique en présence d’anti-agrégants plaquettaires. Ainsi selon la localisation
spécifique de l’intervention extra-cardiaque, des niveaux de preuve concernant le risque
hémorragique sont évalués et aident dans la décision opératoire et le mode d’anesthésie. Ainsi
dans les procédures à faible risque hémorragique, aucun ajustement du traitement anti-
agrégant plaquettaire n’est nécessaire alors que bien sur dans les procédures à haut risque il
est souhaitable d’arrêter tout traitement antithrombotique avant la procédure et pendant le
temps nécessaire à leur inactivation. Dans les situations à risque hémorragique
intermédiaire,le patient doit subir le geste interventionnel extra-cardiaque sous un agent anti
agregant plaquettaire type Aspirine ou Plavix. Il n’existe pas de traitement de substitution et
l’association HBPM Cebutid n’a rien montré en termes de prévention du risque thrombotique.
Ainsi, chez un patient porteur d’un stent actif qui doit arrêter les anti-agrégants plaquettaires
(neuro-chirurgie, rupture d’anevrysme, chirurgie carcinologique profonde…) il est impératif
d’informer le patient du risque de thrombose, d’impliquer le cardiologue dans la modification
des anti-agrégants plaquettaires de la période péri-opératoire et de reprendre le traitement le
plus précocément possible en sachant qu’actuellement, le patient ayant bénéficié de
l’implantation d’un stent actif est porteur d’une carte précisant le type de stent, la date de mise
en place, et les coordonnées du cardiologue.
En synthèse, il est important devant tout geste interventionnel extra-cardiaque chez un patient
porteur de stent actif sous double anti-agrégation plaquettaire d’évaluer le risque
cardiovasculaire du patient et le risque hémorragique en fonction du type de la chirurgie. Les
risques de thrombose intra-stent sont largement supérieurs au risque hémorragique dans
beaucoup de situations et il est donc souhaitable soit d’opérer le patient sous Anti-agregants
plaquettaires , soit de ne pas programmer d’acte interventionnel si la revascularisation par
stent actif date de moins de 6 mois. Enfin, si une chirurgie extra-cardiaque est programmée
dans les six mois, la préférence va au stent nu plutôt qu’au stent actif.
1
/
2
100%