De nouveaux défis pour les promoteurs de régimes privés

www.revueavantages.ca AVANTAGES SEPTEMBRE 2007 15
MédicaMents biologiques
De nouveaux défis
pour les promoteurs
de régimes privés
par Johanne Brosseau et Pauline Ruel
en raison de leurs coûts très élevés et de leur mode
d’administration, même s’ils traitent un nombre limité de
patients, les médicaments biologiques confrontent les régimes
privés d’assurance médicaments à de nouveaux défis.
Cet article n’a pas la prétention d’identifier de façon
exhaustive tous les enjeux et solutions liés aux bio-
médicaments, mais de fournir un minimum d’information
aux promoteurs de régimes privés inquiets de leur venue.
La démonstration de la rentabilité et de l’efficacité d’un
biomédicament n’est pas évidente. D’une part, les gouver-
nements exigent des études exhaustives qui démontrent le
ratio coûts-bénéfices, mais refusent de payer les coûts élevés
qui en résultent, pour amortir les investissements dans ces
recherches. D’autre part, on conteste la valeur des études
cliniques parce qu’elles sont généralement effectuées par
rapport à un placebo, qu’elles sont limitées dans le temps et
surtout, qu’elles impliquent un nombre très restreint de
patients car une faible partie de la population souffre de ces
pathologies.
Biomédicaments génériques
Contrairement aux médicaments chimiques, les médicaments
biologiques présentent une structure moléculaire complexe
qui n’est pas facile à produire. La version générique d’un
biomédicament peut donc être de même composition
qualitative et quantitative au niveau de la substance active,
mais présenter des différences quant à la matière première ou
aux procédés de fabrication. C’est pourquoi un manufacturier
générique devra produire des données précliniques et
cliniques supplémentaires, dans des conditions déterminées
par voie réglementaire. Les médicaments biogénériques
peuvent réduire les coûts, mais pas à un niveau comparable à
celui des médicaments non biologiques.

www.revueavantages.ca AVANTAGES SEPTEMBRE 2007 17
Du fait qu’ils sont composés de grandes molécules, la plupart
des médicaments biologiques doivent être administrés par
injection. En général, les régimes privés couvrent le coût du
médicament, mais excluent les frais d’administration. À moins
de gérer un montant maximum admissible, calculé sur la base du
prix coûtant de l’ingrédient, ou de recevoir une preuve d’achat
qui sépare ces deux composantes, il est difficile de contrôler
l’exclusion des frais d’administration prévus au contrat.
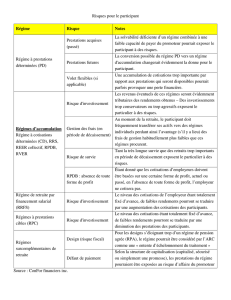
Couvrir ou ne pas couvrir? Voilà la question
Un nombre croissant de biomédicaments injectables et de
nouveaux médicaments oraux, notamment dans le traitement
du cancer, ne sont pas remboursés par les régimes publics.
Toutefois, certains changements législatifs adoptés récemment
au Québec (loi 130) et anticipés en Ontario, permettent que ces
médicaments soient administrés dans un établissement public.
Ceci évite les coûts faramineux d’administration à l’étranger
et réduit la grogne populaire, en permettant aux patients assurés
par des régimes privés d’avoir accès à ces médicaments.
Cette approche ne contrevient pas à la Loi sur la santé,
puisqu’il s’agit de services non assurés, mais l’assurance privée
pourrait devoir en assumer les coûts et les contrats devront
s’adapter à cette nouvelle réalité.
De plus, cette pratique soulève des questions fondamentales :
• Comment les régimes privés peuvent-ils justifier le rem-
boursement de médicaments que les experts provinciaux et
fédéraux ont recommandé de ne pas ajouter au formulaire
provincial ? Les capacités financières de l'État ne permettent
pas de rembourser tous les médicaments, mais les capacités
des régimes privés sont-elles illimitées ?
• Les patients dont les régimes privés paient aux hôpitaux des
revenus pour des services d'infusion et d'injection seront-ils
favorisés, au détriment d'autres services assurés par le
régime public ?
• Comment contrôler que les médicaments soient utilisés
uniquement pour les indications approuvées par Santé
Canada et conformément aux lignes directrices de trai-
tement élaborées par les experts médicaux ?
n La liste des médicaments faisant l’objet d’une
préautorisation et la qualité de cette gestion sont variables
entre assureurs, et parfois chez un même assureur, en
fonction du système d’administration sur lequel est géré
le contrat d’assurance. De plus, le but premier est
d’administrer les exclusions au contrat et non de gérer une
utilisation optimale, notamment en s’assurant que :
l Un médicament plus dispendieux, de deuxième ou
de troisième intention, est uniquement lorsque les
médicaments moins coûteux ont échoué ou ne sont
pas indiqués.
l La période de traitement est contrôlée et qu’une
évaluation périodique des résultats est effectuée pour
éviter la poursuite de traitements dispendieux mais
inefficaces.
l Le médicament est prescrit aux patients dont le profil
correspond à celui des participants aux études
cliniques et à un stade d’évolution de la maladie qui
en justifie l’utilisation.
n Le risque de rembourser des médicaments prescrits pour
des indications non officielles au Canada est réel et
croissant.
l Les médecins prescrivent des médicaments dispendieux
MÉDICAMENTS BIOLOGIQUES Qu’est-ce qu’un médicament
biologique
ou biomédicament ?
Les médicaments biologiques ou
biomédicaments sont issus de techniques
qui utilisent de la matière vivante (tissus,
cellules, protéines) pour concevoir ou
produire des substances actives. Ainsi, des
organismes vivants ou leurs composants
cellulaires sont utilisés pour produire
de l’insuline humaine, de l’hormone
de croissance, des facteurs anti-
hémophiliques, des anticorps et des
interférons, lesquels sont des protéines
produites par les cellules du système
immunitaire pour défendre l’organisme
contre les virus, bactéries, parasites et cellules
tumorales et traiter des maladies virales
comme l’hépatite, le virus des papillomes
et le VIH ou le cancer.
Parmi les biomédicaments les plus utilisés,
on retrouve les anticorps monoclonaux
(SIDA, hépatites), les insulines recombinantes
dans le traitement du diabète, les facteurs
de coagulation (hémophilie), les vaccins et
les immunomodulateurs, dont les indications
multiples incluent diverses formes d’arthrite
et la maladie de Crohn.
Les biomédicaments sont concentrés dans
des classes pharmacologiques servant
principalement à traiter des maladies
chroniques. Par conséquent, les
manufacturiers ont intérêt à explorer toutes les
potentialités d’une classe, avant de prospecter
d’autres classes inconnues. Ceci explique
pourquoi la multiplication des indications (par
exemple, efficace dans plusieurs cancers) pour
un même biomédicament fait croître les coûts,
au même titre que l’augmentation du nombre
de biomédicaments offerts sur le marché.

www.revueavantages.ca AVANTAGES SEPTEMBRE 2007 19
pour des indications non approuvées, notamment sur la
base du fait que cette pratique est généralisée ou
rapportée dans la littérature, en prenant pour acquis que
les assurés se feront rembourser inconditionnellement
par les régimes privés.
l Quand un médicament est disponible légalement sur le
marché canadien, les patients assurés par des régimes
privés peuvent se faire prescrire ce médicament pour
une indication non approuvée, dans le cadre d’études
cliniques visant justement à obtenir l’approbation de
nouvelles indications. On sait que les patients des
régimes publics se verront systématiquement refuser le
remboursement de ces médicaments, en raison d’une
gestion plus rigoureuse des indications non
approuvées.
• Comment concilier la nécessité de restreindre le rembour-
sement aux indications officielles et le désir de réaliser les
économies substantielles résultant de l'utilisation de cer-
tains médicaments pour des indications non officielles ?
n Par exemple, Avastin approuvé au Canada dans le
traitement du cancer colorectal peut être utilisé à la place
de Lucentis, approuvé dans le traitement de la
dégénérescence maculaire. À cause de leur mécanisme
d’action similaire, les ophtalmologistes ont pensé utiliser
l’Avastin dans le traitement de la dégénérescence
maculaire, même si cette indication n’est pas approuvée.
Le manufacturier de Lucentis justifie les coûts beaucoup
plus élevés en invoquant les sommes investies dans la
recherche clinique pour obtenir son approbation dans le
traitement de la dégénérescence maculaire.
• Comment s'assurer qu'on identifie les patients dont les
caractéristiques permettent de prévoir une réponse positive
au traitement, comme dans le cas du Herceptin contre le
cancer du sein ?
Des contrôles additionnels doivent être implantés par les
régimes privés, pour limiter les augmentations de coûts :
n Vérifier que le patient est ambulatoire et n'est pas
hospitalisé.
n Contrôler le montant réclamé par le pharmacien ou
l'hôpital : les assurés des régimes publics bénéficient
d'ententes qui prévoient que seul le coût de l'ingrédient
sera facturé, c’est-à-dire exempt d'honoraires et de marge
de profit.
n Contrôler les frais d'administration des médicaments aux
patients.
Il s'agit d'un défi pour les assureurs et d'une occasion
d'affaires pour certaines firmes spécialisées dans l'administration
de ce type de médicaments, qu'on appelle communément
« specialty pharmacy » aux États-Unis. Ces fournisseurs
peuvent réduire les coûts en négociant des rabais basés sur leur
volume d'achat des médicaments injectables et proposer des
prix concurrentiels pour l'administration de ces médicaments.
Toutefois, en raison du risque de conflit d'intérêts, il faut
instaurer des mécanismes de contrôle par des autorités
compétentes et indépendantes, afin d'éviter le prolongement de
traitements coûteux et inefficaces.
Dans le but de faciliter l'accès à un médicament, de con-
trôler les coûts et de garantir une utilisation appropriée, les
manufacturiers concluent des ententes avec ces fournisseurs.
Toutefois, au Québec, les professionnels de la santé n'aiment
pas se faire imposer un fournisseur et c'est une réalité avec
laquelle assureurs et manufacturiers doivent composer,
notamment en respectant le libre choix du lieu d'adminis-
tration, mais en imposant un montant maximum admissible.
Attentes des assurés et mission
du régime d’assurance
Au Québec, il ne faut pas perdre de vue que nonobstant le
contrat d’assurance, le patient peut toujours se prévaloir de la
mesure du patient d’exception pour obtenir un remboursement.
Voilà une autre raison de bien établir le cadre de décision et de
définir clairement le rôle de l’assureur afin qu’il gère ces cas
rigoureusement, selon les critères établis par le gouvernement.
La majorité des assurés des régimes privés croient que tous
les médicaments seront remboursés, surtout si les coûts sont
très élevés et que leur survie en dépend. Certaines organisations
peuvent témoigner de l’acharnement de certains employés et
de leur famille, de l’intervention de leur ombudsman et du
déchirement entraînés par le refus de rembourser des
médicaments qui coûtent 100 000 $ pour prolonger la vie de
quelques mois, au mieux dans 40 % des cas. Ces situations
forcent les administrateurs à reconsidérer la mission du régime
qu’ils ont adoptée et communiquée à leurs membres, de façon
à créer des attentes réalistes et à maintenir la viabilité financière
à long terme du régime. L’époque où tous les médicaments
prescrits étaient remboursés semble révolue.
À juste titre, les administrateurs de régimes estiment ne pas
avoir la compétence pour gérer la liste des médicaments
admissibles et ne veulent pas être directement et même
indirectement impliqués dans la gestion de cas. C’est pourquoi
un nombre croissant d’entre eux veulent transiger avec des
assureurs qui se sont dotés de comités thérapeutiques crédibles
et compétents, capables d’assumer, à l’intérieur des paramètres
définis par le promoteur de régime, la lourde responsabilité de
gérer la couverture médicaments (évaluation, définition,
évolution), d’administrer les cas et d’en assumer pleinement
les conséquences.
La première étape dans la recherche de solutions est
d’identifier et de comprendre la nature du problème. Nous
espérons avoir contribué à cette démarche en
suscitant une réflexion au sein des organisations et
en provoquant des discussions entre les promoteurs
de régimes et leurs conseillers et assureurs, avant
d’être confrontés à de difficiles réalités… s
JOHANNE BROSSEAU est conseillère principale
chez Groupe-conseil Aon à Montréal.
PAULINE RUEL M. Sc. est conseillère pharmaceutique
pour le Groupe-conseil Aon.
MÉDICAMENTS BIOLOGIQUES
1
/
3
100%