Une équipe mobile ViaTrajectoire au chevet des situations

Une Équipe Mobile Trajectoire au chevet
des situations impossibles :
Expériences en Alsace
Dr Jean Sengler, Mme Albane Brunner, Dr Marie Dick.

2
Le contexte
2009 : équipes de déploiement Trajectoire SSR en Alsace,
2012 : rédaction d’un cahier des charges pour la création
d’une Équipe Mobile d’intervention adossée à l’équipe de
déploiement.
Objectif : améliorer la fluidité et la pertinence des
parcours patients en aval du MCO et du SSR sans
distinction d’âge, ni de pathologies des patients.

3
2013 : création de 2 Équipes Mobiles
Trajectoire expérimentales dont les missions
sont :
Le repérage des patients refusés par tous les SSR ou
séjours prolongés de plus d’une semaine / date
d’admission souhaitée,
D’apporter une aide à l’orientation et faire aboutir les
transferts,
Le suivi du parcours du patient,
De sensibiliser les équipes soignantes à la détection
précoce des situations difficiles.
(lettre de mission de l’ARS)

4
Composition
3 Coordonnateurs :
Dr Marie Dick – Strasbourg (TS2)
Dr Jean Sengler et Mme Albane Brunner – Mulhouse (TS4)
Des équipes pluridisciplinaires : TS2 TS4
Médecins (Gériatre et MPR) 0.30 ETP 0.10 ETP
Assistants sociaux,
cadres socio-éducatifs 0.20 ETP 1.00 ETP
Ergothérapeutes 1.00 ETP 0.50 ETP
Cadres de santé infirmiers / 0.30 ETP
Secrétaires mutualisé 0.30 ETP
→ Budget total : 211 000€

5
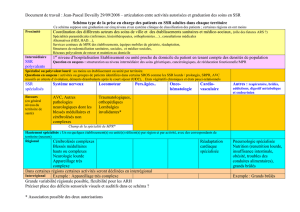
Signalement des situations
Qui ?
Équipe soignante, médecins, cadres de santé, assistants
sociaux, gestionnaires de lits.
Comment ?
Via la fonction « Expertise » dans Trajectoire
Par téléphone ou par mail.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%