13 AES

AES
Epidemiologie, conduite à
tenir , prévention
où en est on en 2012 ?
Elisabeth Bouvet
Hôpital Bichat
Geres

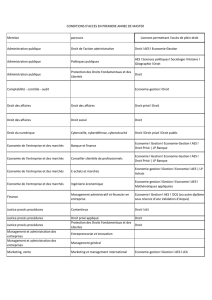
Accident Exposant au Sang (AES)
•Définition (Circ. n
°
DGS/DH/98/249 du 20 avril 1998)
•Tout CONTACT PERCUTANE (piqûre, coupure…)
•ou PROJECTION sur muqueuse (œil, bouche…) ou sur
peau lésée (eczéma, coupure antérieure)
•Avec du SANG ou un liquide biologique contenant du
sang
•Accident du travail le plus fréquent dans les
hôpitaux
•Prise en compte du risque dans les années 80

Le début du SIDA et les 1ères
contaminations du personnel
de santé
•1981 : 1ers malades
•1985 : 1er cas de contamination d’un personnel de santé :
transmission par piqûre avec une seringue ayant servie chez
une patiente africaine atteinte du SIDA
Le Concours Médical 1985;107;19:1904
•1986 : D’autres cas de contaminations professionnelles
décrits dans la littérature
Notion de risque de contamination
par contact avec le sang : notion
d’AES

AES=Un risque pour les soignants
un risque pour les patients
Needlestick during
surgery (suture)
10 PCI/surgeon/yr
Low-risk ABE,
full-bore needles
HIV risk for patient if surgeon HIV:
between 1/42,000 – 1/420,000 procs
(Bell 1992)
Anaesthesiology: 1/750
HCV
HBV
HIV
HCW infections
•316 HIV (CDSC 1999)
•Thousands of HCV
•Tens of thousands HBV
(to 1980s)
0.1 PCI/nurse/yr
High-risk ABE,
hollow-bore needles
Needlestick during
blood sampling

Risque de transmission
du VIH, VHC et VHB
Virus
Nb de
personnes
infectées en
France
Proportion de
personnes
ignorant leur
infection
Risque moyen
après
accident
percutané
Risque moyen
après
contact cutanéo-
muqueux
VIH
150 000
20%
0,32 %
0,03%
VHC
232 000
(ARN+)
40%*
1,8 %
?
/10
VHB
281 000
(Ag HBs+)
55%*
6-30 %
(Ag HBe-/+)
?
/10
* Données de l’enquête de prévalence sur les hépatites virales B et C de 2004
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
1
/
31
100%