O Le glucose dans le liquide interstitiel

LA MESURE DU GLUCOSE EN CONTINU
DOSSIER
Diabète & Obésité • Mars 2012 • vol. 7 • numéro 57 81
* Université Henri-Poincaré, Nancy I ; Diabétologie, Maladies
Métaboliques & Nutrition, Hôpital Brabois Adultes & CIC Inserm
ILCV, CHU de Nancy
lulaire du glucose sous l’action de
l’insuline, tant en phase statique
que dynamique (3)
(Fig. 1)
. La re-
lation entre les taux de glucose
plasmatique et ceux du liquide
interstitiel est donc complexe,
dépendante de l’état physiolo-
gique, mais également du nombre
de calibrations (4).
LES TRAVAUX EXPÉRIMENTAUX
Ceci a été montrée par des travaux
réalisés sur le rat non diabétique,
lors des variations glycémiques
induites par une charge glucosée
ou secondairement à une injec-
tion d’insuline (4). Après charge
glucosée, l’augmentation du glu-
cose interstitiel est inférieure de
30 % à celle mesurée au niveau
plasmatique. Inversement, sous
l’action de l’insuline, le glucose
interstitiel baisse moins rapide-
ment mais de façon prolongée,
surestimant par conséquent la
fréquence et la durée des épisodes
hypoglycémiques.
En pratique, plusieurs études
chez l’homme (5, 6) ont montré,
d’une part, qu’il existait un re-
tard d’environ 5 minutes dans
la mesure du glucose interstitiel
par rapport au glucose plasma-
tique et, d’autre part, que l’ampli-
tude des fluctuations du glucose
était également diérente (7).
Lorsque le taux de glucose aug-
mente, la variation du signal du
glucose interstitiel est inférieure
à l’élévation du glucose plasma-
tique et, à l’opposé, lorsque la
glycémie plasmatique s’abaisse
(par exemple à l’occasion d’une
épreuve de clamp hypoglycé-
mique), la variation du signal
du glucose interstitiel est supé-
rieure à celle du glucose plasma-
tique.
CONSÉQUENCES PRATIQUES
Ces constatations sont indépen-
dantes du type de capteur utilisé
(invasif ou non invasif) et sont
donc à prendre en compte lors
de l’interprétation des données
glycémiques provenant de sys-
tèmes transformant le signal du
glucose interstitiel. Les conditions
de calibration du capteur sont donc
cruciales car elles tiennent compte
xxxxx
xxxxx
xxxxxx
xxxxx
1 Le glucose
dans le liquide interstitiel
Quelle pertinence physiologique
pour la mesure de la glycémie ?
n
La mesure du glucose en continu devrait idéalement s’effectuer dans le milieu vasculaire afin de
juger le niveau glycémique du patient. Cette technique reste trop complexe à mettre en place si bien
que le choix s’est porté, ces dernières années, sur un abord sous-cutané. La concentration du glu-
cose est alors mesurée dans le milieu extravasculaire, et plus précisément dans le milieu interstitiel.
Quelle est sa pertinence physiologique pour la mesure de la glycémie ?
Pr Bruno Guerci*
LIMITES ANALYTIQUES
DES CAPTEURS
DE GLUCOSE
LE “GLUCOSE INTERSTITIEL” :
UN CHOIX PRAGMATIQUE
Le choix s’est donc porté sur un
abord sous-cutané afin de mesu-
rer la concentration du glucose
dans le milieu extravasculaire,
et plus précisément dans le mi-
lieu interstitiel. En eet, dans des
conditions physiologiques, les
variations de concentrations de
glucose interstitiel et vasculaire
sont intimement corrélées (1).
Ce choix pragmatique se heurte
cependant à des obstacles tech-
niques : il n’existe pas de concor-
dance parfaite entre les valeurs
de glucose mesurées dans le mi-
lieu vasculaire et celles dosées
dans le milieu interstitiel (2). Ces
diérences tiennent en partie à
des raisons physiologiques d’ac-
tion de masse et de captation cel-

LA MESURE DU GLUCOSE EN CONTINU
DOSSIER
82Diabète & Obésité • Mars 2012 • vol. 7 • numéro 57
des variations de la glycémie et de
l’insulinémie à un temps donné, et
sont déterminantes pour maintenir
un enregistrement de qualité tout
au long de la durée de vie du capteur
(8).
D’autres paramètres peuvent in-
terférer sur la qualité du résultat
métabolique, comme le débit san-
guin du tissu adipeux. Celui-ci est
classiquement diminué chez le
sujet obèse, le volume de liquide
interstitiel est alors plus faible
au niveau de la peau (9). Afin de
pondérer les insusances des
systèmes de détection du glucose
interstitiel, les fabricants de cap-
teurs de glucose ont intégré ar-
tificiellement, dans leur logiciel
de traitement de l’information,
un décalage de quelques minutes
entre le moment exact de la me-
sure et l’achage horaire du résul-
tat (10, 11).
Ce manque de parallélisme entre
les compartiments plasmatique
et interstitiel soulève finalement
deux problèmes : le choix d’un
seuil d’alerte de baisse du glu-
cose, et secondairement l’orien-
tation des décisions thérapeu-
tiques correctrices. Koschinsky
et al. (12) ont mis en garde les
cliniciens sur les risques de mau-
vaise interprétation des don-
nées du capteur, en insistant par
ailleurs sur le rôle crucial que re-
présente la calibration initiale du
système.
LES TECHNIQUES
DE MESURE DU GLUCOSE
EN CONTINU PAR
CAPTEUR SOUS-CUTANÉ
Les systèmes de mesure en conti-
nu du glucose doivent répondre à
un cahier des charges bien défini.
Cela fait appel à des qualités de :
• calibration ;
• linéarité ;
• exactitude ;
• délai ;
• spécificité de réponse du cap-
teur;
• biocompatibilité (7).
Il est souhaitable que la réponse
du capteur soit linéaire in vivo
jusqu’à 20 mM/l, que l’exactitude
soit proche de celle des lecteurs de
glycémie, que le délai de réponse du
capteur soit inférieur à 10 minutes
(sachant que le pancréas répond à
une variation de la glycémie dans
les 3 minutes), que la spécificité
de la réponse pour le glucose soit
excellente et enfin que la miniatu-
risation et la biocompatibilité du
capteur soit acceptable. C’est le cas
des capteurs jetables, et des sys-
tèmes totalement implantés, et de
ceux dont la méthode fait appel à
une détection enzymatique et am-
pérométrique.
POURQUOI
ET COMMENT CALIBRER ?
La calibration constitue la di-
culté majeure commune à l’en-
semble des systèmes de mesure.
Le capteur a pour mission de trans-
former de manière continue une
concentration de glucose en un si-
gnal dont l’interprétation peut, en
retour, donner une estimation de la
concentration de glucose. En théo-
rie, un seul point de calibration de-
vrait être nécessaire. En pratique, la
sensibilité du capteur, corps étran-
ger pour l’organisme, tend à varier
avec le temps, ce qui nécessite selon
les cas de calibrer le capteur jusqu’à
plusieurs fois par jour ; la qualité de
la calibration dépendant de la pré-
cision de la méthode de référence
utilisée. Il s’agit le plus souvent
d’une mesure capillaire sujette, elle
aussi, à un coecient de variation,
et non d’une glycémie plasmatique
de laboratoire.
La stabilité du capteur après son
insertion doit être obtenue dans
un délai rapide afin de commencer
l’enregistrement dès que possible.
Cette stabilité et cette spécificité
de mesure du glucose doivent être
maintenues dans le temps pour
une exactitude des résultats sur
toute la durée de vie du capteur et
donc de l’enregistrement continu
des concentrations de glucose, no-
tamment à l’occasion des variations
de concentrations de glucose (4).
DÉLAI DU TRAITEMENT
DES INFORMATIONS
L’accession immédiate au résul-
tat métabolique rencontre pour-
Glucose endogène Glucose exogène
Glycémie
plasmatique
Insuline
Glucose
interstitiel
t min
Insuline
Cellule
Capteur de
Glucose S.C.
Elimination
du glucose
-
+
+
Figure 1 – Modèle multicompartimental des relations glucose-insuline pour la détection
du glucose par les capteurs sous-cutanés (3).

LA MESURE DU GLUCOSE EN CONTINU
DOSSIER
Diabète & Obésité • Mars 2012 • vol. 7 • numéro 57 83
tant un écueil technique : celui du
temps nécessaire à collecter et à
transférer l’échantillon qui sera
analysé. Certains logiciels de trai-
tement des données du capteur en
tiennent compte afin de réduire ce
qu’il est convenu d’appeler le “déca-
lage intrinsèque du capteur” chiré
à plusieurs minutes. Des progrès
ont été réalisés dans ce sens grâce
à une amélioration de la perméa-
bilité sélective des membranes des
capteurs (13).
FRÉQUENCE DES MESURES
DU GLUCOSE INTERSTITIEL
Une fréquence élevée des mesures
est préconisée pour ne pas mécon-
naître, sur une courte période, une
variation des concentrations de
glucose de l’ordre de 10 mg/dl. Ain-
si, l’obtention de mesures toutes les
5 minutes est souhaitable, ce que
les diérents modèles de capteurs
de glucose permettent de réaliser.
QU’EST-CE QUE LA MÉTHODE
ÉLECTROCHIMIQUE ?
Seule la méthode électrochimique a
fait la preuve de son intérêt et de sa
fiabilité. Elle repose sur l’utilisation
d’une électrode ou d’une microfibre
implantée directement dans le tissu
sous-cutané à l’aide d’un guide d’in-
sertion (“serter”), et qui mesure
ainsi la concentration de glucose
dans le tissu interstitiel. Le système
est porté par le patient pendant ses
activités habituelles, sans modifier
sa manière de vivre ni son ASG plu-
riquotidienne. Le patient peut éga-
lement noter les divers événements
survenus pendant ses journées
d’enregistrement (modifications de
traitements, notamment les doses
d’insuline, prise d’un repas ou d’une
collation, réalisation d’une activité
physique, survenue de symptômes
évocateurs d’hypoglycémie).
FIABILITÉ ET CONTRÔLE
DE QUALITÉ DES
CAPTEURS DE GLUCOSE
SOURCES D’ERREURS
PRÉ-ANALYTIQUES
Elles sont en grande partie liées
aux procédures de mise en place
des capteurs de glucose qui ne
seraient pas respectées. La visite
initiale doit ainsi être le moment
privilégié pour éduquer le patient
à l’utilisation du moniteur lors de
l’hospitalisation et/ou en ambula-
toire, pour lister les procédures de
l’autosurveillance glycémique. Il
faut insérer le capteur dans le tissu
sous-cutané abdominal, s’assurer
que l’autocontrôle glycémique est
ecace et examiner les enregis-
trements à pratiquer. Enfin, il faut
initialiser le capteur de glucose et
eectuer la première calibration
pendant une période de relative
stabilité glycémique (14, 15). Les
exigences faites au patient doivent
être bien comprises et acceptées,
d’ou l’importance de l’information
et de l’éducation par un personnel
qualifié lors de la visite initiale.
L’autosurveillance glycémique
(ASG) doit être pratiquée de 2 fois
par jour à 5 fois par semaine selon
le type de capteur utilisé
(Tab. 1)
.
La tenue d’un carnet ou journal
alimentaire est obligatoire. De
même, tous les événements mar-
quants doivent être colligés scru-
puleusement et en temps réel
(insuline, prise alimentaire et
horaires, activité et exercice phy-
sique, hypoglycémies, etc.).
Hélas, des problèmes techniques
peuvent survenir et ne permet-
tent pas toujours d’utiliser la tota-
lité des périodes d’enregistrement.
Par conséquent, lorsque le capteur
est utilisé à titre diagnostique, de
nombreux auteurs proposent de
réaliser au moins deux enregistre-
ments successifs ou répétés, quel
que soit le type de capteur utilisé
(16-19).
PRÉCISION DE MESURE
DES CAPTEURS DANS LES ZONES
MÉTABOLIQUES UTILES
Il serait logique d’appliquer aux
capteurs de glucose la même exi-
gence de contrôle de qualité que
celle que l’on demande aux lecteurs
de glycémies. Actuellement, il n’en
est rien, les capteurs de glucose ap-
partenant aux dispositifs médicaux
implantables (DMI) alors que les
lecteurs de glycémie doivent ré-
pondre aux exigences du diagnos-
tic in vitro plus strict en matière
d’exactitude et de précision. Des
critères de fiabilité ont été propo-
sés par les firmes commercialisant
les capteurs de glucose. Ceux-ci
Tableau 1 – Les différents systèmes de mesure du glucose en continu. Spécificités techniques en termes
de durée d’enregistrement, de calibration du capteur et de fréquence de mesure.
Durée d’enregistrement Nombre de calibrations
(glycémie capillaire)
Fréquence de mesure du glucose
iPro2 - PRT® 6 jours 2 x / jour (lecture à la 2e heure) 5 minutes
Navigator® 5 jours 5 x (1, 2 -début lecture-, 12, 24, 72 h) Toutes les minutes
Seven+® 7 jours (10 jours) À 2 heures puis toutes les 12 h 5 minutes
Glucoday® 2 jours (x2) 1x /48 h 3 minutes

LA MESURE DU GLUCOSE EN CONTINU
DOSSIER
84Diabète & Obésité • Mars 2012 • vol. 7 • numéro 57
ne constituent, le plus souvent,
qu’une validation interne de la
qualité de l’enregistrement (20).
Globalement, la précision des
capteurs de glucose, quels qu’ils
soient, est inférieure à celle des
lecteurs de glycémie.
Tous les capteurs ont le même ob-
jectif : donner des tendances de
variations du glucose interstitiel
C’est donc le cas à l’état basal, mais
aussi lors de fortes variations de la
glycémie plasmatique (8).
• En situation d’hypoglycémie
ou d’hyperglycémie (expéri-
mentation réalisée chez des té-
moins non diabétiques, soumis à
un clamp eu- et hypoglycémique),
un nouvel d’état d’équilibre doit
se mettre en place entre le secteur
plasmatique et interstitiel, d’où un
rés. D’après les auteurs d’un récent
article, le système nerveux cen-
tral subirait moins de fluctuations
glycémiques comparativement
au muscle et au tissu adipeux, et
serait ainsi en partie protégé en
situation d’hypoglycémie (23). Ce
phénomène pourrait également
expliquer pourquoi, dans une cer-
taine mesure, des valeurs basses de
glycémies observées en périphérie
(secteur plasmatique) ne se tradui-
sent par aucune symptomatologie
clinique notamment neurogluco-
pénique du fait de concentrations
maintenues à des valeurs normales
de glucose dans le système nerveux
central
(Tab. 2 , Fig. 4)
.
Malheureusement, la pertinence
des concentrations de glucose in-
terstitiel vis-à-vis des évènements
relatifs au diabète n’a pas été ex-
plorée. Ainsi, pour des raisons his-
toriques, mais aussi techniques,
les décisions thérapeutiques re-
posent encore à ce jour sur des
valeurs de glucose sanguin, exclu-
sivement.
CALIBRATION
DES CAPTEURS DE GLUCOSE
Du fait d’un décalage intrinsèque
propre au capteur, des diérences
entre plasma et liquide intersti-
tiel à l’état basal et celles qui peu-
vent s’accentuer à l’occasion de
fortes variations des concentra-
tions de glucose, il est souhaitable
d’initialiser le capteur de glucose
en période de relative stabilité
glycémique. Les périodes pré-
prandiales, notamment de fin de
matinée, sont à privilégier. En
revanche, les périodes post-pran-
diales et les situations de risque
hypoglycémique sont à éviter.
En eet, lorsque la pente de varia-
tion du glucose est élevée, la dié-
rence de mesure entre la concen-
tration de glucose plasmatique et
interstitielle s’accentue (de 13 % et
jusqu’à 19 %) (24).
les plus proches des valeurs de gly-
cémie plasmatique. Cependant, ils
dièrent les uns des autres par cer-
taines caractéristiques technolo-
giques ou analytiques. Une étude a
comparé ces 4 modèles, suggérant
une précision plus importante du
système FreeStyle Navigator®, com-
parativement aux autres systèmes,
notamment dans les valeurs basses
proches de l’hypoglycémie (21).
QUE MESURE-T-ON
EXACTEMENT DANS LE
MILIEU INTERSTITIEL?
DIFFÉRENCES ENTRE
GLYCÉMIE PLASMATIQUE
ET GLUCOSE INTERSTITIEL
Le diérentiel qui existe entre la
concentration de glucose du mi-
lieu interstitiel sous-cutané et le
secteur plasmatique
(Encadré)
ex-
plique la nécessité de calibrer les
capteurs de glucose de manière
régulière dans le but de maintenir
leur exactitude de mesure tout le
temps de l’enregistrement.
De manière générale, la concen-
tration de glucose interstitiel est
inférieure à ce qui est observé au
niveau capillaire ou plasmatique.
décalage temporel parfois impor-
tant observé entre les valeurs de
glucose plasmatique et interstitiel
(Fig. 3)
(22).
• L’insuline semble jouer un rôle
majeur dans ces variations de
concentrations entre les compar-
timents plasmatique et interstitiel,
de par son action facilitatrice dans
la captation cellulaire du glucose (8).
A ce titre, il convient de prévenir
le patient de ces possibles discor-
dances, et du fait que sa valeur de
glycémie capillaire doit rester la
valeur de référence sur laquelle
se fonder pour l’adaptation du
traitement. Les ajustements thé-
rapeutiques destinés à l’améliora-
tion de l’équilibre glycémique ont
donc toujours été fondés sur des
mesures de glucose sanguin. Pour-
tant, les concentrations de glucose
dans le tissu interstitiel reflètent
plus fidèlement les variations mé-
taboliques qui s’opèrent dans les
cellules musculaires, adipocytaires
et les autres cellules de l’organisme
comparativement au secteur vas-
culaire. Les variations de concen-
trations de glucose interstitiel lors
de prise de glucides ou à l’occasion
de bolus d’insuline sont en eet
diérentes selon les tissus explo-
L’objectif est de donner des tendances de
variations du glucose interstitiel les plus
proches des valeurs de glycémie plasmatique.

LA MESURE DU GLUCOSE EN CONTINU
DOSSIER
Diabète & Obésité • Mars 2012 • vol. 7 • numéro 57 85
ARGUMENTS CLINIQUES
À L’UTILISATION
DE LA MGC
En termes d’ecacité métabo-
lique, le recul obtenu par la publi-
cation, ces 10 dernières années, de
données convaincantes sur l’uti-
lité de la MGC permet aujourd’hui
d’espérer un remboursement de
cette technique dans certaines
conditions et indications bien éta-
blies. Seuls les résultats les plus
significatifs sur la MGC sont déve-
loppés dans ce chapitre.
INTÉRÊT D’UN ENREGISTREMENT
DU GLUCOSE EN TEMPS RÉEL
L’étude Guard Control est la pre-
mière à avoir démontré l’eca-
cité de la MGC (Guardian® RT)
sur l’HbA1c à 3 mois, comparée
à l’ASG conventionnelle chez
des diabétiques de type 1 (25).
L’HbA1c, initialement à 9,6 %,
est améliorée significativement
de 0,6 % par rapport au groupe
contrôle.
RÔLE PRIMORDIAL
DE L’OBSERVANCE
AU PORT DU CAPTEUR
Dans l’étude JDRF (Juvenile Dia-
betes Research Fundation), chez
des diabétiques de type 1 majo-
ritairement traités par pompe
et beaucoup mieux équilibrés
au départ que dans l’étude pré-
cédente, la MGC (Navigator®,
Guardian®/Paradigm®-RT, Dex-
Com Seven®), comparée à l’ASG
conventionnelle, améliore l’équi-
libre glycémique essentielle-
ment dans le groupe des adultes
(HbA1c - 0,50 %) qui ont utilisé
le capteur le plus souvent et le
plus durablement pendant les
6 mois de l’étude (26). L’exten-
sion de l’étude à 12 mois montre,
avec la poursuite d’une utilisation
assidue du capteur (6,5 jours/se-
maine), un maintien de l’ecacité
sur l’HbA1c et une réduction de la
fréquence des hypoglycémies sé-
vères (27).
MESURE DU GLUCOSE EN CONTINU
ASSOCIÉE À UNE PERFUSION
CONTINUE D’INSULINE
L’étude RealTrend, en s’appuyant
sur le constat du rôle essentiel
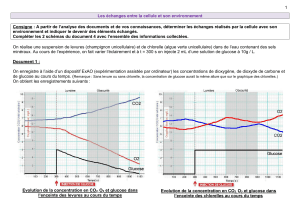
Modèle cinétique du passage du glucose dans le liquide interstitiel
Rebrin et al. ont clairement décrit un modèle comparti-
mental de cinétique du glucose entre le plasma (V1) et
le liquide interstitiel (V2). Il est admis que les concentra-
tions de glucose s’équilibrent entre les diérents sec-
teurs par diusion passive selon un rapport de concen-
trations existant entre le plasma et le liquide interstitiel
au niveau duquel est implanté le capteur (7). Dans des
conditions dynamiques où la glycémie varie fortement
sous l’action d’une prise alimentaire, de la production
hépatique de glucose ou à l’occasion d’une injection
d’insuline, le gradient entre les deux secteurs (plasma/
interstitium) augmente, ce qui nécessite de retrouver un
nouvel état d’équilibre dans les minutes qui suivent. Ceci
explique en partie que la sensibilité du capteur soit aec-
tée et que son exactitude par rapport à une méthode de
référence soit prise en défaut
(Fig. 2)
.
La biocompatibilité des capteurs intervient également
dans la stabilité de la mesure, ce qui explique qu’une
seule calibration est nécessaire avec le Glucoday® dont
la cellule de mesure du glucose se situe à l’extérieur
du corps et non en contact avec les tissus et éléments
circulants du milieu sous-cutané.
Figure 2 – Echanges du glucose entre les volumes plasmatique et interstitiel et conséquences en termes de sensibilité du capteur (7).
 6
6
 7
7
 8
8
1
/
8
100%