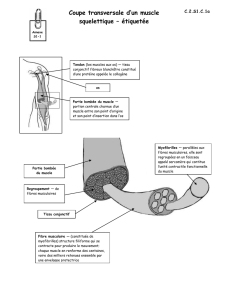
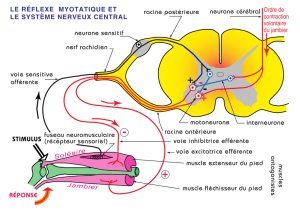
De la corne antérieure au muscle, des difficultés d interprétation de l

35
Correspondances en Nerf & Muscle - Vol. III - n° 1 - février 2005
De la corne antérieure
au muscle, des difficultés
d’interprétation de l’EMG
■
■
G. Chauplannaz*
* SCP neurologie Le Rebatêl, Lyon.
CAS CLINIQUE
O
BSERVATION CLINIQUE
Une patiente de 62 ans, ouvrière retraitée depuis
deux ans, développe progressivement, durant
les mois de mars et d’avril 2002, des troubles de
la marche, avec un périmètre de marche limité à
1 km. On note comme seul antécédent une rupture
de la coiffe des rotateurs. En automne 2001, elle
a ressenti une fatigue importante. Elle avait des
douleurs lombaires droites et inguinales. Elle a
des difficultés pour se relever lorsqu’elle est à
genoux. Elle signale également des troubles de
la déglutition depuis plusieurs années, avec des
fausses routes. Plusieurs bilans ORL auraient
été négatifs. Elle a perdu 4 kg (passant de 58 à
54 kg). Elle n’a pas de crampe, pas de paresthé-
sies, pas de trouble urinaire.
Le premier examen neurologique met en évidence
une amyotrophie distale des membres inférieurs
et une aréflexie achilléenne. Les réflexes cutanés
plantaires sont en flexion. Il n’y a aucun trouble
sensitif.
Sur les radiographies standard du rachis, il existe
des aspects d’arthrose cervicale.
Un premier ENMG réalisé en avril 2002 objective :
(tableau).
L’examen EMG de détection objective des poten-
tiels de fibrillation et des potentiels lents positifs
assez abondants au niveau des deux jambiers
antérieurs, du vaste externe gauche et, de manière
plus discrète, au niveau du vaste externe droit et
du court fléchisseur du gros orteil droit. Le recru-
tement est considéré comme réduit, avec des
tracés intermédiaires à intermédiaires pauvres
comportant des potentiels d’unité motrice (PUM)
à des fréquences élevées au niveau des jambiers
antérieurs, des vastes externes et, à un moindre
degré, au niveau des muscles plantaires. Il existe
des PUM polyphasiques. Il n’y a aucune anoma-
lie au niveau des premiers interosseux dorsaux
droits et gauches.
Il est conclu à une “importante atteinte neuro-
gène haute, probablement pluriradiculaire, ou
de la corne antérieure, justifiant une IRM et des
potentiels évoqués moteurs”.
L’IRM cervicale montre un canal cervical à la limite
inférieure de la normale en C5-C6 (9 mm), sans
hypersignal médullaire.
Conduction motrice
Nerf Muscle Lat. dist. (m-s) Vitesse (m/s) Onde F Ampl. (mV)
Péronier gauche Pédieux 5,4 45 51 0,6
Péronier droit Pédieux 5,9 46 49 5,1
Tibial gauche Abd. halluc. 5,6 43 52 7
Tibial droit Abd. halluc. 5,8 42 53 5,5
Conduction sensitive
Nerf Vitesse (m/s) Amplitude (V)
Sural gauche 39 11
Sural droit 46 13
Tableau.

36
Correspondances en Nerf & Muscle - Vol. III - n° 1 - février 2005
CAS CLINIQUE
En juin 2002, la patiente est adressée en consul-
tation pour des potentiels évoqués moteurs. À
l’examen, elle marche mal sur les talons, surtout
du côté droit. Il existe un signe du tabouret et une
amyotrophie globale des jambes et des cuisses.
Il n’y a pas de fasciculation. Les réflexes achil-
léens sont nettement diminués, surtout à droite.
Les réflexes cutanés plantaires sont en flexion. Il
n’y a pas d’amyotrophie au niveau de la langue.
Il n’y a pas de trouble sensitif objectif.
L’étude des potentiels évoqués moteurs par
stimulation magnétique est normale.
Un contrôle de l’ENMG est alors réalisé. Il confirme
le caractère normal des conductions motrice et
sensitive.
Des potentiels de fibrillation et des potentiels
lents positifs peu abondants sont mis en évi-
dence au niveau du jambier antérieur droit, des
muscles paravertébraux lombaires bas droits et
thoraciques droits. Au niveau du jambier anté-
rieur droit et du droit antérieur droit, le tracé est
rapidement interférentiel, avec des PUM de durée
brève (figure 1). Au niveau du vaste externe droit,
les PUM ont des durées brèves (figure 2). Il n’y a
pas de potentiels de fasciculation. Il a également
été observé des PUM de durée brève au niveau
du chef externe du deltoïde droit.
L’étude quantifiée (programme IPA, Nicolet Viking)
oriente vers un processus myogène au niveau
du droit antérieur droit (rapport M/T : 1,11).
Le dosage des CK est à 955 (limite supérieure
des valeurs normales : 180).
La biopsie musculaire est réalisée au niveau du
vaste externe droit. “L’aspect histologique est
celui d’une myosite. Les faisceaux musculaires
sont très largement dissociés par des éléments
lymphocytaires. Ces éléments se dispersent dans
l’interstitium des fibres musculaires, qui sont de
calibre irrégulier et qui montrent parfois des
images de nécrose. Les vaisseaux étudiés sont
tous de structure histologique normale, dépour-
vus de signe de vascularite. Il n’y a pas de dépôt
amyloïde.”
C
OMMENTAIRES
Avant de poser le diagnostic de sclérose latérale
amyotrophique (SLA) dans un contexte clinique
évocateur, l’examen électroneuromyographique
doit permettre d’envisager d’autres hypothèses
et d’essayer de les éliminer : neuropathie motrice
avec blocs de conduction multiples, atteintes
pluriradiculaires motrices, polyradiculonévrites
chroniques, polyneuropathies, amyotrophies spi-
nales, sclérose latérale primitive, polymyosite,
myasthénie (1).
Il faut retenir que les anomalies EMG considérées
isolément ne sont jamais spécifiques d’une affec-
tion particulière. Le type d’anomalie et leur répar-
tition topographique peuvent aider l’électromyo-
graphiste.
Les anomalies caractéristiques de la SLA ont fait
l’objet de plusieurs mises au point de la part
de comités de la Fédération mondiale de neuro-
Figure 1. Jambier antérieur droit.
Figure 2. Vaste externe droit.

37
Correspondances en Nerf & Muscle - Vol. III - n° 1 - février 2005
logie (2). Le diagnostic de SLA est certain lorsque
des signes d’atteinte du premier et du second
neurone moteur sont évidents à 3 niveaux, pro-
bable à 2 niveaux, possible à 1 niveau ou s’il
existe une atteinte pyramidale à 2 niveaux, et
suspect s’il existe des signes d’atteinte du second
motoneurone à 2 niveaux ou du premier moto-
neurone à 1 niveau. Les niveaux correspondant
à cette classification sont les niveaux bulbaire,
cervical, thoracique et lombo-sacré. Les ano-
malies rencontrées sont la présence d’activités
spontanées, potentiels de fibrillation et de fas-
ciculation, et les modifications de la morpho-
logie des PUM : augmentation de leur ampli-
tude, aspect polyphasique, et présence de PUM
instables, traduisant une réinnervation collaté-
rale. La réduction du recrutement traduit la perte
des motoneurones, activés à des fréquences plus
élevées pour compenser la réduction de leur
nombre.
Il peut paraître surprenant que l’EMG puisse
prêter à confusion au cours d’une polymyosite.
Les activités spontanées, en particulier les poten-
tiels de fibrillation ou leur équivalent, les potentiels
lents positifs, peuvent en imposer pour une atteinte
axonale alors qu’elles ne sont que la conséquence
de la nécrose des fibres musculaires.
Les modifications de la morphologie des PUM
sont causées par les lésions segmentaires des
fibres musculaires et par la perte de fibres mus-
culaires de l’unité motrice disséminées dans le
muscle. Il en résulte une réduction de la durée
et de l’amplitude des PUM. Avec l’évolution du
processus, certaines unités motrices auront perdu
toutes leurs fibres (3).
L’analyse du recrutement peut donc s’avérer
difficile. Alors qu’habituellement il est observé
un recrutement précoce en cas de myopathie, la
perte d’unités motrices peut entraîner des aspects
pseudo-neurogènes. D’où la nécessité d’une
étude attentive de la morphologie des PUM.
Les polymyosites à début bulbaire peuvent éga-
lement simuler la SLA, en particulier lorsque le
dosage des CK est normal (4).
Enfin, les myosites à inclusions posent parfois
des problèmes particulièrement difficiles, avec
une possible association des aspects “myopa-
thiques” à une neuropathie périphérique.
■
R
ÉFÉRENCES
1. Daube JR. Electrodiagnostic studies in amyotrophic
lateral sclerosis ans other motor neuron disorders. Muscle
Nerve 2000;23:1488-502.
2. Brooks BR. El Escorial World Federation of Neurology.
Criteria for the diagnosis of amyotrophic lateral sclerosis.
J Neurol Sci 1994;124(Suppl):96-107.
3. Daube JR. Electrodiagnosis of muscle disorders. In:
Engel AG, Banker BQ (eds). Myology: McGraw-Hill, 1986:
pages 1081-121.
4. Ryan A, Nor AM, Costigan D et al. Polymyositis mas-
querading as motor neuron disease. Arch Neurol 2003;60:
1001-3.
1
/
3
100%