Yasmine E., 11 ans

YASMINE, NÉE LE 07/02/2002
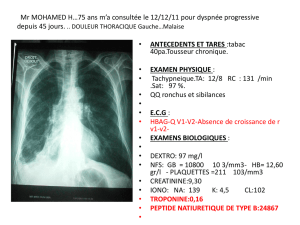
Cs aux urgences pour douleur basi-
thoracique gauche et dyspnée le 14/11/2013
HDM :
Rhinite et toux depuis 10-15 jours
Amoxicilline depuis le 04/11
Nuit du 14/11 : dyspnée et douleur thoracique
brutale
Examen clinique :
Apyréxie
SaO2 96%, FR 48, polypnée superficielle,
Sous crépitants des 2 bases et MV base G


Biologie :
NFS : GB 14350/mm3 - PNN 11 600 –Ly 1500
CRP à 126 mg/L
Ionogramme, fonction rénale et hépatique : normaux
Sérologie mycoplasme positive en IgM et IgG
IDR tuberculine –
Hospitalisation en cardiologie infantile (pas de
place en pneumologie)
Bi-antibiothérapie : Clarythromycine +
Amoxicilline
Antalgiques : paracétamol + tramadol
Evolution favorable en 3- 4 jours
YASMINE, NÉE LE 07/02/2002
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
1
/
28
100%