La BPCO ça se traite !

La BPCO ça se traite !
Recommandations de la SPLF

A. Prise en charge hors
exacerbations

Les points principaux
1. Réduction et prévention des facteurs de
risque
2. Broncho-dilatateurs
3. Corticostéroïdes
4. Autres traitements médicamenteux
5. Réhabilitation et kinésithérapie
6. Oxygénothérapie de longue durée et
ventilation
7. Chirurgie

Réduction et prévention
des facteurs de risque
•arrêt du tabac: objectif prioritaire;
c’est la seule mesure susceptible
d’interrompre la dégradation du VEMS
•prévention des expositions aux
polluants professionnels et
atmosphériques
•vaccination antigrippale et
antipneumococcique
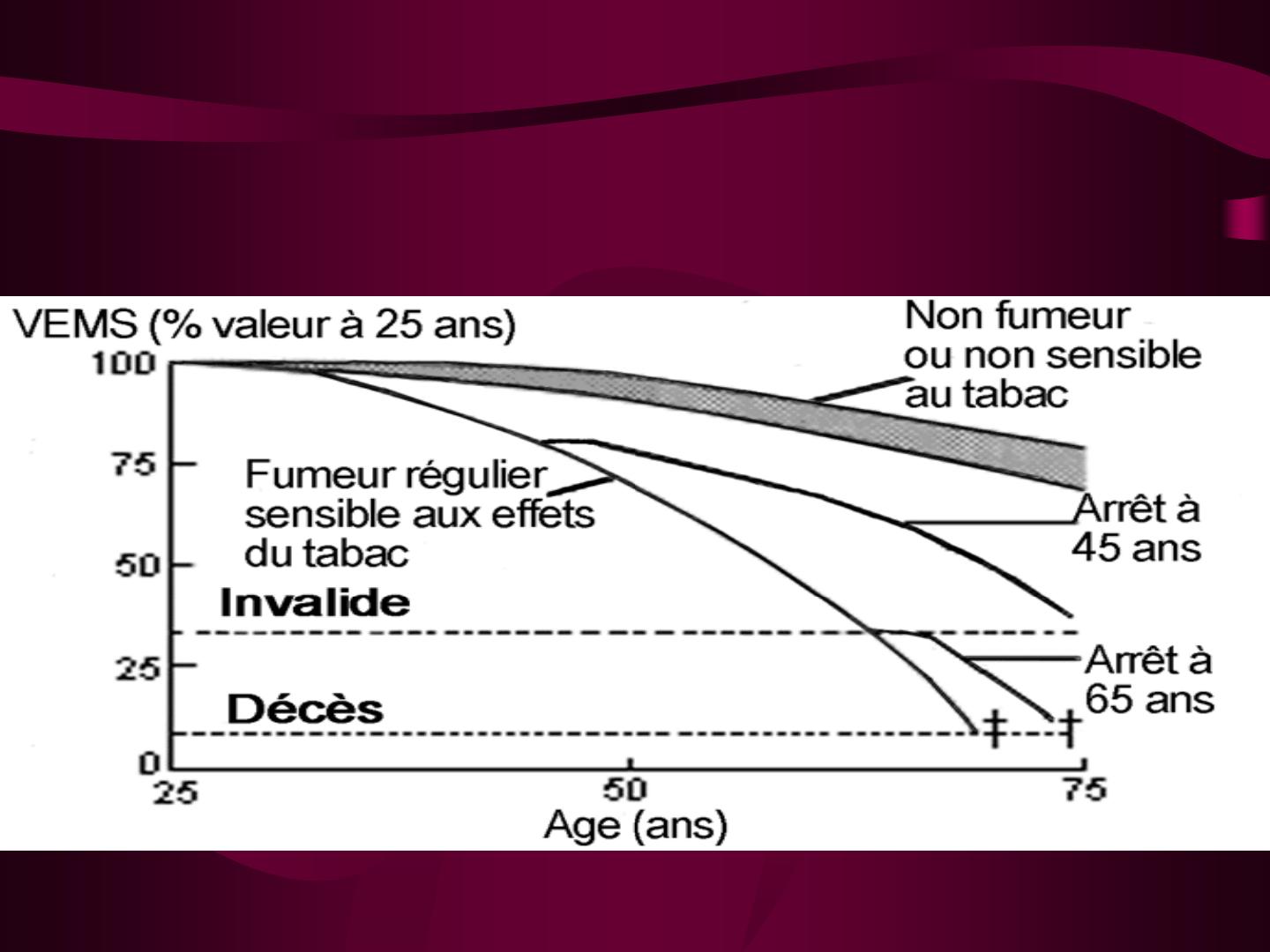
Impact de l’arrêt du tabac sur le déclin du
VEMS
Source: Fletcher C, Peto R. Br Med J 1977;1:1645-8
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
1
/
21
100%











