Biopsie du ganglion sentinelle : Cancer du sein

1
LA BIOPSIE DU
GANGLION
SENTINELLE DANS
LES CANCERS DU
SEIN
Est une alternative au curage axillaire
pour des petites tumeurs

2
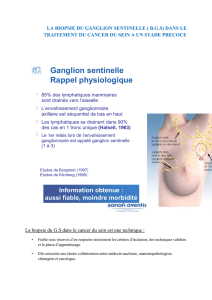
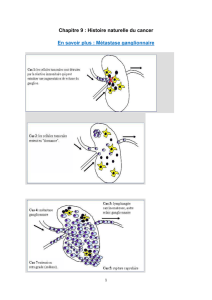
LE GANGLION
SENTINELLE G.S
Est le premier ganglion recevant le drainage
lymphatique d’une tumeur.
La technique de la biopsie du ganglion sentinelle
(BGS) a pour objectif l’identification de ce(s)
ganglion(s) par injection d’un colorant et/ou d’un
colloïde radioactif, et son exérèse pour étude
anatomo-pathologique.
Dans la prise en charge du cancer du sein, son
intérêt est d’éviter un curage axillaire classique chez
les patientes qui n’ont pas d’atteinte ganglionnaire.

3
Avec 41 845 nouveaux cas en 2000
en France, le cancer du sein
Se situe par sa fréquence au 1er rang de tous les cancers.
Il représente 35,7% le l’ensemble des nouveaux cas de
cancers chez la femme.
Avec 11 637 décès par an il est au 1er rang des décès par
cancer chez la femme (20,2%) et au 3ème rang des décès
par cancer hommes et femmes ensemble après le cancer
du poumon et du colon rectum.
Le taux de mortalité standardisé est de 19,7.

4
Traitement du cancer du sein repose sur :
La chirurgie conservatrice le plus souvent.
La Radiothérapie ( association radio-chirurgicale )
La chimiothérapie est de plus en plus largement utilisée
en fonction de critères histopronostiques et histoprédictifs
tirés de l’analyse de la tumeur primitive (SCR-HERB…)
dans le but d’augmenter le pourcentage de guérison.
Le message à faire passer aux patientes :
Chimiothérapie n’est pas synonyme de mauvais pronostic.
L’hormonothérapie. (Dosage des RE-RP)

5
Le traitement chirurgical local
Mammectomie ( HALSTEADT)
Chirurgie conservatrice :
- Tumorectomie
- Mastectomie partielle
- Quandrantectomie
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
1
/
28
100%