Physiologie Digestive : Introduction

Noémie VAUCHER
Kevin CHEVALIER 1
INTRODUCTION A LA PHYSIOLOGIE DIGESTIVE
I. Rappels anatomo-histologiques
A. Généralités
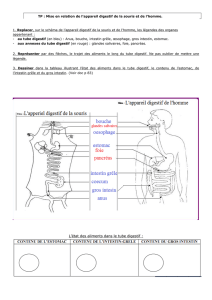
L’appareil digestif est constitué d’un élément principal, le tube digestif, qui mesure 4 à 5 mètres de
long et s’étend entre la cavité buccale et l’anus. Le tube digestif est ininterrompu : c’est une
canalisation en continuité avec l’environnement extérieur. Les parois constituent une interface entre
milieu extérieur (lumière du tube) et milieu intérieur (sang).
L’estomac, le foie et le pancréas sont greffés dessus et versent leurs substances dans le tube digestif
pour faciliter l’absorption des aliments.
Il existe des organes digestifs accessoires situés à l’extérieur du tube digestif:
Les glandes salivaires parotides, submaxillaire et sublinguale qui vont participer à la
digestion dans la bouche.
Le pancréas exocrine, le foie et la vésicule biliaire. Ces derniers déversent leurs sécrétions
dans le tube digestif.
Il existe également des cellules sécrétrices situées dans la paroi du tube digestif. Elles sécrètent du
mucus, des enzymes et participent à la dégradation de ce qui a été ingéré.

Noémie VAUCHER
Kevin CHEVALIER 2
B. Les différents segments du tube digestif
Il comporte 6 segments avec des fonctions différentes mais complémentaires :
La bouche pour l’ingestion et la mastication à l’aide des dents
Le pharynx pour la déglutition et la formation du bol alimentaire (ce qui est déglutit après avoir
été malaxé dans la bouche)
L’œsophage pour le transport du bol alimentaire jusqu’à l’estomac.
Le sphincter inférieur de l’œsophage est une porte à ouvrir pour que le bol alimentaire entre
dans l’estomac. C’est à ce niveau qu’existent les reflux gastro-œsophagiens (brulures dues à
l’acidité au niveau de l’œsophage)
L’estomac pour la mise en réserve des aliments dans sa partie supérieure. On a un phénomène
de dilatation passive, de distension pour le stock des aliments.
Il a également un rôle de mélange et de transport grâce au péristaltisme assuré par l’activité
musculaire (manière dont se fait la contraction au niveau du diaphragme afin de pousser les
aliments vers le bas et de les mettre en contact avec les parois pour pouvoir les traverser,
phénomène nécessitant une certaine pression).
A ceci s’ajoutent les fonctions de broyage, de brassage des sucres, des enzymes et des acides qui
permettent la digestion partielle par le biais d’une activité mécanique (première partie de la
digestion)
L’intestin grêle (duodénum, jéjunum, iléon), démarrant derrière l’estomac, pour l’essentiel de la
digestion, l’essentiel de l’absorption. Il assure le transport et la propulsion du bol alimentaire
par segmentation (il le pousse au fur et à mesure, mécanisme différent du péristaltisme).
Le gros intestin (caecum, appendice non indispensable à la vie, colon, rectum) présente des
haustrations (replis sur le colon). Il permet la mise en réserve au niveau de l’anus avant la
défécation.
C. Structure des parois du tube digestif
La structure générale des parois du tube digestif est commune sur toute sa longueur. Elle est
stratifiée, sous forme de couches.

Noémie VAUCHER
Kevin CHEVALIER 3
1. La muqueuse
La muqueuse sert de protection. Elle peut être altérée en cas de gastrite, d’inflammations, d’ulcères.
Elle va participer à la sécrétion grâce à ses glandes muqueuses ainsi qu'à l’absorption.
Les cellules exocrines (dont les sécrétions vont vers l’extérieur) vont sécréter les sucs digestifs.
Les cellules endocrines vont sécréter les hormones gastro-intestinales qui régulent la digestion et
l’absorption (laquelle se fait via des cellules épithéliales).
Les cellules épithéliales vont servir à l’absorption des aliments.
Le tissu conjonctif est recouvert d’un épithélium non lisse, caractéristique du tube digestif.
Il va exister de manière modérée dans l’estomac via les invaginations gastriques dans lesquelles se
font les sécrétions, et de manière maximale dans le grêle via les villosités du grêle qui participent à
l’absorption.
La muqueuse est séparée de la sous muqueuse par une mince couche de muscle lisse : la musculaire
muqueuse.
2. la sous muqueuse
La sous muqueuse est une couche épaisse de tissu conjonctif.
Elle a plusieurs rôles :
Mécanique pour la distensibilité et l’élasticité.
Vasculaire : Elle contient les vaisseaux sanguins et les vaisseaux lymphatiques pour
la muqueuse et la musculeuse.
Neurologique : Le plexus sous muqueux en son sein est un réseau de cellules
nerveuses qui va exercer une régulation locale comme les plexus d’Auerbach (de
Meissner pour la sous-muqueuse).
Ce plexus va réguler la sécrétion de gastrine et la contraction locale, notamment le
péristaltisme (qui n’a pas besoin d’interaction avec le système nerveux végétatif).
On peut avoir des réflexes courts quand ces plexus muqueux sont sollicités : c’est le
syncytium neuronal sous muqueux ou myentérique.

Noémie VAUCHER
Kevin CHEVALIER 4
3. La musculeuse
La musculeuse est divisée en 2 couches :
Une couche circulaire interne (dont la contraction provoque la réduction du diamètre et le
rétrécissement de la lumière du tube digestif)
Une couche longitudinale externe (dont la contraction provoque le raccourcissement et la
réduction de la longueur de ce tube digestif).
Elle va servir au brassage, à la mise en contact du bol alimentaire contre les parois, et à la
propulsion.
Entre les deux couches va se placer un réseau de cellules nerveuses : le plexus myentérique qui
contribue à l’activité locale de l’intestin.
4. La séreuse
Le tissu conjonctif externe est relié à la paroi par les mésentères. Il sert au maintien et va produire
une sécrétion aqueuse lubrifiante qui facilite le glissement entre les organes.
II. Les grandes fonctions du tube digestif
Le système digestif n’a pas pour fonction principale de participer à l’homéostasie (maintien de
certaines caractéristiques du milieu intérieur comme le système respiratoire par exemple).
La régulation des concentrations en eau, sels et nutriments dans le milieu intérieur est assurée par le
rein (système rénine angiotensine qui régule la quantité d’eau dans le corps) et le système
endocrinien.
La régulation de l’activité digestive est commandée par la composition du contenu du bol digestif et
non par l’état nutritionnel.
La fonction digestive relève de 5 processus.
A. Le transport
Le tube digestif va assurer le transport de l’eau, des sels minéraux et des molécules organiques
(monosaccharides, acide gras, acides aminés, vitamines, lipides, protides).

Noémie VAUCHER
Kevin CHEVALIER 5
B. Digestion
Le tube digestif va servir à la dégradation des molécules complexes en molécules plus petites
absorbables :
MOLECULE COMPLEXE
LIEU DE DIGESTION
MOLECULE SIMPLE
Glucides
De la bouche au grêle
Monosaccharides
Protéines
Estomac et grêle
Acides aminés
Lipides
Grêle
Acides gras
C. Absorption
L’absorption est le passage des petites molécules du tube digestif dans le sang et la lymphe.
Elle nécessite des systèmes de transport :
La diffusion selon le gradient de concentration (du + vers le –)
Le transport actif contre le gradient de concentration du (– vers le +)
Des mécanismes spécifiques comme l’endocytose et l’exocytose (qui est une invagination, la
muqueuse va piéger les substances du milieu intérieur vers le milieu extérieur et
inversement).
D. Sécrétion
Les sécrétions peuvent être exocrines, endocrines ou paracrines et modifient les caractéristiques du
bol alimentaires.
Le mucus est sécrété à tous les niveaux du tube digestif. Il facilite le déplacement du bol
alimentaire grâce à une lubrification. Il protège la muqueuse, notamment celle de
l’estomac.
Les enzymes facilitent la digestion. Elles fonctionnent à un certain niveau de pH et sont
sécrétées dans les glandes, l’estomac, le pancréas, le grêle et le colon.
Celles des glandes salivaires et de la muqueuse linguale vont servir à la digestion des
glucides et des lipides.
Celles de l’estomac vont servir au début de la digestion des protéines par la pepsine.
Celles du pancréas, du grêle et du colon vont servie à la digestion des glucides, des lipides et
des protéines.
L’eau et les électrolytes vont moduler le pH pour optimiser l’action des enzymes.
Dans l’estomac, des ions H+ sont sécrétés pour que les enzymes de l’estomac puissent être
actives.
Dans le grêle, la sécrétion de HCO3- par le pancréas et le foie va tamponner l’acidité du bol
alimentaire (à cause du contact avec le milieu gastrique) pour que les enzymes soient
actives.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%