III – EXPLORATION DU METABOLISME PHOSPHOCALCIQUE A

EXPLORATION DU METABOLISME
PHOSPHOCALCIQUE

I –INTRODUCTION
Dans tissus vivants
-Ca2+
- Phosphates
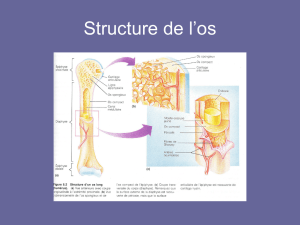
Ions interdépendants : tissu osseux = cristaux d’hydroxyapatite
Ca3(PO4)23,Ca(OH)2
Régulation autonome
Fonctions diverses
-Ca2+ : conduction nerveuse, contraction musculaire,
coagulation, perméabilité des membranes, activités enzymatiques,
messager hormonal.
- P : échanges énergétiques, activités enzymatiques,
équilibre acido-basique (tampon intracellulaire).
- sels phosphocalciques : fonctions mécaniques dans le
squelette.

II –RAPPELS METABOLISME PHOSPHOCALCIQUE
1) Besoins Ca P
- adulte 900 ±100 mg 800 mg
- enfant de plus de 10 ans 1200 mg 1000 mg
Carence en Ca chez les jeunes filles.
2) Apports
= alimentation
Ca P
Produits laitiers (70%) Viandes
Fromages Poissons
Eaux de boisson Jaunes d’oeufs
Poissons, légumes, fruits secs Fromages

3) Absorption
Ca : environ 30% sous forme Ca2+
intestin grêle
(duodénum, jéjunum)
jonction
Absorption paracellulaire Absorption transcellulaire
Lumière
intestinale
Surface basolatérale
ATPase Ca2+
Na+
Ca2+
Canaux calciques
Calbindine,
calmoduline
vaisseau
calcitriol +
diffusion passive paracellulaire
diffusion active transcellulaire

- si apports élevés : absorption par voie passive mais inhibition voie active (
PTH et calcitriol )
- si apports faibles : voie passive Ca2+sanguin stimulation voie
active ( PTH et calcitriol).
Absorption augmentée par :
- calcitriol = principal régulateur de l’absorption intestinale du Ca
- PTH dont synthèse dépend de la Ca2+
- stéroïdes sexuels
- hormone de croissance (GH)
- pH acide (solubilisation des sels calciques)
Absorption diminuée par :
- cortisol (activité anti-vitamine D)
- anions (oxalates, phytates) solubilité de Ca par formation de
complexes insolubles)
- pH alcalin
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
1
/
37
100%