Prise en charge nutritionnelle d`un patient atteint de maladie d

Prise en charge nutritionnelle
Prise en charge nutritionnelle
d
d’
’un patient atteint de maladie
un patient atteint de maladie
d
d’
’Alzheimer
Alzheimer
Anne
Anne Ghisolfi
Ghisolfi-
-Marque
Marque
Emmanuelle Combe
Emmanuelle Combe
Pôle de g
Pôle de gé
érontologie
rontologie
CHU Toulouse
CHU Toulouse

Premi
Premiè
ère rencontre
re rencontre
Mme A. 75 ans b
Mme A. 75 ans bé
én
né
éficie pour la premi
ficie pour la premiè
ère fois
re fois
d
d’
’une
une é
évaluation
valuation neuro
neuro-
-psychologique.
psychologique.
Sa fille qui l
Sa fille qui l’
’accompagne d
accompagne dé
écrit des troubles
crit des troubles
mn
mné
ésiques d
siques d’
’aggravation progressive.
aggravation progressive.
La patiente nie les troubles.
La patiente nie les troubles.

Premi
Premiè
ère rencontre (suite)
re rencontre (suite)
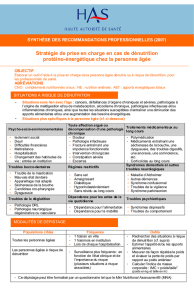
Elle vit seule, est veuve depuis 5 ans. Sa fille vit
Elle vit seule, est veuve depuis 5 ans. Sa fille vit à
à
proximit
proximité
émais est peu disponible, elle fait cependant les
mais est peu disponible, elle fait cependant les
courses pour sa m
courses pour sa mè
ère une fois par semaine.
re une fois par semaine.
Mme A. est autonome pour les gestes de la vie
Mme A. est autonome pour les gestes de la vie
quotidienne.
quotidienne.
Elle ne pr
Elle ne pré
ésente pas de trouble du comportement.
sente pas de trouble du comportement.
Elle n
Elle n’
’a pas d
a pas d’
’ant
anté
éc
cé
édent notable.
dent notable.
Elle ne prend aucun traitement.
Elle ne prend aucun traitement.

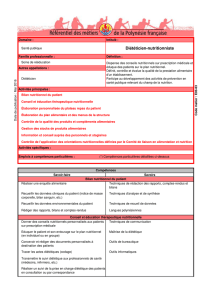
Diagnostic : Maladie
Diagnostic : Maladie d
d’
’Alzheimer
Alzheimer
MA
MA à
àun stade d
un stade dé
ébutant (MMS 23).
butant (MMS 23).
Mise en place d
Mise en place d’
’aide
aide à
àdomicile.
domicile.
Aide au ménage et aux courses.
Fille : aidant principal.
Fille : aidant principal.
Proposition de traitement par anti
Proposition de traitement par anti-
-
cholinest
cholinesté
érasique
rasique.
.

Une
Une é
évaluation nutritionnelle ?
valuation nutritionnelle ?
A ce stade, l
A ce stade, l’é
’évaluation de l
valuation de l’é
’état nutritionnel
tat nutritionnel
vous para
vous paraî
ît :
t :
1.
Prématurée
2.
Souhaitable
3.
Inutile
4.
Indispensable
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
1
/
40
100%