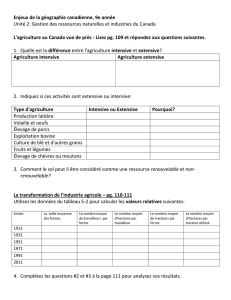
Médecine intensive: faisable, souhaitable ou pas du tout

HIGHLIGHTS 2002 Forum Med Suisse No1/2 8 janvier 2003 15
La médecine intensive – maintenant élevée au
rang d’une discipline autonome avec un titre de
spécialiste – se trouve plus que jamais dans le
champ de tension entre faisable et souhaitable,
où le faisable est en partie plus facile à définir
que le souhaitable. Ce développement est ren-
forcé par l’introduction de nouvelles techno-
logies onéreuses (par exemple divers procédés
de remplacement temporaire de la fonction
d’organes en cas de troubles de la fonction hé-
patique, rénale, pulmonaire ou cardio-circula-
toire) et de nouveaux médicaments (exemples
d’actualité: protéine C activée, nouveaux anti-
biotiques à large spectre, facteur VII activé, etc.)
qui, lorsqu’ils sont utilisés au bon moment, au
bon endroit, et administrés au bon patient avec
un traitement de base optimal, peuvent avoir
une grande influence sur la morbidité et la mor-
talité; mais qui, lorsqu’ils sont utilisés au mau-
vais moment ou au mauvais endroit ou appli-
qués au mauvais patient et/ou avec un traite-
ment de base inadéquat, peuvent entraîner un
prolongement des souffrances et une issue in-
acceptable avec, selon les circonstances, une
augmentation massive des coûts.
Une vérité centrale acquise grâce à de nom-
breuses années d’activité et d’expérience dans
le domaine de la médecine intensive est que
dans les situations médicales complexes, il
n’existe presque jamais de vérité, mais unique-
ment des probabilités. Cette connaissance nous
place toujours encore dans une position incon-
fortable lorsqu’il s’agit d’argumenter en face de
nos partenaires, car on ne peut en effet que ra-
rement utiliser les affirmations telles que «as-
surément», «bien sûr que non», «toujours» ou
«jamais». En raison des systèmes complexes
auxquels nous avons à faire, la certification
d’un procédé thérapeutique par une évidence
claire est extrêmement difficile, de même que
prononcer de manière sûre une affirmation
pronostique de caractère individuel. En tant
que domaine de recherche, ce travail d’attesta-
tion est peu honoré, la plupart de ces questions
devant faire l’objet d’études multicentriques.
Et pourtant, au médecin des soins intensifs
échoit de plus en plus la tâche de triage, car les
groupes intervenant avant et après dans la
prise en charge ont plutôt tendance à éviter ces
questions pour des raisons d’ailleurs en partie
tout à fait honorables.
Bien que la médecine intensive s’investisse de-
puis des années dans les questions de l’évi-
dence et de l’assurance de la qualité, elle
manque toujours d’instruments essentiels qui
lui donneraient la possibilité d’avancer à pas
aussi sûrs que le font les collègues de diverses
autres spécialités, où les causes et les effets ap-
paraissent très exactement connus et peuvent
être précisément nuancés dans les cas indivi-
duels. Nous devons au contraire souvent nous
contenter d’un «peut-être» – qui revêt un ca-
ractère tout à fait décisif – et répondre à l’exi-
gence de sûreté dans les décisions thérapeu-
tiques (que nous demandent nos partenaire)
seulement sur la base d’évaluations de proba-
bilités, et en fonction des données de la littéra-
ture et de notre propre expérience. Pour cou-
ronner la difficulté, il y a le fait que de temps à
autre, un succès médical peut représenter une
catastrophe du point de vue social. Nous devons
(et voulons) en effet aussi nous occuper des
questions d’évaluation de la qualité de vie des
patients, dont le propre jugement ne recouvre
souvent pas celui des personnes extérieures à
la situation. Nous constatons toujours plus
qu’une pure survie ne peut pas toujours être
l’objectif ultime du traitement. La palette des
options thérapeutiques s’élargit toujours plus,
au fur et à mesure d’ailleurs que se modifie la
structure d’âge de notre population, «grati-
fiant» la «médecine de pointe» d’un nombre
croissant de patients chez lesquels l’équilibre
entre utilité thérapeutique, pronostic, qualité
de vie et montée inexorable des coûts de la
santé n’est pas toujours clair ni facile. C’est jus-
tement en médecine intensive qu’une durée de
traitement prolongée avec en fin de compte une
mauvaise issue absolue ou qualitative devrait
être évitée, notamment en raison de la prolon-
gation des souffrances et de la dilapidation des
ressources que cela entraîne. Mais la sûreté de
l’issue étant souvent absente, on ne peut faire
alors que des supputations de probabilités,
mettant en exergue l’importance primordiale
de parvenir à un consensus établissant com-
bien de patients nécessitant quel déploiement
de moyens seraient en droit d’être traités in-
utilement pour qu’un d’entre eux survive. Cette
problématique est cependant consciemment
occultée précisément par les nombreux hérauts
de la santé qui se prévalent de savoir comment
la spirale des coûts devrait être freinée; mais
dans nos rangs aussi, on fait encore trop sou-
vent dépendre le sentiment de sa valeur per-
sonnelle de la survie du patient, sans considé-
Médecine intensive: faisable,
souhaitable ou pas du tout?
Reto Stocker
Correspondance:
Pr Reto Stocker
Universitätsspital
Rämistrasse 100
CH-8091 Zürich

HIGHLIGHTS 2002 Forum Med Suisse No1/2 8 janvier 2003 16
ration du pronostic ou de la qualité de vie à
court et moyen terme, paramètres d’ailleurs
encore mal définissables.
La pression accrue sur les coûts de la médecine
ne s’arrête évidemment pas à la médecine in-
tensive – une des disciplines médicales les plus
onéreuses. Il est d’autant plus important que
cette spécialité accorde une priorité absolue à
la qualité des soins et favorise un gain d’expé-
riences grâce à un «case load» approprié. La
qualité des soins ne peut être assurée que par
un personnel muni d’une solide formation spé-
cialisée de base, postgraduée et continue. Cela
a de nouveau été démontré dans la revue sys-
tématique de Pronovost et al. Ce travail a en
effet montré que là où les stations de soins in-
tensifs étaient dirigées par des médecins spé-
cialisés en médecine intensive, on avait réussi
à obtenir une réduction de la mortalité hospi-
talière de 29%, respectivement de 39% dans les
Unités de soins intensifs, et que, de plus, les du-
rées d’hospitalisation avaient pu être réduites
aussi bien dans les Services généraux que dans
ceux de soins intensifs [1]. On ne comprend que
mieux pourquoi la médecine intensive ne peut
pas être pratiquée sur le pré mais réclame tou-
jours plus un engagement interdisciplinaire
spécialisé. Cela devrait aussi contribuer à ce
que la façon de penser «mon patient» de cer-
tains collègues soit remplacée par la conception
d’une prise en charge professionnelle médicale
centrée exclusivement sur l’intérêt bien com-
pris du patient.
1 Pronovost PJ, Angus DC, Dorman T,
Robinson KA, Dremsizov TT, et al.
Physician staffing patterns and clini-
cal outcomes in critically ill patients:
a systematic review. JAMA 2002;
288:2151–62.
Références
1
/
2
100%