ch2 regulation de la glycemie et phenotypes diabetiques

CH2 REGULATION DE LA GLYCEMIE ET PHENOTYPES DIABETIQUES
INTRODUCTION : Le taux de glucose reste globalement stable autour de 1g/l (de 0.7 à 1.2 g.l-1) entre prise et consommation. La
faible quantité disponible dans le sang et la lymphe (20 g) ne suffit pas à satisfaire les besoins entre les repas (10-15 g/h).
Comment la glycémie est-elle stabilisée malgré apports et les pertes ? Quels dysfonctionnements peut-il exister ?
PLAN
GLYCEMIE MAINTENUE CONSTANTE
A. GLUCOSE LIBERE EN ACTIVITE
B. GLUCOSE STOCKE APRES LES REPAS
MECANISME DE LA REGULATION DE LA GLYCEMIE
A. REACTION DU PANCREAS ENDOCRINE
B. CIBLES DU PANCREAS ENDOCRINE
CARACTERISTIQUES DU SYSTEME DE REGULATION
A. UN SYSTEME REGLE
B. UN SYSTEME REGLANT
C. MECANISME DE REGULATION
D. NOTIONS DE MESSAGE HORMONAL ET DE GLANDE ENDOCRINE
PHENOTYPES DIABETIQUES
A. LES TYPES DIABETIQUES
B. TRAITEMENT
C. ORIGINE

I. GLYCEMIE MAINTENUE CONSTANTE plan
C. GLUCOSE STOCKE APRES LES REPAS
Dans les cellules, notamment les hépatocytes et les myocytes, le glucose est stocké en glycogène :
Glycogène synthétase
GLYCOGENOGENESE : n glucose glycogène
Dans les adipocytes, l’excès de glucose est transformé en triglycérides :
LIPOGENESE : n glucose triglycéride
D. GLUCOSE LIBERE EN ACTIVITE
Dans les cellules, notamment les hépatocytes et les myocytes, le glycogène est décomposé en glucose :
Glycogène hydrolase
GLYCOGENOLYSE : glycogène n Glucose
Seul le foie libère son glucose dans le sang, alors que les muscles consomment glucose qu’il a stocké.
Dans les hépatocytes, les triglycérides se transforment en glucose :
NEOGLUCOGENESE : triglycéride n glucose
Bilan :
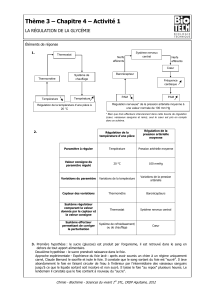
La glycémie est stabilisée grâce à la glycogénogenèse (+lipogenèse) et la glycogénolyse (+néoglucogenèse)
des hépatocytes (myocytes et adipocytes)

Glucokinase
G synthétase
G Hydrolase
G6P phosphatase
Hépatocyte
Vaisseau
sanguin
Glycémie
1
1
2
2
1
2
Glycogénogenèse
Glycogénolyse
Le métabolisme du glycogène dans une cellule hépatique :
Glycogénogenèse , glycogénolyse
1
2
Glycogène
Glucose 6 phosphate
Phosphate
Glucose
Enzymes de la
glycogénogenèse
Enzymes de la
glycogénolyse

II. MECANISME DE LA REGULATION DE LA GLYCEMIE plan
Comment ces mécanismes de stockage et de libération du glucose sont-ils déclenchés ?
A. REACTION DU PANCREAS ENDOCRINE
Endocrine : à l’intérieur = hormones envoyées dans le sang ; (exocrine = enzymes digestives)
Les ablations et les greffes montrent que le pancréas est globalement hypoglycémiant, sans être un lieu de stockage.
Le pancréas contient des amas de cellules sécrétrices : Les îlots de Langhérans. Les cellules, centrales,
sécrètent l’insuline, les cellules, périphériques, le glucagon. Suivant la glycémie ces cellules sécrètent + ou -
d’hormone :
En hyperglycémie, les cellules sécrètent plus d’insuline, les cellules sécrètent moins de glucagon
En hypoglycémie, les cellules sécrètent moins d’insuline, les cellules sécrètent plus de glucagon
B. CIBLES DU PANCREAS ENDOCRINE
Ces substances émises dans le sang diffusent dans l’organisme : elles agissent sur les cellules qui possèdent des
molécules réceptrices avec lesquelles elles forment des complexes moléculaires modifiant l’activité cellulaire.
Les cellules possédant cette molécule réceptrice sont dites cellules cibles.
L’insuline est hypoglycémiante : fixée sur son récepteur elle active l’expression de la glycogène-synthétase.
Le glucagon est hyperglycémiant : fixé sur son récepteur, elle active l’expression de la glycogène-hydrolase.
Insuline et glucagon sont antagonistes : elles ont des actions contraires sur les cellules cibles.

Glucose
G6P
Glycogè
ne
Glucokinase
Glycogène synthase
G6P phosphatase
Phosphorylase
+
+
-
+
-
Glucose + O2 - Energie + CO2
Respiration
+
Les effets hypoglycémiants de l’insuline
Vaisseau
sanguin
Hépatocyte
Transporteur
du glucose
Absorption de glucose
= effet hypoglycémiant
Glycogénogenèse
stimulée
+
-
Glycogénolyse
inhibée
1
2
3
1
2
3
Stimulation /
inhibition
Augmentation du
transport du glucose
Consommation du
glucose
Complexe
hormone/récepteur
Baisse de la
glycémie
Insuline
Augmentation du
glycogène cellulaire
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%