dossier greffe renale - Rein

DOSSIER GREFFE RENALE
mars -septembre 2012 - Reins-Échos n°12
///
17
teurs de m-TOR (RAPAMUNE®, CER-
TICAN®). Ces molécules sont souvent
utilisées un peu à distance de la greffe
et ont des propriétés anti-cancéreuses
exploitées notamment dans le cancer
du rein. L’intérêt de ces traitements
pour prévenir la survenue de cancer
chez le patient transplanté n’a toute-
fois pas été formellement démontré.
Enfin, l’IMUREL®, le CELLCEPT® ou
le MYFORTIC® agissent sur la der-
nière étape (étape 5) de la multipli-
cation des lymphocytes. Ils inter-
viennent au niveau de la synthèse de
l’ADN dans les cellules. L’IMUREL®
ou azathioprine est la plus ancienne
des molécules de cette famille. Le
CELLCEPT® et le MYFORTIC ® sont
des médicaments plus récents utilisés
toujours en association avec d’autres
traitements immunosuppresseurs.
Le traitement ANTI-REJET prescrit au
patient va combiner plusieurs de ces
immunosuppresseurs en sélection-
nant des médicaments qui agissent
sur des étapes distinctes de l’activa-
tion du lymphocyte T. Le nombre et
la nature des immunosuppresseurs
utilisés varient d’un patient à l’autre
et pour un même patient, en fonction
du temps écoulé après la greffe. On
considère ainsi la période initiale sui-
vant la transplantation comme étant
une période plus à risque de rejet et
qui va le plus souvent nécessiter un
traitement renforcé que l’on quali-
figure 3
figure 4
fie de traitement d’induction. Une fois
cette période passée (quelques jours à
quelques semaines), le traitement est
allégé mais sera maintenu tout au long
de la transplantation, on parle de trai-
tement de maintien. Traitement d’in-
duction et traitement de maintien sont
des traitements préventifs du rejet.
Toutefois, malgré ces traitements, le
patient transplanté peut présenter
une réaction de rejet nécessitant alors
un traitement curatif qui consiste à
renforcer le traitement (augmentation
des doses et/ou utilisation d’autres
immunosuppresseurs). Du fait de la
découverte de nouveaux traitements
immunosuppresseurs, les associa-
tions d’immunosuppresseurs utilisés
ont naturellement beaucoup évolué au
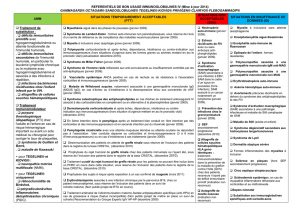
cours du temps. On peut distinguer 3
grandes périodes : celle du traitement
dit « conventionnel », celle du traite-
ment « classique » inaugurée par la
découverte et l’utilisation de la ciclos-
porine A et la période de l’immuno-
suppression dite « moderne » qui, en
plus des immunosuppresseurs déjà
utilisés, intègre les médicaments de
dernière génération (figure 3).
- Le BELATACEPT est le dernier né des
traitements immunosuppresseurs et
vient de recevoir l’autorisation de son
utilisation en transplantation rénale
aux Etats-Unis et tout récemment en
Europe. Il pourrait à l’avenir rempla-
cer chez certains patients la ciclospo-
rine et ce dès le début de la transplan-
tation. Son mode d’administration est
très original : 1 injection intraveineuse
tous les 15 jours pendant les pre-
mières semaines puis tous les mois. –
Compte tenu de la multiplicité des
médicaments immunosuppresseurs,
on comprend aisément que les pos-
sibilités de combinaison soient très
nombreuses. On parle actuellement
volontiers de « traitement à la carte »
pour signifier la possibilité de pouvoir
sélectionner une association particu-
lière pour un patient donné en fonction
des caractéristiques du patient et de
celles du traitement immunosuppres-
seur (puissance immunosuppressive
et effets secondaires).
Parallèlement au développement des
traitements immunosuppresseurs, les
résultats de la transplantation (jugés
sur la survenue d’un rejet aigu au cours
de la première année de greffe et sur
la survie du greffon à 1 an, c’est-à-dire
la proportion de patients transplantés
ayant un greffon fonctionnel 1 an après
la transplantation) ont également évo-
lué au cours du temps (figure 4). Il est
important de garder à l’esprit, le rôle
prépondérant joué par la ciclosporine
A (période du « traitement classique »),
non pas tant dans la diminution brute de
la fréquence des rejets aigus, mais plu-
tôt dans la diminution de la sévérité de
ces mêmes rejets avec comme corol-
laire l’amélioration de la survie des
greffons. Actuellement, les différentes
combinaisons de traitements immuno-
suppresseurs ont permis de diminuer la
fréquence du rejet aigu aux alentours de
15 % et d’obtenir des survies du greffon
à 1 an proche de 95 %. (figure 4).
Ces bons résultats à court terme ne
doivent pas occulter des résultats à
long terme qui restent moyens (après
environ 15 ans, le greffon rénal n’est
plus fonctionnel chez 50% des patients)
et qui n’ont été que peu influencé par
les nouveaux traitements immunosup-
presseurs. Notre incapacité à mieux
contrôler le « rejet chronique » est
probablement en partie expliquée par
une vision exagérément centrée sur le
lymphocyte T. D’autres cellules que le
lymphocyte T sont impliqués dans les
processus de destruction chronique
du greffon. De nombreux travaux de
recherche sont en cours pour mieux
identifier ces acteurs du « rejet chro-
nique » et les traitements capables de
les contrôler. \\\
1
/
1
100%