Concept de formation et objectifs d`apprentissage des médecins

Version du 01.02.2016
Service de pédiatrie
Direction
* * *
Concept de formation
et objectifs
d’apprentissage
des médecins-assistants
du service de pédiatrie
* * *
Prof. Umberto Simeoni
Chef de service
CHUV-BH10.923
CH-1011 Lausanne
Tél. +41 21 314 22 86
Tél. +41 21 314 36 18 (secrétariat)
Fax +41 21 314 35 72
Umberto.Simeoni@chuv.ch

Page 2 / 20
Table des matières
1. Message de bienvenue du chef de service ............................................................................. 3
2. Contenu de la formation postgraduée ..................................................................................... 4
2.1. Formation en pédiatrie ........................................................................................................ 4
2.2. Formation en pédiatrie générale .......................................................................................... 8
3. Les lieux de formation postgraduée du service de pédiatrie .................................................... 8
4. Rotation des MA dans les différents lieux de formation postgraduée du service de pédiatrie .. 9
5. Horaires de travail et gardes ................................................................................................. 10
6. Vacances, compensations, absences pour congrès, service militaire et congé maternité ..... 12
7. Dossiers médicaux, lettre de sortie, Faxmed ........................................................................ 12
8. Visites médicales .................................................................................................................. 13
9. Enseignement ....................................................................................................................... 13
10. Activités d'apprentissage ...................................................................................................... 13
11. Rôle du médecin-assistant dans les unités ........................................................................... 14
12. Secteurs d’activités ............................................................................................................... 16
12.1. Hospitalisation et soins continus au BH11 ......................................................................... 16
12.2. Hospitalisation à HEL ........................................................................................................ 17
12.3. Ambulatoire poli CHUV et HEL .......................................................................................... 17
12.4. Service de néonatologie .................................................................................................... 18
12.5. Soins intensifs médico-chirurgicaux de pédiatrie ............................................................... 20
13. Annexes................................................................................................................................ 20
Abréviations
· Département médico-chirurgical de pédiatrie : DMCP
· Service de pédiatrie : PED
· Bâtiment hospitalier 11ème étage : BH11
· Soins continus médico-chirurgicaux de pédiatrie : SC
· Soins intensifs médico-chirurgicaux de pédiatrie : SIP
· Service de néonatologie : NAT
· Hôpital de l’Enfance de Lausanne : HEL
· Médecin-assistant : MA
· Chef de clinique adjoint : CDCA
· Chef de clinique : CDC

Page 3 / 20
1. Message de bienvenue du chef de service
Mesdames, Messieurs, chères et chers Collègues,
Au nom de tous les collaborateurs du service de pédiatrie, je vous souhaite la bienvenue.
D’ores et déjà, je suis certain qu’ensemble nous continuerons à offrir à nos patients et à leur
famille la prise en charge et les soins les plus adéquats. En développant un esprit d’équipe,
nous pourrons vous garantir un enseignement performant dont vous et la pédiatrie
lausannoise bénéficieront.
La formation post-graduée est une de nos plus hautes priorités. Nous essayons d'année en
année de l'améliorer, car vous avez des attentes mais nous aussi ! Vous désirez apprendre
le plus possible et nous, nous souhaitons que vous puissiez bien vous former, que vous
remplissiez vos tâches avec dévouement, mais aussi que le temps que vous passerez ici à
Lausanne représente une expérience positive dans votre vie.
Ce concept de formation, comprenant les activités d'apprentissage, les activités communes
et spécifiques, vous donne le cadre et les objectifs de l'enseignement en pédiatrie. Nous
ferons tout notre possible pour vous offrir une bonne formation. D'un autre côté, nous
attendons de vous que vous cherchiez à vous former d'une manière active dans ces
domaines très vastes et intéressants que sont la pédiatrie et la chirurgie pédiatrique.
Je vous souhaite une fois encore la bienvenue et me réjouis de travailler avec vous.
Prof. Umberto Simeoni
Chef service de pédiatrie

Page 4 / 20
2. Contenu de la formation postgraduée
2.1. Formation en pédiatrie
Description de l’établissement
Nom de l'établissement : Services de pédiatrie et de néonatologie du DMCP (sites CHUV et
HEL). Catégorie 4 ans / base : B3 S2 P2.
Médecin chef du service de pédiatrie, responsable de la formation postgraduée :
Prof. Umberto Simeoni
Médecin chef du service de néonatologie : Prof. Jean-François Tolsa
Médecin chef du Département : Prof. Jean-François Tolsa
Nombre de médecins formateurs :
Pédiatrie CHUV : 52
Pédiatrie HEL : 20
Néonatologie : 15
Soins intensifs médico-chirurgicaux de pédiatrie : 7
Nombre de postes de MA en formation :
Pédiatrie CHUV : 37
Pédiatrie HEL : 23
Néonatologie : 14
Soins intensifs médico-chirurgicaux de pédiatrie: 7
Rapport des médecins formateurs/médecins en formation :
Pédiatrie CHUV : 1.40
Pédiatrie HEL : 0.86
Néonatologie : 1.07
Soins intensifs médico-chirurgicaux de pédiatrie: 1.00
Unité d’hospitalisation et soins continus de pédiatrie, CHUV
Médecin responsable : Prof. U. Simeoni, chef du service de pédiatrie
Soins intensifs médico-chirurgicaux de pédiatrie
Nombre de lits : 12
Médecin responsable : Dr J. Cotting
Service de néonatologie
Nombre de lits : 34
Médecin responsable : Prof. J.-F. Tolsa
Unité d’hospitalisation et soins continus, HEL
Gestion interdisciplinaire chirurgie et pédiatrie
Policlinique de pédiatrie générale
Urgences interdisciplinaires (PED et CHP)
Médecin responsable : Dr M. Gehri

Page 5 / 20
Division interdisciplinaire de santé des adolescents (DISA)
Médecin responsable : Dre A.-E. Ambresin
Remarques générales
Le MA effectue des rotations de 6 mois dans les différents services/unités/divisions
hospitaliers et ambulatoires.
Appartenance de l’établissement de formation à des réseaux
Dans la formation FMH de pédiatrie générale sont inclues les rotations facultatives
suivantes:
Internes au DMCP
Service de chirurgie pédiatrique, médecin cheffe : Prof. B. Wildhaber. Nombre de médecin
en rotation : 1
Unité pédiatrique de chirurgie orthopédique et traumatologique (UPCOT), médecin chef :
Prof. Pierre-Yves Zambelli. Nombre de médecin en rotation : 1
Externes au DMCP
Hôpital de Nyon, Service de pédiatrie, médecin responsable: Dre S. Coeytaux
Nombre de médecins en formation : 1 (CDCA)
Durée de la rotation : 6 mois
Reconnu comme catégorie C.
D’entente avec le médecin responsable de la formation, le Prof. B. Laubscher et les
médecins chefs des services de pédiatrie à Aigle, Delémont, Fribourg, Morges, Neuchâtel,
Nyon, Payerne, Sion, Vevey, Yverdon-les-Bains et des HUG, les MA ont la possibilité
d’organiser des rotations de 12 à 24 mois.
Le service de pédiatrie fait partie du Res-For-Ped qui est un réseau de 11 unités
hospitalières pédiatriques de Suisse romande qui essaie d'offrir une formation la plus
complète et moderne possible de spécialiste en pédiatrie. Son but est de former les futurs
pédiatres de premier recours ou hospitaliers, les futurs pédiatres pour la relève académique
et universitaire ainsi que ceux qui seront actifs dans des organisations sanitaires.
Formation structurée obligatoire
Formation accélérée, en début de formation, pour introduire les nouveaux médecins dans le
domaine des urgences pédiatriques et chirurgicales (total de 42 heures sur le site de l’HEL).
Un support écrit pour ces cours, un aide mémoire de traumatologie pédiatrique ainsi que le
Vademecum de pédiatrie du DMCP sont à la base de cette formation.
Cours de formation accélérée pour tous les nouveaux MA dans le service de néonatologie
avec un support de cours écrit.
Cours de formation accélérée pour tous les nouveaux MA dans l'unité des soins intensifs
médico-chirurgicaux de pédiatrie avec un support de cours polycopié.
Cours dans le domaine du développement : une fois par année pendant 5 jours. Chaque MA
doit obligatoirement participer à un cours. Pour ce faire, les MA doivent s’adresser à l’unité
de développement du service de néonatologie.
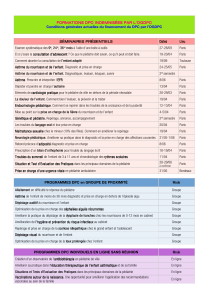
(voir tableau, annexe n° 4)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
1
/
53
100%