p2-ue5-clerici-anat-cardiaque-et-act-electrique-pdf

1/13
UE5 – Clerici
Activité électrique cardiaque
I. Circuit de conduction intracardiaque
L’activité cardiaque est automatique à la différence du muscle squelettique. Cette activité électrique est
liée à la présence d’un circuit qui a une capacité de dépolarisation autonome et de conduction particulière.
Dans les structures de conduction intracardiaque, il va y avoir 5 éléments importants :
– Le nœud sinusal (ou nœud de Keith et Flack)
– Le nœud auriculo-ventriculaire (ou nœud d’Aschoff Tawara)
– Le faisceau de His
– Les branches droite et gauche du faisceau de His
– Le réseau de Purkinje
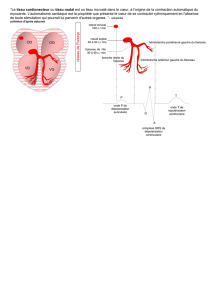
On remarque sur ce schéma représentant une coupe cardiaque ces 5 éléments.
1. Nœud de Keith et Flack (nœud sinusal)
Il s'agit d'une structure épicardique située à la surface du cœur et non pas au niveau de l’endocarde. Cette
structure épicardique est assez large, 15 mm sur 5 mm. Elle est située à la jonction de la partie inférieure de
la veine cave supérieure et de la face antérieure de l'oreillette droite.
Ce nœud de Keith et Flack génère des décharges spontanées à la fréquence de 60 à 100 par minute, ce qui
en fait un centre d'automatisme primaire.
Il est régulé par le tonus (ortho) sympathique et parasympathique.

2/13
2. Nœud d’Aschoff Tawara (nœud auriculo-ventriculaire)
Il s’agit d’une structure beaucoup plus petite de 6 mm sur 5 mm. Elle est proche de la valve tricuspide (en
arrière de cette dernière) et de la cloison inter auriculaire située à la base de l'oreillette droite. Ce nœud se
situe sur le septum interauriculaire et au dessus du sinus coronaire qui ramène le sang veineux issu des
artères coronaires.
Ce nœud d’Aschoff Tawara est plus fragile car il est très rapidement endocardique, juste à la surface de
l’endocarde.
Classiquement il est constitué d’une ou deux voies, l’une est à conduction rapide et l'autre, inconstante, à
conduction lente. Il peut exister des courts circuits entre ces deux voies de conduction, responsables de
palpitations.
Le rôle de ce nœud auriculo-ventriculaire, nœud d’Aschoff Tawara, est de ralentir l'influx électrique, qui
vient du nœud sinusal, d'un dixième de seconde, protégeant ainsi les ventricules d'un rythme primaire trop
rapide. Il va protéger les ventricules d’un éventuel court circuit à l’étage des oreillettes, qu’on appelle
fibrillation auriculaire, et va servir de fusible en quelque sorte.
3. Les voies internodales
Entre le NS et le NAV, nous avons les voies internodales. Elles font la jonction entre le nœud sinusal, les
oreillettes et le nœud auriculo-ventriculaire.
On distingue 4 principales voies internodales :
- Le faisceau internodal antérieur
- Le faisceau de Bachman, qui relie l'oreillette droite et l'oreillette gauche en passant par la VCS, cette
voie internodale part sur la surface du cœur
- Le faisceau internodal moyen de Wenchebach
- Le faisceau internodal postérieur de Thorel.
Ces voies internodales (en jaune sur ce schéma) arrivent au nœud auriculo-ventriculaire.
Nous venons de voir les structures de conduction qui se situent au niveau de l’oreillette droite.

3/13
4. Le tronc commun du faisceau de His
Le faisceau de His se situe sous l'angle d'insertion des valves tricuspide et aortique. Il est long de 1 à 2 cm.
Ce faisceau est le seul passage (seule voie de conduction de l’activité électrique) entre les oreillettes et
les ventricules, il n’y a pas d’autre passage entre les oreillettes et les ventricules puis que les anneaux
valvulaires tricupidiens et mitraux sont étanches.
Il propage l’influx de l’étage auriculaire à l’étage ventriculaire.
Il se situe au sommet du triangle de Koch (triangle anatomique) représenté :
- en avant par la valve tricuspide,
- en arrière par le tendon de Todaro (qui est issu de la valve de Thebesius) et
- en bas par le plancher et par le sinus coronaire.
Le faisceau de His fait la jonction entre le NAV et le ventricule par ses deux branches (droite et gauche).
Ce faisceau est un centre d’automatisme secondaire car il est également capable de décharger
spontanément des impulsions plus lentes, de 40 à 60 par minute. C’est à dire que si l’on retire les
oreillettes, que l’on place le faisceau de His ainsi que les ventricules dans une solution saline, le His pourra
continuer à faire battre le cœur mais plus lentement.
Ce faisceau est indispensable, si on le coupe, on se retrouve avec un bloc auriculo-ventriculaire (les
patients présentant un BAV ont besoin d’un pace maker).
5. Les branches du faisceau de His
Le His se sépare en deux branches :
– la branche droite : prolongement direct du faisceau de His, elle chemine le long du bord droit du
septum interventriculaire se dispersant dans le ventricule droit.
– la branche gauche : elle chemine en avant et à gauche de la valve mitrale, se subdivise en faisceaux
antérieur et postérieur.
Nous pouvons remarquer que les ¾ du circuit électrique cardiaque se situent au niveau du côté droit du
cœur. Du côté gauche, nous pouvons uniquement remarquer la branche gauche du faisceau de His qui se
subdivisera en branche antérieure et branche postérieure.
De fait, pour explorer le tissu électrique cardiaque, on passera par le réseau veineux en montant par la VCI.
6. Le réseau de Purkinje
Enfin le système de conduction intracardiaque se termine par le réseau de Purkinje.
Ce sont les ramifications terminales des branches droite et gauche du faisceau de His qui s’étendent sur toute
la musculature ventriculaire pour propager l'influx. Il diffuse donc à l’intérieur du myocarde.
Mais c'est aussi un centre d'automatisme tertiaire, capable de décharger spontanément des impulsions à la
fréquence de 20 à 40 par minute. C’est à dire que si vous mettez juste les ventricules dans une solution
saline, vous pourrez obtenir une contraction automatique de l’ordre de 20 à 40 par minute.
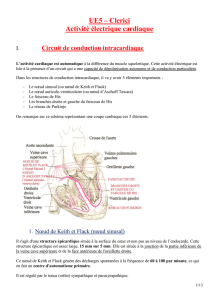
Conduction intracardiaque
Sur une vue antéro-droite du cœur, les cavités droites, oreillette et ventricule sont ouvertes, permettant de
voir le système nodal et sa vascularisation.

4/13
A la jonction de la veine cave supérieure et de l'oreillette droite, est situé le nœud sino auriculaire de Keith et
Flack. Au dessus de l'orifice du sinus coronaire, près de l'insertion de la valve septale de la tricuspide,
apparaît, sous l'endocarde, le nœud auriculo-ventriculaire d'Aschoff-Tawara.
Trois faisceaux unissent ces deux nœuds ; l'antérieur et le moyen passent dans la cloison inter-auriculaire, le
postérieur suit le sulcus terminalis (crista terminalis) et contourne par en dehors l'orifice de la veine cave
inférieure.
Du nœud auriculo-ventriculaire part le faisceau de His qui, après avoir donné ses branches gauches, se
continue par la branche droite. Celle-ci passe sous l'éperon de Wolf et, certaines de ses fibres s'engagent
dans la bandelette ansiforme.
Le nœud auriculo-ventriculaire, le faisceau de His et ses branches sont vascularisés par les artères septales
antérieures venues de l'artère interventriculaire antérieure et, par les branches septales inférieures venues de
l'artère interventriculaire inférieure. La première de ces branches, née à la croix des sillons, parfois d'ailleurs
de l'artère rétro-ventriculaire gauche, est l'artère du nœud de Tawara.
- Vues latérales de l’OD et du VD.
Sur la vue de l’OD, on peut noter la présence de :
- sinus coronaire,
- valve d’Eustache,
- crista terminalis (crête terminale) qui est une bandelette séparant l’OD en deux parties : une partie
postérieure au niveau des VCS et VCI, une OD plutôt lisse et une partie antérieure très fibreuse, cette
bandelette de crista terminalis pourra être le siège de courts circuits.
- fosse ovalis, lorsque celle-ci n’est pas fermée, on peut parler de communication interauriculaire
(CIA), il peut également exister des toutes petites communications que l’on appelle foramen ovale
perméable qui sont responsables d’accidents de plongée ; mais cet élément anatomique n’a aucun
rôle dans la conduction cardiaque.
- NAV
- sinus coronaire
- valve tricuspide
- tendon de Todaro
- faisceau de His

5/13
Schéma voies de conductions :
Si on rajoute les voies de conduction, on voit le nœud sinusal, les voies internodales antérieure et latérale en
vert, la voie internodale supérieure de Bachman (celle qui passe devant la VCS et qui va rejoindre l’OG), le
NAV avec la voie rapide en jaune et la voie lente en vert, le faisceau de His en orange avec la branche droite
qui court sur la face latérale du septum et qui se termine par le réseau de Purkinje et la branche gauche qui
plonge sur le versant latéral du ventricule gauche avec un faisceau antérieur et un faisceau postérieur.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%