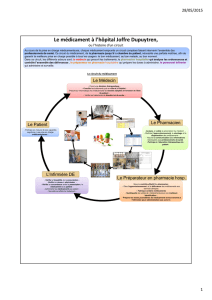
Réconciliation des traitements à l`entrée, durant le séjour et

1
1
R
Ré
éconciliation des traitements
conciliation des traitements
à
àl
l’
’entr
entré
ée, durant le s
e, durant le sé
éjour et
jour et à
à
la sortie de l
la sortie de l’
’h
hô
ôpital
pital
Louise Mallet, Pharm.D., CGP
Professeure titulaire de clinique
Faculté de pharmacie, Université de Montréal
Pharmacienne en gériatrie,
Centre Universitaire de Santé McGill
2008-09-11
2
Plan
Plan
1. Soins Pharmaceutiques
2. Étapes des soins
pharmaceutiques
3. Histoire médicamenteuse
(anamnèse)
4. Continuité des soins
5. Bilan comparatif des
médicaments
6. Conclusion

2
3
Au c
Au cœ
œur du programme
ur du programme :
______________________________________________
______________________________________________
Les soins
pharmaceutiques
4
Les soins pharmaceutiques
Les soins pharmaceutiques
LE PATIENT AU PREMIER PLAN :
UNE APPROCHE INTÉGRÉE,
UN TRAVAIL EN INTERDISCIPLINARITÉ

3
5
La d
La dé
émarche des soins
marche des soins
pharmaceutiques
pharmaceutiques -
-d
dé
éfinition
finition
• Pratique centrée sur le patient;
• Le pharmacien accepte la responsabilité
d’identifier, de prioriser et de trouver une solution
pertinente aux problèmes liés à la
pharmacothérapie d’un patient et à sa condition;
• Le pharmacien accepte sa part de responsabilité
envers les résultats obtenus à l’aide de
médicaments, services et conseils qu’il aura
fournis au patient.
Hepler et Strand. Am J Hosp Pharm 1990
6
Les
Les é
étapes
tapes
Étape 1: Établir une relation de confiance avec le patient
Étape 2: Obtenir et organiser l’information
Étape 3: Évaluer l’information
Étape 4: Élaborer le plan de soins pharmaceutiques
Étape 5: Appliquer et documenter le plan de soins
pharmaceutiques
Étape 6: Réévaluer le plan de soins
Démarche systématique d’évaluation d’un patient
Lamarre D et Goulet J.

4
7
• Médication appropriée pour le problème
de santé
• Médication efficace
• Médication sécuritaire
• Patient observant (adhésion
thérapeutique)
8
Que nous dit la documentation
Que nous dit la documentation
scientifique?
scientifique?
–Lors d’une hospitalisation, plus de 40% des erreurs de prescription
surviennent à l’étape de l’admission ou du congé.
Dean B. Qual Saf Health Care 2002;11:340-44.
–En milieu pédiatrique, 5.7% des ordonnances comportaient une erreur
et 31% des patients étaient victimes d’au moins une erreur
médicamenteuse au cours de leur hospitalisation. La majorité des
erreurs (77.8%) se produisait lors de l’étape de la prescription.
Fortescue EB. Pediatrics 2003;111:722-9
.

5
9
• 151 patients admis en médecine interne
• Au moins 4 médicaments avant l’admission
• Durée de séjour: 7 jrs
• Âge moyen: 77 ans
• Chez 50% des patients: divergence non-
intentionnelle entre les médicaments prescrits lors de
l’admission et les médicaments pris régulièrement par
les patients
• Erreur- la plus fréquente: omission de prescrire un
médicament lors de l’admission
Ref: Cornish P. Arch Intern Med 2005;165:424-9
Unintended Medication Discrepancies
Unintended Medication Discrepancies
at the
at the Time of
Time of Hospital
Hospital Admission
Admission
10
Unit
Unité
éde g
de gé
ériatrie: HRV
riatrie: HRV
Comparaison de l’information recueillie lors de l’histoire
médicamenteuse effectuée par le pharmacien et celle recueillie
par le médecin
Durée moyenne des entrevues effectuées par le pharmacien:
18,5 + 13,5 minutes: (écart de 5 à 60 minutes)
Moyenne de 7,75 médicaments par patient pour le pharmacien
comparativement à 4,98 médicaments par patient pour le
médecin
Concordance pour seulement 57,9% des médicaments
Consultation auprès du pharmacien communautaire, de la
personne-ressource au soins à domicile, du médecin de famille ou
d’un membre de la famille.
Gagné A. Projet de résidence 1999
.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
1
/
27
100%