Un meilleur système de remboursement pour les maladies chroniques

ETUDES
Un meilleur système de
remboursement pour
les maladies chroniques
Une étude des Mutualités Libres menée auprès de
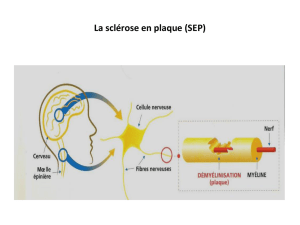
personnes atteintes de sclérose en plaques

www.mloz.be
(©) Mutualités Libres / Bruxelles, septembre 2010
(N° d’entreprise 411 766 483)
Une étude des
Mutualités Libres
Rue Saint-Hubert, 19 - 1150 Bruxelles
T 02 778 92 11 - F 02 778 94 04
info@mloz.be
—
Photos > Reporters
2

•Résumé . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 5
•Introduction . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 7
•Méthodologie . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 10
•Résultats et discussion . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 13
•Conclusions et recommandations . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 20
•Références littéraires . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 22
•Directives pour le traitement de la SEP . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 23
•Interventions existantes pour patients chroniques (SEP) . . . . . . . . . . . . . . . . . . . . 28
Sommaire

Remerciements
Les auteurs remercient chaleureusement tous les patients atteints de SEP qui ont rendu cette étude possible grâce à leur précieuse colla-
boration. Ils remercient également toutes les personnes et organisations qui ont contribué à la diffusion des enquêtes*.
* La Ligue Belge de la SEP, Communauté Française ; De Vlaamse MS Liga ; Le Centre Neurologique et de Réadaptation Fonctionnelle de la
SEP de Fraiture-en-Condroz ; Het Revalidatiecentrum van het AZ Alma de Sijsele ; L’asbl Solidariteit voor het Gezin de Gand ; Les infirmiers
et médecins-conseils de l'Union Nationale des Mutualités Libres ; Les collaborateurs des services sociaux et des services de communication
des 7 Mutualités Libres.

L
es malades chroniques doivent faire face à des frais considérables de soins de santé,
mais également à d'importantes dépenses non médicales. Dans la mesure où le
système actuel du MAF malades chroniques est basé uniquement sur des critères
administratifs et ne tient compte que des prestations de santé qui sont remboursées par
l'INAMI, une grande partie de ces frais restent souvent à charge du patient. Les Mutualités
Libres (MLOZ) souhaitent dès lors proposer une alternative. Dans un premier temps, nous
la développons pour une affection chronique bien déterminée : la sclérose en plaques (SEP).
Notre objectif est un meilleur remboursement des frais de la SEP liés aux soins de santé,
basé sur un critère objectif et médical : le degré de gravité de la maladie.
La population de notre étude se limite aux personnes atteintes de SEP, affiliées à l'une des
Mutualités Libres. Pour ces personnes, nous avons collecté les dépenses relatives à des
prestations remboursées par l'INAMI via nos bases de données. Une enquête nous a permis
d'obtenir les dépenses qui ne sont pas remboursées ainsi que des informations relatives au
degré de gravité de la maladie. Ce degré de gravité de la SEP a été établi à l'aide d'un
questionnaire que le patient lui-même devait remplir (self-administered Expanded Disability
Status Scale (EDSS)).
Nous avons inclus 271 personnes atteintes de SEP à notre enquête. Elles ont été réparties en 4
catégories, en fonction du degré de gravité de leur SEP1.
Nous montrons que le total des dépenses (la somme du coût des soins ambulatoires et des
hospitalisations, des médicaments et de l'utilisation de dispositifs d’aide) augmente avec le
degré de gravité de l'affection. Les dépenses liées à la kinésithérapie et aux soins infirmiers sont
surtout très élevées pour les patients souffrant d'un handicap très lourd, grimpant en moyenne
respectivement à 3.120 et 9.280 euros par an pour un patient. Les dépenses liées à l'aide du
partenaire, de la famille, d'amis… représentent la charge principale pour les personnes atteintes
de SEP. Celles-ci s'élevent en moyenne à environ 2.000 euros par an pour un patient SEP avec
un handicap léger, mais grimpent jusqu'à plus de 25.000 euros par an pour un patient avec un
handicap très lourd. Les dépenses relatives à l'aide familiale, à l'aide ménagère et au service de
transport connaissent une évolution similaire, mais moins prononcée. Les dépenses liées à l'aide
de la famille ou d'amis, à l'aide familiale, à l'aide ménagère et au service de transport sont en
grande partie à charge du patient lui-même. Des dispositifs d’aide sont rarement achetés par les
Un meilleur système de
remboursement pour
les maladies chroniques
5
1Score EDSS 0-3.5 : SEP avec handicap léger, score EDSS 4-5.5 : SEP avec handicap modéré, score EDSS 6-7.5 : SEP avec handicap lourd et score EDSS > 7.5 : SEP avec handicap
très lourd
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
1
/
32
100%