si les influx d`origine profonde ou superficielle

1
Somesthésie
La somesthésie est le principal système sensoriel de l'organisme humain. La
stimulation du corps est un besoin fondamental. On peut vivre en étant privé des
autres systèmes sensoriels (cécité, surdité, agueusie ou anosmie), mais par contre la
privation des stimulations somesthésiques provoque des troubles psychologiques,
majeurs et irréversibles.
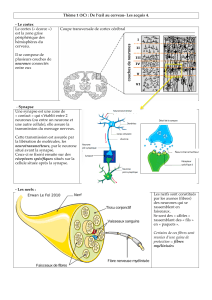
Récepteurs somesthésiques
La détection de l'information se fait grâce à des récepteurs constitués de neurones
sensitifs périphériques dont le corps cellulaire est situé dans les ganglions spinaux
(ou le "ganglion de Gasser" pour la sensibilité du visage).
Les récepteurs de la somesthésie sont nombreux et spécialisés3 :
Terminaisons libres : nocicepteurs (douleurs) et thermorécepteurs (chaleur et
froid), localisés dans la plupart des tissus.
Disques de Merkel : mécanorécepteurs (pression légère), localisés à la base
de l'épiderme.
Plexus de la racine des poils : mécanorécepteurs (mouvement des poils),
localisés à l'intérieur et autour des follicules pileux.
Corpuscules de Meissner : mécanorécepteurs (pression légère, toucher
discriminant, vibration de basse fréquence), localisés dans la peau glabre
(surtout des lèvres, des mamelons, des organes génitaux externes, du bout
des doigts, et des paupières).
Corpuscules de Krause : mécanorécepteurs, localisés dans le tissu conjonctif
des muqueuses et de la peau glabre près des orifices (lèvres).
Corpuscules de Pacini : mécanorécepteurs (pression intense, vibrations de
haute fréquence), localisés dans les tissus sous-cutanés (périoste, mésentère,
tendons, ligaments, capsules articulaires).
Corpuscules de Ruffini : mécanorécepteurs (pression intense et étirement),
localisés dans la profondeur du derme, l'hypoderme et la capsule articulaire.
Fuseaux neuromusculaires : mécanorécepteurs (étirement des muscles),
localisés dans les muscles.
Fuseaux neurotendineux : mécanorécepteurs (étirement des tendons),
localisés dans les tendons.

2
Tous ces récepteurs, à partir de l'état des tissus de l'organisme, participent à
l'élaboration des différentes sensations corporelle tactiles, thermiques,
proprioceptives, kinesthésiques et nociceptives.
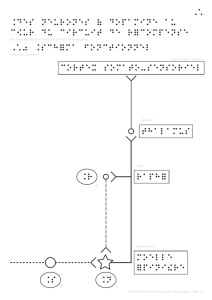
Transmission du signal somesthésique
Les stimuli détectés par les récepteurs somesthésiques sont ensuite transmis par les
nerfs dans la moelle épinière, le tronc cérébral et le cerveau. Les nerfs
somesthésiques sont regroupés en faisceau, en fonction de leur rôle et de leur
origine (faisceau spino-vestibulaire, faisceau spino-thalamique …).
À noter que le système somesthésique est le seul système sensoriel ayant des
projections, souvent directes, sur l'ensemble du névraxe : moelle épinière,
substance réticulée mésencéphalique et diencéphalique, thalamus, hypothalamus,
système limbique, cervelet et cortex cérébral reçoivent des afférences
somesthésiques2.
Ces nombreuses projections expliquent les effets physiologiques et
comportementaux majeurs produits par les stimulations somesthésiques (voir la
section Importance physiologique et psychologique).
Voies ascendantes
On distingue plusieurs voies, toutes organisées sur un modèle à trois neurones et
comportant une synapse au niveau du thalamus.
Voies lemniscales
Voie des colonnes dorsales
La voie des colonnes dorsales véhicule la sensibilité vibrotactile (du tact fin) et
proprioceptive consciente.
Le neurone sensitif du ganglion spinal arrive dans la moelle épinière par le
contingent médian constitué de fibres myélinisées de gros calibre (majoritairement
Aβ).
Une fibre ascendante se projette dans le bulbe rachidien du tronc cérébral et fait
synapse avec un deuxième neurone. Il y a décussation à la base du bulbe de ce
neurone secondaire qui emprunte ensuite le lémnisque médian jusqu'au thalamus
où s'effectue une deuxième synapse dans le noyau ventro-postéro-latéral (VPL).

3
Un troisième neurone se projette ensuite dans la quatrième couche du cortex
cérébral, au niveau de l'aire somesthésique S1 (située en arrière du sillon central).
Voie extra-lemniscale
Voie paléo-spino-thalamique
La voie paléo-spino-thalamique véhicule essentiellement des messages
douloureux.
Le neurone sensitif du ganglion spinal arrive dans les lames I et II de la substance
grise de la moelle épinière par le contingent latéral constitué de fibres amyélinisées
(fibres C) et de fibres myélinisées de petit calibre (fibres Aδ). Dans la moelle a lieu
la première synapse. Après décussation, le neurone secondaire remonte jusqu'aux
noyaux parafasciculaire et centre médian du thalamus où s'effectue une deuxième
synapse. Un troisième neurone se projette ensuite dans la quatrième couche du
cortex cérébral, au niveau de l'aire somesthésique S1 (située en arrière du sillon
central), dans le cortex frontal etc.
Voie néo-spino-thalamique[
La voie néo-spino-thalamique véhicule la sensibilité thermique, la sensibilité
tactile grossière ainsi que de la douleur.
Le neurone sensitif du ganglion spinal arrive dans les lames III, IV et V de la
substance grise de la moelle épinière par le contingent médian constitué de fibres
myélinisées de petit calibre (Aδ ou c). Dans la moelle a lieu la première synapse.
Après décussation, le neurone secondaire remonte jusqu'au noyau VPL du
thalamus via le système antéro-latéral où s'effectue une deuxième synapse. Un
troisième neurone se projette ensuite dans la quatrième couche du cortex cérébral,
au niveau de l'aire somesthésique S1 (située en arrière du sillon central). +
projection au niveau du cortex sur S2 majoritairement (pas de proprioception,
somatotopie +/-)
Intégration des messages somesthésiques
Les signaux somesthésiques sont traités à tous les niveaux du système nerveux :

4
Moelle épinière : connexions des nerfs sensitifs avec les nerfs moteurs, pour
organiser les réflexes moteurs (retrait à la douleur, extension croisée …).
Substance réticulée mésencéphalique et diencéphalique : augmentation de
l'attention lors de la détection de stimuli corporels.
Thalamus : premiers traitements cognitifs et distribution des informations
somesthésiques dans le cerveau.
Hypothalamus : intégration des stimuli somatosensoriel dans le contrôle
neuroendocrinien et hormonal.
Système limbique : intégration des stimuli somatosensoriel dans les
émotions.
Cervelet : intégration des stimuli somatosensoriel dans le contrôle de
l'équilibre et de la motricité.
Cortex cérébral, traitement conscient des informations tactiles dans
l'homoncule sensitif
Ces nombreux et différents traitements sont à l'origine des différentes sensations
corporelles et de plusieurs fonctions spécialisées :
Baroception : détection de l'état de la pression artérielle.
Viscéroception : détection de l'état des viscères.
Proprioception : détection de la position des articulations et du corps.
Kinesthésie : détection des mouvements des articulations et des organes
internes.
Thermoception : détection de la chaleur et du froid.
Nociception : détection de l'altération d'un tissu de l'organisme.
Tact : détection des stimulations de la peau.
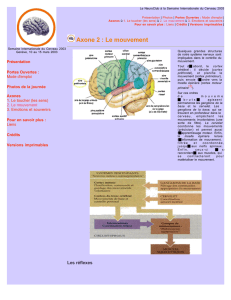
Description
Il existe au niveau de ce territoire, sur le gyrus post-central (circonvolution
pariétale ascendante) une topographie qui correspond à la forme distordue de notre
corps (on parle de somatotopie sensitive qui est comparable à celle de
l'homonculus de Wilder Penfield).
Une surface de cortex correspond à une surface du corps, mais la représentation
d'une partie du corps est d'autant plus étendue sur le cortex que la sensibilité est
fine, complexe, riche dans la zone corporelle considérée: par exemple la
représentation (imagée) des pieds est plus grande que celle des jambes.

5
Ainsi, la sensibilité générale du corps se projette au niveau du lobe pariétal du
cortex cérébral, en arrière du sillon central (scissure de Rolando). On distingue à
son niveau trois territoires successifs :
l'aire 3 correspond à la réception primaire, localisée au niveau de la
circonvolution pariétale ascendante (gyrus post-central).
et les aires 1 et 2 correspondent aux aires psychiques.
LES GRANDES VOIES DE LA SENSIBILITÉ :
On distinguera deux sensibilité :
- la sensibilité extéroceptive ou superficielle
- la sensibilité proprioceptive ou profonde
A. La sensibilité extéroceptive :
Elle vient des téguments et des muqueuses et assure la perception des sensations
tactiles, thermiques et nociceptives.
On distingue deux voies afférentes :
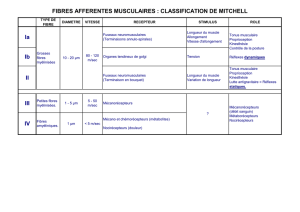
1). La voie lemniscale :
Elle correspond aux faisceaux bulbo-thalamiques de Goll et Burdach. Cette voie
est formée surtout de grosses fibres à conduction rapide et occupe les
cordons postérieurs de la moelle. Elle concerne le tact fin et donc les
récepteurs de MEISSNER (fibre II). Les faisceaux croisent la ligne
médiane au niveau du bulbe, après une synapse dans les deux noyaux gris
(G & B).Puis, dans le tronc cérébral, ils forment le faisceau appelé
lemnisque médian qui se rend après le passage dans le ruban de Reil au
thalamus ou s’établit un deuxième relais. Les fibres issues du thalamus
gagnent alors les divers territoires corticaux.
2). La voie extra-lemniscale :
Elle correspond au faisceau spino-thalamique du croissant de
Déjeurine. Cette voie est formée surtout de petites fibres à conduction lente
et présente un premier relais dans les cornes postérieures de la moelle. Les
fibres passent alors du côté opposé et se regroupent dans le cordon latéral
en formant le faisceau spino-thalamique au niveau du croissant de
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
1
/
17
100%