TECHNIQUES

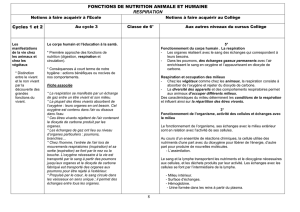
1
TECHNIQUES

2
LIBERATION DES VOIES RESPIRATOIRES EN BASCULANT LA TETE ET
EN LEVANT LE MENTON
HEAD-TILT / CHIN-LIFT
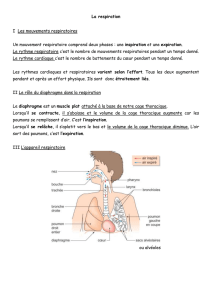
C’est la méthode classique pour libérer les voies respiratoires
«head-tilt chin-lift» ou «basculement de la tête et élévation du
menton».
Contre-indiquée en cas de suspicion de lésions au niveau des
vertèbres cervicales ou du rachis.
La méthode utilisée de préférence pour un patient d’un accident
avec suspicion de lésions cervicales ou lésions vertébrales est la
technique du «jaw thrust».
Basculement de la tête:
Mettez la tête de la victime prudemment dans l’axe du tronc.
Mettez une main sur le front du patient; appuyez sur
son front, et basculez prudemment la tête vers l’arrière.
Gardez le pouce et l’index libre pour pincer les narines
au cas où vous devriez insufer.
Elévation du menton:
Placez les extrémités de vos doigts de l’autre main
sous la pointe du menton du patient.
Levez le menton pour libérer les voies respiratoires.
N’appuyez pas sous le menton dans la partie molle,
cela peut rendre la respiration plus difcile.
Gants de protection.
En l’absence de moyen de secours pour la libération et le maintien
des voies respiratoires ouvertes chez une personne inconsciente,
cette technique réalisée uniquement à l’aide de vos mains permet
de maintenir parfaitement les voies respiratoires ouvertes.
L’ouverture des voies respiratoires est nécessaire pour évaluer la
respiration d’une personne inconsciente.
OBJECTIF
INDICATION
CONTRE-INDICATIONS
Aggravation des blessures au niveau du cou.
Dislocation de la mâchoire inférieure (mandibule).
MATERIEL
PROCEDURE
COMPLICATIONS POSSIBLES

3
REMARQUES
Technique aisément réalisable.
Bascule de la tête et élévation du menton: réalisez
ces deux techniques simultanément.
Bascule de la tête et élévation du menton chez les
adultes:
Pour bien libérer les voies respiratoires, assurez-vous
que la tête soit sufsamment en hyperextension!
Chez les enfants de moins d’ 1 an:
Ici, vous ne pouvez pas réaliser une bascule de la tête
comme chez les adultes, vous devez placer la tête en
position neutre pour libérer les voies resiratoires.
Si vous exagérez la bascule, comme la trachée des
bébés se compose de cartilage, vous refermerez les
voies respiratoires. Si par contre vous ne basculez pas
sufsament la tête, les voies respiratoires ne seront
pas sufsamment ouvertes.
Chez les enfants de plus d’un an:
Vous ne pouvez, dans ce cas-ci non plus, pas basculer
la tête comme chez l’adulte, mais vous devez malgré
tout basculer légèrement la tête (snifng position –
position de renifement) pour libérer les voies respi-
ratoires.
CONSEILS
Pensez aux alternatives.
Ce n’est pas réalisable si vous devez déplacer le
patient: ici, les moyens techniques comme la canule
oropharyngée ou la canule de Mayo seront utiles.

4
PROTRUSION DE LA MACHOIRE
JAW THRUST
Là où la méthode classique destinée à l’ouverture des voies res-
piratoires «Head-tilt chin-lift» est déconseillée au vu des risques
possibles pour la colonne vertébrale.
La méthode conseillée chez un patient accidenté présentant une
suspicion de traumatisme cervical ou vertébral, est le «jaw thrust»
ou protrusion de la mâchoire.
Dislocation ou fracture de la mâchoire inférieure (mandibule).
Gants de protection.
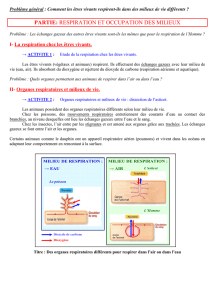
Agenouillez-vous derrière la tête de la victime
Posez vos coudes sur le sol près du patient.
Placez vos mains de chaque côté de la mâchoire infé-
rieure à hauteur de l’angle, sous les oreilles.
Stabilisez la tête du patient avec vos avant-bras.
A l’aide du bout de vos doigts, pousser sa mâchoire
inférieure vers l’avant.
De cette manière, la langue est poussée vers l’avant,
libérant ainsi la partie arrière du pharynx.
A l’aide de vos pouces, poussez la lèvre inférieure vers
le bas pour maintenir la bouche du patient en position
ouverte.
Les personnes qui peuvent elles-mêmes libérer leur voies respiratoi-
res, les personnes conscientes car c’est une technique douloureuse
et difcile à réaliser.
En l’absence de moyen de secours pour la libération et le maintien
des voies respiratoires ouvertes chez une personne inconsciente,
cette technique réalisée uniquement à l’aide de vos mains permet
de maintenir parfaitement les voies respiratoires ouvertes.
OBJECTIF
INDICATION
CONTRE-INDICATIONS
COMPLICATIONS POSSIBLES
MATERIEL
PROCEDURE

5
Attention:
N’effectuez pas de exion ni de rotation à la tête du
patient.
Attention:
Prenez garde à ne pas fermer la bouche de la victime,
celle-ci doit rester ouverte pour qu’elle ait une chance
de pouvoir respirer.
Le deuxième secouriste installe le ballon de réanima-
tion et effectue des insufations.
REMARQUES
Pensez aux alternatives:
La protrusion de la mâchoire est relativement facile à réaliser,
beaucoup moins facile à conserver, et n’est pas réalisable si vous
devez déplacer le patient: ici, les moyens techniques comme la
canule oropharyngée ou la canule de Mayo seront utilisés.
CONSEILS
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
1
/
129
100%