Guide du bon usage des examens d`imagerie

Guide du bon usage
des examens d’imagerie
médicale
2005
Le Guide du bon usage des examens d’imagerie médicale
est le fruit d’un travail conjoint de la Société Française de Radiologie (SFR) et de la
Société Française de Biophysique et de Médecine Nucléaire (SFBMN), en
collaboration avec de nombreux partenaires représentant des sociétés savantes et
professionnelles et des Collèges nationaux des enseignants listés dans ce guide.
Ce guide a été rédigé en concertation et avec le soutien de la Direction Générale de
la Sûreté Nucléaire et de la Radioprotection (DGSNR) et de l’Agence Nationale
d’Accréditation et d’Évaluation en Santé (ANAES).
Ce guide de recommandations est destiné à tous les professionnels de santé.

2
SOMMAIRE
Liste des contributeurs ………………………………………………… 4
Introduction ………………………………………………………………... 11
1. La radioprotection des patients : une obligation légale.
2. Les objectifs du “ Guide“
3. Le « Guide du bon usage des examens d’imagerie médicale
3.1. Pourquoi un « Guide français »
3.2. La méthode d’élaboration du « Guide »
Classification des doses efficaces ………….……………………… 18
Glossaire …………………………………………………………………… 20
Recommandations …………………………………………………….… 21
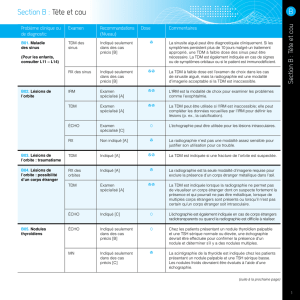
A. Tête (incluant les affections ORL) ………………………………………………………..22
B. Cou (parties molles) ………………………………………………………........................ 27
C. Rachis ………………………………………………………............................................... 31
– Rachis cervical 31
– Rachis dorsal 32
– Rachis lombaire 32
D. Système locomoteur ………………………………………………………..................…..34
E. Cardio-vasculaire ……………………………………………………….............................39
F. Thorax ………………………………………………………..........................................…. 46
G. Appareil digestif ……………………………………………………….............................. 49
– Tractus digestif 49
– Foie, vésicule et pancréas 52
H. Uro-génital et surrénales ………………………………………………………................ 55
I. Obstétrique et gynécologie ……………………………………………………….............. 59
J. Maladies du sein ………………………………………………………............................. 61
– Patientes asymptomatiques 61
– Patientes symptomatiques 62
– Cancer du sein 65
K. Traumatismes ………………………………………………………................................. 67
– Tête : généralités 67
– Face et orbites 70
– Rachis cervical 71
– Rachis dorsal et lombaire 71

3
– Bassin et sacrum 72
– Membre supérieur 72
– Membre inférieur 73
– Imagerie d'un corps étranger 73
L. Cancer ………………………………………………………........................................….. 76
– Cancer du nasopharynx 76
– Cancer de la parotide 77
– Cancer des voies aéro-digestives supérieures 77
– Adénopathies cervicales 78
– Cancer thyroïdien 78
– Cancer broncho-pulmonaire 79
– Cancer de l'œsophage 80
– Cancer de l'estomac 80
– Tumeur maligne primitive du foie 80
– Tumeur maligne secondaire du foie 81
– Cancer du pancréas 81
– Cancer du côlon et du rectum 81
– Cancer du rein 82
– Cancer de la vessie 82
– Cancer de la prostate 83
– Cancer du testicule 83
– Cancer de l'ovaire 83
– Cancer du col de l'utérus 84
– Cancer du corps de l'utérus 84
– Lymphome 85
– Tumeurs ostéo-articulaires 86
M. Pédiatrie ………………………………………………………..........................…............ 87
– Système nerveux central 87
– Cou et rachis 88
– Appareil locomoteur 89
– Région cardio-thoracique 90
– Appareil digestif 91
– Uro-néphrologie 92
N. Radiologie interventionnelle ……………………………………………………............ 94
– Vasculaire interventionnel 94
– Digestif interventionnel 95
– Uro-génital interventionnel 97
– Abdomen et thorax interventionnels 97
– Appareil moteur interventionnel 99

4
Liste des contributeurs
Les contributeurs à ce guide sont les suivants :
Comité directorial
Guy Frija (SFR), Philippe Grenier (SFR), Jean-Noël Talbot (SFBMN), Michel
Bourguignon (DGSNR).
Comité de pilotage
Philippe Grenier (SFR – Président), Jean-Noël Talbot (SFBMN-CNEBMN-
Coprésident), Jacques Grellet (SFR- Secrétaire).
Michel Amiel (SFR), Denis Aucant (FNMR), Michel Bourguignon (DGSNR), Sophie
Chagnon (CERF), Yves-Sébastien Cordoliani (SFR), Jean-Nicolas Dacher (CERF),
Patrice Dosquet (ANAES), Guy Frija (SFR), Olivier Hélénon (CERF), Théodore
Herrmann (SFBMN), Marie-Claude Hittinger (ANAES), Bruno Silberman (FNMR),
Dominique Sirinelli (SFR), Laurent Verzaux (FNMR), Bertrand Xerri (ANAES).
Groupes rédactionnels et Groupes de travail
Neurologie
Groupe rédactionnel
• Rédacteurs-animateurs : Jean-Pierre Pruvo, Marc Steinling
Rédacteurs associés : Bruno Brochet, Claude Depriester, Vincent Dousset, Didier
Dormont, François Dubois, Jean-Yves Gauvrit, Jean-Louis Mas, Jean-François
Meder.
Groupe de travail :
Frédéric Ricolfi, Alain Bonafé, Jérôme Berge, Jean-Paul Lejeune, Gérard Véry,
Didier Leys, Jean-Christophe Antoine, Catherine Lubetzki, Marie-Odile Habert.
ORL ophtalmologie
Groupe rédactionnel
• Rédacteurs-animateurs : Guy Moulin, Charles Sulman, Hélène Gauthier, Nadine
Martin-Duverneuil.
Rédacteurs associés : Denis Bossard, Monique Elmaleh, Jacques Treil, Michel
Zanaret.
Groupe de travail :
Jean-Michel Triglia, Denis Ayache, Patrick Marandas, Jean-Pierre Caujolle,
Olivier Sterkers, Loïc Gaillandre, Patrick Segaud, Elie Serrano, Françoise
Montravers.
Appareil moteur
Groupe rédactionnel
• Rédacteurs-animateurs : Gérard Morvan, Frédéric Paycha.
Rédacteurs associés : Patrick Chastanet, Jean-Claude Dosch, Jean-Luc Drapé,
Antoine Feydy, Jean-Charles Guilbeau, Nicolas Sans.

5
Groupe de travail :
Jean-Marie le Parc, Pierre Rochcongar, Catherine Cyteval, Frédérique Gires,
Gérard Lyon, Hervé Bard, Pascal Foulquié.
Appareil vasculaire
Groupe rédactionnel
• Rédacteurs-animateurs : Jean-Paul Beregi, Jean-Pierre Laissy.
Rédacteurs associés : Patrice de Cassin, Jean-François Heautot, Jean-Pierre
Laroche.
Groupe de travail :
Michèle Cazaubon, Marc Tassart, Elisabeth Le Masne, Jean-Noël Fiessinger,
Francis Joffre, Francis Abramovici, Yves Castier, Christian Michel
Thorax
Groupe rédactionnel
• Rédacteurs-animateurs : Michel Brauner, Bernard Bok.
Rédacteurs associés : Marie-France Carette, Gilbert Ferretti, Marc Abehsera.
Groupe de travail :
Hilario Nunes, Jésus Gonzales, Marc Riquet, Eric Dansin, Pierre Weinmann,
Hervé Foehrenbach, Catherine Beigelman, Jean-Pierre Muratet.
Appareil digestif
Groupe rédactionnel
• Rédacteurs-animateurs : Yves Menu, Eric Zerbib.
Rédacteurs associés : Alban Denys (Lausanne), Serge Agostini, Michel Sagui,
Pierre-Jean Valette, Marjan Djabban, Gilles Drahi, Djamel Tiah.
Groupe de travail :
Jacques Chopponi, Bruno Vedrenne, Christian Boustière, Simon Msika,
Jean-Patrick Sales, Jean-François Cadranel, Jean-Baptiste Nousbaum,
Michel Chousterman, Fabrice Pienkowski, Bruno Meyrand, Paul Legmann, Yves
Pannis, Damien Huglo.
Appareil uro-génital
Groupe rédactionnel
• Rédacteurs-animateurs : Catherine Roy, Marie-France Bellin, Alain Prigent.
Rédacteurs associés : Laurent Lemaître, Marc André, Nicolas Grenier.
Groupe de travail :
Jacques Hubert, Pierre Conort, Benoît Vignes, Jean-François Perrocheau,
Jean-Louis Puech, Alain Dana, André Champailler, Gilbert Deray, Jean-Claude
Bousquet, Mario Di Palma, Joseph Le Cloirec, Barbara Boukobza.
Gynéco-obstétrique
Groupe rédactionnel
• Rédacteurs-animateurs : Yann Robert, Khaldoun Kerrou.
Rédacteurs associés : Christian Delattre, Catherine Garel, Sophie Taieb,
Christian Delattre, Damien Subtil.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
1
/
100
100%