URTICAIRES CHRONIQUES CHEZ L`ADOLESCENT Bien les

DERMATOLOGIE
14 ADOLESCENCE & Médecine • Décembre 2015 • numéro 10
URTICAIRES CHRONIQUES
CHEZ L’ADOLESCENT
Bien les diagnostiquer pour mieux les traiter
L’urticaire chronique (UC) se présente sous la forme, soit d’une urticaire su-
perficielle, soit d’une urticaire profonde, ou les deux associées. On dit que l’ur-
ticaire est chronique si sa durée excède six semaines.
DÉFINITION
Les symptômes de l’urticaire chro-
nique (UC) peuvent être quotidiens
ou presque quotidiens. On inclut dans
cette définition les urticaires persis-
tant quelques heures ou jours, mais
qui récidivent durant des mois ou des
années.
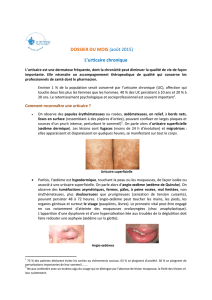
On appelle une urticaire supercielle
(Figure 1), une dermatose inflamma-
toire qui se manifeste par des papules
et/ou par des plaques érythéma-
teuses à bords nets et prurigineuses,
parfois pâles au centre dues au gonfle-
ment. Ces plaques varient de quelques
millimètres à la taille d’une main, leurs
nombres peuvent varier de quelques-
unes à innombrables. Elles sont
dites fugaces et migratrices, car elles
peuvent changer de localisation en
quelques heures. Quand les papules
et/ou plaques régressent, la peau rede-
vient normale en 2-24 heures
On définit l’urticaire profonde par un
angioœdème. L’angioœdème est une
tuméfaction dont la tension est dou-
loureuse, non prurigineuse, ferme et
mal délimitée. Sa localisation la plus
fréquente se situe au niveau du visage
et plus particulièrement au niveau des
paupières et des lèvres. L’angioœdème
peut persister quelques jours.
50 à 80 % des enfants qui ont une UC
associent à la fois l’UC superficielle et
profonde. En général, l’UC ne met pas
en jeu le pronostic vital chez l’enfant.
CLASSIFICATION
La nouvelle classification repose sur les
recommandations internationales de
2013. Dorénavant, parmi les UC super-
ficielle et profonde, on distingue les UC
inductibles provoquées par un stimulus
reproductible défini (pression, friction,
effort, froid, chaleur, rayonnement so-
laire…) et les UC spontanées non provo-
quées par un stimulus et non reproduc-
tibles par des tests de provocation (1).
SCORES
Le score clinique est évalué pour les
UC supercielles par l’utilisation du
score UAS7 (Urticaria Activity Score)
(2) (Tableau 1) :
– évaluation sur 7 jours du nombre de
lésions d’UC superficielles ;
– évaluation sur 7 jours de l’intensité
du prurit.
Ce score est utilisable en pratique quo-
tidienne, mais ne tient pas compte des
lésions d’UC profondes.
Le score d’évaluation des UC pro-
fondes qui peut être appliqué est en
cours de développement et tiendra
compte des points suivants (3) :
– nombre d’angioœdèmes sur une
période de 8 heures ;
– sévérité de la gêne physique
induite ;
– capacité à réaliser des activités
quotidiennes ;
– intensité de la défiguration ;
– évaluation globale de l’inconfort
subit.
Dr Françoise Raynaud
Dermatologue pédiatre
Maison de Solenn, Paris
Figure 1 - Urticaire chronique superficielle.
Tableau 1 – Score clinique par évaluation UAS7.
Score Nb papules/24 h Prurit
0Aucune Aucun
1Faible (<20) Faible (peu gênant)
2Moyen (20-50) Moyen (gênant sans altérer les activités journalières
et/ou sommeil)
3Important (>50) Sévère (gênant pour les activités journalières et/ou
sommeil)

adomed.fr
cardinale.fr
geriatries.org
rhumatos.fr
diabeteetobesite.org
ophtalmologies.org
onko.fr
neurologies.fr
P. 19 P. 14 Hypercholestérolémie
familiale : quel dépistage
en 2015 ?
P. 11
On en parle :
revue de la
littérature récente
P. 06
P. 23
LA REVUE DE LA MÉDECINE POUR LES ADOLESCENTS DÉCEMBRE 2015 - VOL. 4 - N° 10 - 8 E
Urticaires chroniques :
bien les diagnostiquer
pour mieux les traiter
Cardiologie : syndrome
du QT long congénital
PEAU
DE LA
SIGNATURE
À LA BIFFURE
DE SOI
TATOUAGES, PIERCINGS,
SCARIFICATIONS…

DERMATOLOGIE
16 ADOLESCENCE & Médecine • Décembre 2015 • numéro 10
PHYSIOPATHOGÉNIE
Les papules urticariennes encore appe-
lées UC supercielles sont dues à un
œdème dermique alors que l’angioœ-
dème est secondaire à un œdème der-
mohypodermique et correspond à une
UC dite profonde. L’œdème est provoqué
par une vasodilatation capillaire ainsi
qu’une perméabilité accrue secondaire
à l’activation « du mastocyte », cellule
clé de l’UC qui libère ses médiateurs, au
premier plan duquel se situe l’histamine.
La plupart des UC relèvent en général
de mécanismes non immunologiques
comme :
– UC cholinergique due à la libération
d’acétylcholine (lors d’effort physique) ;
– défaut d’inhibition de médiateurs :
œdème angioneurotique par déficit en
inhibiteur de la C1 estérase.
bPrévalence 0,3% des enfants
et adolescents
La prévalence n’est pas précisément
connue. L’UC est moins fréquente
chez l’enfant et l’adolescent que chez
l’adulte.
bAltération de la qualité de vie
L’UC diminue la qualité de vie, parti-
culièrement chez les patients qui asso-
cient des lésions d’UC superficielle et
profonde, ce qui occasionne un absen-
téisme scolaire.
bDurée de l’urticaire chronique
Une étude prospective récente chez
l’enfant montre au bout d’un an, trois
ans et cinq ans d’évolution que 18,5 %,
54 % et 67,7 % des enfants sont en ré-
mission (4).
DIAGNOSTIC
Il est avant tout basé sur l’histoire
clinique obtenue à l’interrogatoire
et l’examen clinique. Les examens
complémentaires en découlent,
mais ils peuvent ne pas être néces-
saires. En effet, la plupart des UC sont
idiopathiques.
Ainsi en l’absence d’orientation cli-
nique étiologique, la conférence de
consensus (2003) (5) recommande
pour la prise en charge de ces UC :
1. de prescrire 4 à 8 semaines de trai-
tement anti-H1 en première intention
2. et en cas d’échec, de réaliser les
examens complémentaires suivants :
NFS, vitesse de sédimentation, CRP,
recherche d’anticorps anti-thyro-
peroxydase à compléter lors de taux
anormal par un dosage de TSH et élec-
trophorèse des protéines.
La biopsie n’est pas justifiée et ne se
discute qu’en cas de vascularite urtica-
rienne, ce qui fit partie du diagnostic
différentiel. Dans ce cas les lésions sont
fixes.
ÉTIOLOGIE
De nombreuses causes sont retrou-
vées associées à l’origine de l’UC,
mais dans la plupart des cas, l’UC est
idiopathique. Les chances d’identi-
fier une cause sont de l’ordre de 20 à
40 %. La plupart des causes retrouvées
sont celles de l’urticaire inductible, le
dermographisme, l’urticaire choliner-
gique, au froid ou à la pression.
• Les urticaires physiques : c’est l’étio-
logie la plus fréquente. Ces UC sont
déclenchées par des stimuli physiques
de la peau et confirmées par les tests
cliniques d’explorations en l’absence
de tout traitement antihistaminique
depuis au moins cinq jours (Tableau 2).
Les UC physiques incluent :
– le dermographisme urticarien qui
est de cause inconnue et son évolution
peut être très prolongée.
– l’urticaire cholinergique, sous forme
de petites papules prurigineuses dif-
fuses de quelques millimètres sur le
tronc, sur un fond érythémateux entou-
ré d’un halo pâle de vasoconstriction
qui survient pendant ou après l’effort.
– l’urticaire au froid se manifeste à la
fois par une UC superficielle et pro-
fonde après l’exposition au froid tou-
chant préférentiellement les enfants et
les adolescents pouvant perdurer entre
4 et 10 ans souvent idiopathique, mais
parfois liée à une virose, ce qui doit
faire rechercher une cryoglobulinémie.
Il est recommandé de se protéger du
froid, d’éviter la consommation d’ali-
ment gelé (glace, etc.) et de prendre les
précautions nécessaires lors des bai-
gnades (risque accru de malaise).
Tableau 2 – Classication et tests de provocation des UC
physiques et de contacts inductibles.
Type d’UC Tests de provocation Lecture
Dermographisme
urticarien Frottement cutané avec une pointe mousse 10 minutes
Cholinergique Exercice physique en atmosphère +/- chaude
pendant 15 minutes post-sudation 30 minutes
Au froid Test au glaçon posé sur l’avant-bras
(5 à 20 minutes) 10 minutes
Retardée à la
pression
Poids de 7kg en suspension avec une bande de
3cm de largeur sur le bras, la cuisse ou l’épaule
(20 à 30 minutes)
6 heures
Solaire Phototests variables
À la chaleur
(exceptionnelle)
Tube en verre rempli d’eau à 45°C sur l’avant-bras
(5 minutes) 10 minutes
Aquagénique
(exceptionnelle)
Compresse d’eau douce (37°C) apposée sur la
peau (30 minutes) 30 minutes
Angioœdème
vibratoire
(exceptionnelle)
Positionner l’avant-bras sur un plateau vortex
(1000 t/min) (maximum 15 minutes)
10 minutes
et 6 heures
De contact
(non physique) Prick-tests 15 minutes

Urticaires chroniques chez l’adolescent
ADOLESCENCE & Médecine • Décembre 2015 • numéro 10 17
– l’urticaire retardée à la pression est
souvent très œdémateuse, mais peu
courante chez l’enfant, survient 3 à
12 heures après la pression, persiste
plus de 24 heures et est résistante au
traitement antihistaminique.
– l’urticaire solaire est rare avec une pré-
dominance féminine, parfois associée à
des photodermatoses qui devront être
recherchées (lupus érythémateux, etc.).
– les UC à la chaleur, aquagénique
et angioœdème vibratoire, sont
exceptionnelles.
• Les urticaires alimentaires : les ali-
ments et les additifs peuvent être impli-
qués plus rarement dans l’UC que dans
l’urticaire aiguë. Dans l’UC, il s’agit de
pseudoallergie alimentaire, du fait de la
consommation d’aliments histamino-
libérateurs, riches en histamine. Le rôle
des aliments dans l’UC est cependant
controversé. Dans une étude, un lien de
cause à effet entre les aliments et l’UC
est retrouvé. Les crevettes, les palourdes,
et les huîtres étaient responsables chez
l’enfant et l’adolescent dans 7 % des cas
d’une allergie alimentaire confirmée. Le
régime d’exclusion a permis la guérison
dans plus de la moitié des cas (6).
• Les urticaires médicamenteuses : les
anti-inflammatoires non stéroïdiens,
au premier plan duquel se situe l’aspi-
rine (hypersensibilité dans 10 à 24 %),
ainsi que les antibiotiques comme les
bétalactamines peuvent être respon-
sables d’UC.
• Les urticaires auto-immunes : elles
sont souvent diagnostiquées dans la
littérature grâce au test du sérum au-
tologue retrouvé positif chez plus de
30 % des enfants et des adolescents,
mais du fait sa non-corrélation avec
la sévérité de l’UC ni avec une plus
grande résistance au traitement, sa
réalisation n’est pas conseillée (7).
• L’œdème angioneurotique : il est
dû à un déficit quantitatif, voire plus
rarement qualitatif, de l’inhibiteur
de la C1 estérase. On l’évoque devant
des angioœdèmes des paupières, des
extrémités et des organes génitaux
externes. L’atteinte du tube digestif
est fréquente, responsable de dou-
leurs abdominales et de syndrome
pseudoocclusif souvent révélateur. Le
pronostic est lié à l’atteinte laryngée.
Les traumatismes tels que la chirurgie,
l’endoscopie ou la prise d’œstrogènes
sont des facteurs déclenchants évo-
cateurs. La plupart des cas sont héré-
ditaires avec une transmission auto-
somique dominante. Le diagnostic
repose sur le dosage de l’inhibiteur du
C1 et les fractions du complément C2
et C4, qui sont abaissées (8).
COMORBIDITÉS
L’auto-immunité thyroïdienne avec
des anticorps anti-thyroperoxydase
positifs est une association retrouvée
sans que l’on sache son lien de cau-
salité. La plupart des enfants ont une
hyper ou hypothyroïdie qui existe
avant ou après la survenue d’une UC.
Un traitement substitutif par la thy-
roxine fait parfois régresser l’UC. La
dépression/l’anxiété, les maladies au-
to-immunes, la maladie caeliaque (un
régime sans gluten peut guérir l’UC),
l’atopie ou la gastrite à Helicobacter
pilori peuvent être associées.
DIAGNOSTIC DIFFÉRENTIEL
On exclut du diagnostic les vascula-
rites urticariennes (dont les lésions
ont pour particularité d’être fixes
et non prurigineuses), la pemphi-
goïde bulleuse (à laquelle s’associent
des bulles) ainsi que les maladies
autoinflammatoires.
TRAITEMENTS DES
URTICAIRES CHRONIQUES
Il faut tout d’abord éliminer les stimuli
déclenchant l’UC.
• En première intention, on administre
des antihistaminiques (anti-H1) non
sédatifs de seconde génération (lévo-
cétirizine, cétirizine, desloratadine,
loratadine…).
• En deuxième intention, la posologie
des antihistaminiques (anti-H1) non
sédatifs de seconde génération est
augmentée, ou bien ils sont donnés
en association avec un autre antihis-
taminique (anti-H1 en veillant bien
à l’absence d’effets sur le myocarde
ou anti-H2). On peut également les
associer avec soit un antagoniste du
récepteur des leukotriènes (monté-
lukast, néanmoins l’AMM pour l’UC
n’est pas délivrée) soit avec un anti-
histaminique de première généra-
tion sédatif au coucher (hydroxyzine,
mequitazine).
• En troisième intention, on augmente
la posologie des antihistaminiques
de première génération sédatifs (hy-
droxyzine, mequitazine).
• En quatrième intention, les antihista-
miniques anti-H1 sont associés avec
l’omalizumab (anti-IgE, dans les cas
d’UC de plus de 7 ans d’évolution), des
anti-inflammatoires ou bien avec les
corticoïdes (3-5 jours). Les corticoïdes
sont néanmoins peu efficaces sur l’UC
à la pression et ne peuvent pas être uti-
lisés sur le long terme.
En ce qui concerne l’œdème angio-
neurotique, le traitement prophy-
lactique (plus d’une poussée/mois)
consiste en l’administration soit de
danazol (androgène qui augmente la
synthèse hépatique d’inhibiteur de la
C1 estérase) soit de l’acide tranexa-
mique (en cas de contre-indication).
Dans les cas de crise grave, une per-
fusion d’inhibiteur de la C1 estérase
purifiée à partir du plasma humain ou
injection d’icatiban plus ou moins aux
corticoïdes sera réalisée.
✖L’auteur déclare ne pas avoir de liens d’intérêts.
MOTS-CLÉS
Urticaire chronique, Urticaire superfi-
cielle, Urticaire profonde, Angioœdème

DERMATOLOGIE
18 ADOLESCENCE & Médecine • Décembre 2015 • numéro 10
1. Zuberbier T, Aberer W, Asero R et al. The EAACI: GA(2) LEN/EDF/WAO
Guideline for the definition, classification, diagnosis, and managment of
urticaria: the 2013 revision and update. Allergy2014 ; 69: 868-87.
2. Młynek A, Zalewska-Janowska A, Martus P et al. How to assess disease
activity in patients with chronic urticaria? Allergy2008 ; 63: 777-80.
3. Weller K, Grok A, Magerl M et al. Development, validation, and initial
results of the Angioedema Activity Score. Allergy2013 ; 68: 1185-92.
4. Chansalkulsporn S, Pongpreuksa S, Sangacharoenkit P et al. The
natural history of chronic urticaria in childhood: a prospective study. J Am
Acad Dermatol 2014 ; 71: 663-8.
5. Conférence de consensus. Prise en charge de l’urticaire chronique. Ann
Dermatol Venereol 2003 ; 130: 1S3-192.
6. Jirapongsananuruk O, Pongpreuksa S, Sangacharoenkit P et
al. Identification of the etiologies of chronic urticaria in children: a
prospective study of 94 patients. Pediatr Allergy Immunol 2010 ; 21:
508-14.
7. Bélot V, Desbois I, Martin L et al. [Assessment of the usefulness of
autologous serum skin testing in chronic urticaria: a retrospective single-
centre study of 74 patients]. Ann Dermatol Venereol 2010 ; 137: 444-50.
8. CEDEF. Item183– UE 7 Hypersensibilités et allergies cutanéo-
muqueuses chez l’enfant et l’adulte. Ann Dermatol Venereol 2015 ; 142:
S145-66.
BIBLIOGRAPHIE
EN BREF
DERMATOLOGIE
De nouvelles recommandations de la HAS et de la SFD contre l’acné
La Haute autorité de santé (HAS) et la Société française de
dermatologie (SFD) ont dévoilé le 20 octobre leurs nouvelles
recommandations pour le traitement de l’acné. Cette maladie de
peau qui concerne 80 % des adolescents peut avoir des consé-
quences au quotidien, mais aussi à plus long terme avec des ci-
catrices si elle n’est pas correctement prise en charge.
Deux indications à traiter
Les nouvelles recommandations indiquent que l’acné doit être
traitée dans 2 situations : si l’acné est sévère et/ou qu’il existe un
risque de cicatrices ; et si l’acné, quel que soit son degré de sévé-
rité clinique, a un retentissement psychosocial sur la personne, si
elle porte atteinte à sa qualité de vie ou si elle interfère dans sa
relation avec les autres.
Des traitements adaptés à l’acné
Les traitements sont à adapter selon la sévérité de l’acné et les
préférences du patient. Pour une acné légère à moyenne, les trai-
tements locaux à base de peroxyde de benzoyle et les rétinoïdes
sont à privilégier. Un antibiotique par voie orale (doxycycline ou
lymécycline) peut être prescrit en complément ou pour une acné
moyenne selon les cas. L’isotrétinoïne, quant à elle, sera réservée
aux acnés sévères et très sévères et avec un risque cicatriciel.
Des traitements adaptés à chaque patient
La prise en compte des préférences du patient est indispensable
en raison du délai nécessaire au traitement pour être ecace. Il
faut au minimum quelques semaines pour obtenir une amélio-
ration, l’observance et le suivi étant des éléments primordiaux à
prendre en compte également lors du choix du traitement.
Des précautions à ne pas ignorer
Des précautions sont à prendre avant le démarrage d’un traite-
ment comme : prévenir des risques des antibiotiques (émergence
de souches bactériennes résistantes), des eets tératogènes
potentiels avec l’isotrétinoïne et l’augmentation du risque de
troubles dépressifs, etc.
Le cas des pilules contraceptives
L’acné n’est pas une indication pour la prescription d’une pilule
contraceptive rappellent la HAS et la SFD. Si un contraceptif doit être
prescrit à une femme qui présente de l’acné, il est recommandé en
première intention le lévonorgestrel (2e génération) et en seconde
intention du norgestimate (assimilé 2e génération) qui comporte
une AMM dans cette indication. Les antiacnéiques Diane 35® et ses
génériques ne peuvent être envisagés qu’en dernière intention si
l’acné persiste malgré un traitement dermatologique bien conduit et
en concertation avec la patiente et un gynécologue.
4
Plus d’informations : http://reco.dermato-sfd.org/acne
✖ G. Monfort, d’après un communiqué de presse de la SFD et de la HAS du 20/10/15.
1
/
5
100%