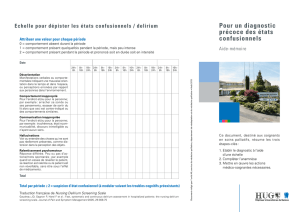
démarche pour un diagnostic précoce (link is external)

Catherine Chatelain et Evelyne Merminod
Avec la collaboration de Dominique Ducloux
Unité 40 Bellerive, DRG
Présentation Sefos octobre 2010

PRESENTATION DU SERVICE DE
MEDECINE PALLIATIVE
Ouverture de la première unité de SP en 1987, reconnue
officiellement par l’OMS comme centre de référence pour les
soins palliatifs (13 lits à l’unité 40), avec Charles Henri Rapin et
Anne Marie Panosetti.
Création du SMP en janvier 2007, 32 lits de soins palliatifs à
l’Hôpital de Bellerive (ex Cesco).
Unité 10 : 19 lits au niveau 1
Unité 40 : 13 lits au niveau 4

INTRODUCTION
«Le delirium est un symptôme mal connu, malgré sa
fréquence élevée (de 8 à 88% selon les études) en
soins palliatifs, son importante morbidité,
l’augmentation de la mortalité et surtout son impact
sur la qualité de vie des patients et des familles »
Sophie Pautex, Outils d’évaluation du delirium en soins palliatifs. Douleur et Analgésie
n°3, 2001.

DEFINITION
«Apparition soudaine et transitoire d’un ensemble de
changements comportementaux accompagnés de
perturbations touchant l’attention, l’activité
psychomotrice, le niveau de conscience et/ou le
cycle veille-sommeil » DPI/ANADI
Delirium = confusion mentale
H. MIGNOT

CLINIQUE
Début brusque, fluctuation pendant la journée.
Troubles cognitifs :
- Trouble mémoire surtout immédiate.
- Trouble pensée désorganisée et fragmentée
- Trouble perception : hallucinations visuelles, difficultés à
distinguer le rêve et al réalité.
Troubles vigilance : diminuée ou augmentée
Troubles de l’attention
Troubles rythme veille-sommeil
Troubles du comportement psycho-moteur : hypo/hyperactivité,
augmentation débit verbal, agressivité.
DD : démence, état dépressif, psychose.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
1
/
28
100%