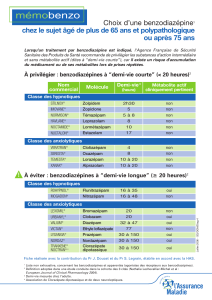
Benzodiazepines

1
L’intoxication par les benzodiazépines
M.Windy, S.Achour, N.Ralem, R. Soulaymani
1. cas clinique :
Un enfant de 1an et demi, pesant 13kg sans antécédents pathologiques particuliers, est amené
aux urgences, dans un tableau d’agitation, d’hallucination, avec trouble de l’équilibre. Les
parents rapportent qu’il a ingéré, une heure, au paravant 4 comprimés d’une benzodiazépine
Le médecin des urgences a contacté le CAPM pour savoir si l’enfant avait pris une dose
toxique et se renseigner sur la conduite à tenir devant cette intoxication. Attitude
préconisée chez ce malade:
L’hospitalisation a été préconisée même si l’enfant n’avait pas ingéré une dose
toxique.
Vu le risque d’inhalation, la surveillance rigoureuse de l’état neurologique,
respiratoire et la déglutition.
L’évolution a été favorable, marquée par un rétablissement spontané de l’agitation.
2. introduction :
L’intoxication par les benzodiazépines au Maroc représente la première cause d’intoxication
par les psychotropes (61.8 %).
Son pronostic est le plus souvent favorable en l’absence d’association notamment à alcool,
sauf chez le sujet âgé et l’insuffisant respiratoire.
Les benzodiazépines entraînent une dépression nerveuse centrale, d’autant plus précoce et
importante que la molécule est plus hypnotique, ainsi qu’une dépression respiratoire
habituellement modérée. Le traitement est symptomatique parfois spécifique.
3. historique
En 1952, la seule molécule anxiolytique disponible était le méprobamate (Equanil®), mais
l’arrivée des benzodiazépines dans les années 60 a marqué un tournant dans la prise en charge
des états anxieux et des troubles phobiques. La première benzodiazépine introduite fut le
chlodiazepox (Librium®) (1961) relayée en 1964 par le diazépam (Valium®), qui reste la
référence. Depuis, de nombreuses années, d’autres molécules ont été fabriquées. Toutes les
benzodiazépines ont une action sédative, anxiolytique, anticonvulsivante, myorelaxante et
amnésiante.
Au début des années 70, les spécialistes se prononcent contre l’idée de dépendance due à
l’usage de benzodiazépines, mais à partir des années 80, le potentiel addictif des
benzodiazépines est largement accepté et démontré.
4. mésusage
Le détournement de l’usage des benzodiazépines peut prendre la forme classique d’une
toxicomanie parfois isolée, mais le plus souvent sous forme de poly toxicomanies en
association avec d’autres substances psycho actives (héroïne, alcool, maâjoun). La

2
toxicomanie vraie aux benzodiazépines est volontiers féminine, liée aux personnalités
névrotiques. Dans les poly toxicomanies classiques, l’usage de cocktails médicamenteux tend
à palier le manque d’effet, résultant d’un phénomène de tolérance ou dans certaines situations
les difficultés en approvisionnements.
L’action toxicomanogène des substances psycho actives (benzodiazépines comprises) est en
relation directe avec l’activation du système de récompense dopaminergique (SRD). Le SRD
explique le renforcement des comportements de consommation de substances psychoactives
par une " mise en valeur " du plaisir éprouvé lors de la consommation et par les effets
intrinsèques liés au produit (euphorie, sédation).
5. pharmacodynamie :
Les benzodiazépines augmentent l’efficacité des synapses au neurotransmetteur GABA en
agissant sur ses récepteurs.
Le récepteur GABA est en réalité un complexe macromoléculaire qui, en plus des sites de
fixation du GABA, comporte des sites de fixation du GABA pour d’autres molécules.
En se liant à une sous unité spécifique du récepteur GABA, les benzodiazépines ne stimulent
pas directement le récepteur mais le rendent plus efficace. En effet, elles augmentent la
fréquence d'ouverture du canal chlore. Lorsque le GABA se fixe à son récepteur, L'élévation
du chlore intracellulaire qui s'en suit va immédiatement hyperpolariser le neurone et le rendre
moins excitable
L’avantage des benzodiazépines, c’est qu’elles n'ouvrent pas directement les canaux chlore
mais agissent plus subtilement en potentialisant l'effet du GABA.
Le mélange de benzodiazépines et d'alcool demeure toutefois très dangereux, puisque leurs
effets respectifs sur les canaux chlore peuvent s’additionner.
On sait maintenant que les benzodiazépines causent une pharmacodépendance avec des doses
dites thérapeutiques et ce, même après un traitement de courte durée.
6. pharmacocinétique :
L’absorption digestive (surtout gastrique) est rapide et presque complète.
Le pic plasmatique est de 0,5 à 3 heures pours des doses thérapeutiques, plus retardés
lors de l’ingestion de doses massives.
La demie vie et la durée d’action sont différentes selon les produits allant de 3 à 70
heures.
La fixation protéique est très importante (85 à 90%).
La liposolubilité est importante expliquant leur grande diffusion et les volumes de
distribution élevés.
Le métabolisme est exclusivement hépatique (déméthylation et conjugaison).
La formation, pour certaines molécules, de métabolites actifs (desméthyl diazépam,
oxazépam…) qui sont éliminés sous forme inactive dans les urines.
Compte tenu des données cinétiques, l’épuration rénale ou extra rénale des benzodiazépines
ne présente aucun intérêt.
7. symptomatologie de l’intoxication aigue

3
7.1. Délai d’apparition des signes cliniques
La latence et la gravité de l’intoxication dépendent du caractère bref ou prolongé de l’action
de la molécule en cause.
Exemple :
- délai d’action court, de 30 minutes pour triazolam (Halcion),
- un délai de 2 heures pour la plupart des benzodiazépines : Clorazépate : (Tranxène®),
Diazepam : (Valium®), Lorazolam : ( Havlane®),
- délai plus retardé : de 1 à 4 heures pour le Bromazépam ( Lexomil®) et 3 à 4 heures pour
le Clobazam : (Urbanyl®)
7.2. Doses toxiques
Les doses toxiques théoriques sont différentes d’une molécule à l’autre, et peuvent varier pour
une molécule en fonction de l’âge, des antécédents et de la tolérance du sujet : on peut citer
par exemple chez l’adulte :
Benzodiazépines commercialisées et présentations
Triazolam (halcion®) 5mg Flunitrazépam
(rohpnol®)
10mg
Diazepam (valium®) 500mg Clonazépam (rivotril®) 10mg
Loprazépam (havlane®) 10mg Oxazépam (seresta®) 500mg
Bromazépam (lexomil®) 180mg Lorazépam (temesta®) 100mg
Nitrazépam (mogadon®) 100mg Clorazépate (tranxéne) 500mg
7.3. Symptomatologie
Troubles neurologiques : vont de la simple somnolence, à la torpeur, au coma. On
peut observer des troubles visuels telle qu’une diplopie, une dysarthrie, des vertiges,
une ataxie, une agitation paradoxale, un délire et hallucination. La rapidité
d’installation du coma et sa profondeur dépendent de l’âge, de la quantité ingérée,
des antécédents du patient (insuffisance respiratoire, myasthénie), et de l’éventualité
d’une prise associée (alcool, médicament…).
Dépression respiratoire : la dépression respiratoire est très rare, et souvent très
modérée.
Effet vasoplégiant : les troubles vasoplégiques sont modérés. Ils se traduisent le plus
souvent par une hypotension artérielle et rarement par une bradycardie sinusale.
Troubles de la mémoire : ils sont prolongés pour les benzodiazépines à demie vie
longue, à type d’amnésie de fixation, parfois d’amnésie antérograde.
Aggravation de l’encéphalopathie : l’effet dépresseur des benzodiazépines peut
entraîner l’aggravation d’une encéphalopathie respiratoire ou hépatique préexistantes.
8. Formes cliniques des intoxications
L’amnésie chronique s’observe lors d’une prise prolongée du médicament.

4
L’intoxication chez l’enfant se manifeste souvent par une agitation paradoxale
survenant 30 minutes à une heure après l’ingestion, accompagnée d’une excitation et
d’un trouble de l’équilibre. Une hypotonie peut survenir dans les deux premières
heures.
Syndrome amnésie automatisme lors d’une prise exceptionnelle de benzodiazépine,
on retrouve une amnésie antérograde et un automatisme avec une désinhibition, une
levée d’inhibition verbale, une agressivité, une anxiété post critique avec recherche
anxieuse et obsédante par les patients, de leur comportement dont ils ont perdu
souvenir.
Syndrome de sevrage : il est potentiellement sévère et associe une anxiété, une
insomnie, des cauchemars, une agitation, confusion, une irritabilité, et des
convulsions.
Le traitement de ce syndrome repose sur la réintroduction de la même molécule avec
diminution très progressive de la dose administrée.
Encéphalopathies prolongées : les benzodiazépines à demie vie longue entraînent
une accumulation chez l’insuffisant hépatique dénutri, anorexique, ainsi que chez
les patients porteurs d’une hépatopathie alcoolique et chez le nouveau né.
Soumission chimique : elle correspond à L'administration de psychotropes à une
personne à des fins criminelles (viols, actes de pédophilie ou délictueuse). C’est un
mode d'agression méconnu des médecins, pharmaciens et surtout du grand public.
Les benzodiazépines s'utilisent majoritairement du fait de leur propriétés
amnésiantes, sédatives mais aussi désinhibitrices (triazolam, flunitrazépam,
oxazépam, etc.).
9. Diagnostic de l’intoxication
Le diagnostic repose sur l’anamnèse, les signes et l’examen clinique , éventuellement sur le
test au flumazénil (Anexate®) et les dosages toxicologiques effectués sur des échantillons de
liquide gastrique des urines et du sang.
Le dosage par chromatographie liquide de haute performance (HPLC) ou chromatographie de
masse est requis dans tous les cas ou le diagnostic est important à confirmer, notamment
quand l’étiologie est inconnue ou dans un cadre médicolégal. Ce dosage précise la
concentration de la molécule mère et des métabolites actifs.
10. traitement
Le traitement symptomatique
Bien conduit, le traitement symptomatique est souvent suffisant pour assurer l’évolution
favorable de ce type d’intoxication. Une défaillance vitale prime dans le cas échéant.
L’épuration digestive :
• Lavage gastrique : depuis la Xème conférence de consensus sur l’épuration
digestive lors des intoxications, les indications du lavage gastrique se sont
limitées aux intoxications massives, engageant le pronostic vital et vues
précocement. Le lavage gastrique s’avère donc inutile en cas d’intoxications
par les benzodiazépines (toxique fonctionnel et rapidement adsorbable).
• Le Charbon activé est conseillé si la prise est massive et récente ou en cas
d’intoxication multiples.

5
• L’entérodialyse est indiquée dans des cas exceptionnels pour les
benzodiazépines à demie vie très longue. Elle consiste à donner des doses
multiples de charbon activé dans le but de diminuer l’absorption digestive du
médicament dans l’intestin grêle ou d’éliminer ce qui a été déjà absorbé.
Traitement spécifique :
Le traitement antidotique : il repose sur un antagoniste pur et spécifique des
benzodiazépines : Anexate (flumazénil®)
C’est un antagoniste au niveau des récepteurs cérébraux, sans effet pharmacologique.
Une prise en charge psychiatrique s’impose en cas de tentative de suicide par les
benzodiazépines.
Indications :
Les indications du flumazénil sont en pratique assez limitées :
Aide au diagnostic d’un coma d’étiologie inconnue, l’inefficacité de l’injection
intraveineuse de 1 à 2 mg de Flumazénil élimine l’intoxication par les
benzodiazépines.
Pour éviter l’intubation et la ventilation, si ces techniques ne sont pas disponibles, ou
non souhaitables, par exemple chez l’insuffisant respiratoire chronique ou la personne
âgée lors d’un surdosage.
Contre-indication : antécédent de comitialité ou association avec des médicaments
convulsivants (notamment les antidépresseurs tricycliques). En effet, lors d’une prise associée
d’antidépresseurs tricycliques, il existe un risque réel de convulsions immédiates et/ ou de
majoration des signes de délire anticholinergique au réveil, par suppression de l’effet
protecteur des benzodiazépines.
Posologie
L’administration se fait par injections successives de 0.2 à 0.3 mg IV pour l’adulte ou 10
µg/kg, jusqu’à la levée de la dépression respiratoire, sans chercher à obtenir le réveil qui
pourrait être suivi d’une agitation et éventuellement d’un syndrome de sevrage chez le patient
accoutumé.
La courte durée d’action (20 à 30 min) impose le plus souvent des réinjections successives ou
une perfusion continue (0,5 à 1mg/h) à fin d’éviter le réendormissement ; en effet, il est
important d’insister sur le fait que le flumazénil, antagoniste spécifique, ne modifie en rien la
cinétique d’élimination des benzodiazépines.
11. Conclusion :
Les benzodiazépines représentent la première cause d’intoxication par les psychotropes, le
traitement symptomatique est suffisant dans la majorité des cas, le lavage gastrique n’est pas
indiqué. L’évolution, en dehors d’une prise associée à d’autres toxiques est en générale
favorable. Un syndrome de sevrage peut apparaître au décours de l’intoxication chez un
patient traité depuis plusieurs semaines par benzodiazépines.
12. Références
1. Kettani N. Le guide pratique des médicaments au Maroc. 1999
2. Lejonc JL., Elkharrat D., Lapandry C. Epuration digestive lors des intoxications
aigues. Xème conférence de consensus en réanimation. Nimes, 27 novembre 1992.
Réa Urg 1993 ; 2,169-175.
 6
6
1
/
6
100%