Hypocalcémie après opération sur la thyroïde

Forum Med Suisse 2011 ;11(37):627–631 627
curriculum
Hypocalcémie après opération sur la thyroïde
Management de l’hypoparathyroïdie postopératoire
Fabian Meienberga, Judith Siegenthalerb, Marius Kränzlina, c
a Endokrinologie, Diabetologie und Metabolismus, Universitätsspital, Basel
b Medizinische Fakultät, Universität, Basel
c Endokrinologische Praxis, Basel
Une patiente de 74 ans se présente en urgence avec des
crampes des avant-bras et des paresthésies des mains
et des pieds. Le laboratoire montre un calcium nette-
ment abaissé à 1,50 mmol/l (normes 2,10–2,65) et des
phosphates légèrement augmentés à 1,62 mmol/l
(normes 0,80–1,50). L’albumine est à 38 g/l (normes
35–52), le calcium corrigé en fonction de l’albumine est
à 1,55 mmol/l. Sodium et potassium sont dans les
normes.
L’ hypocalcémie est dénie par un calcium ionisé (ou
libre) abaissé dans le sérum. Le laboratoire dose nor-
malement la concentration de tout le calcium présent
dans le sérum. Mais 45% env. seulement sont sous forme
ionisée, biologiquement active, le reste étant en plus
grande partie lié à l’albumine. Pour mieux pouvoir ap-
précier la concentration du calcium ionisé, il faut corri-
ger le calcium total dosé en fonction de la concentration
d’albumine selon la formule suivante: calcium corrigé =
Ca total + 0,02 x (40 – albumine). La règle approxima-
tive est que la concentration de calcium total varie de
0,2 mmol/l si celle d’albumine dépasse de 10 g/l les
40 g/l normaux. Dans l’hypoalbuminémie, il y a donc
souvent un calcium total abaissé sans qu’il s’agisse
d’une réelle hypocalcémie.
Il est possible de doser directement le calcium ionisé. Par
ex. avec un appareil d’analyse des gaz sanguins. Ce qui
exige alors un tube spécial pour la prise de sang et un
dosage rapide au laboratoire (max. 1 à 2 heures). Nor-
malement, le simple calcul du calcium corrigé en fonction
de l’albumine est sufsant. Dans le doute, il faut cepen-
dant demander un dosage direct du calcium ionisé.
Les patients en hypocalcémie peuvent être totalement
asymptomatiques ou présenter plusieurs symptômes
(tab. 1 p) en fonction de son importance et de la rapi-
dité de son installation. Une hypocalcémie modérée
mais aiguë peut ainsi déclencher des symptômes mar-
qués et une hypocalcémie chronique marquée rester
asymptomatique. Les symptômes classiques de l’hypo-
calcémie aiguë sont des paresthésies (périphériques et
périorales) et la tétanie. La tétanie est l’expression
d’une hyperexcitabilité neuromusculaire périphérique,
son spectre clinique est très large et va des crampes
musculaires à des présentations dramatiques (mains
d’accoucheur, convulsions, laryngospasme). Chez les
patients asymptomatiques, une tétanie latente peut être
révélée par provocation (signes de Chvostek et Trous-
seau positifs).
L’ hypocalcémie peut également déclencher des symp-
tômes cardiaques ou neuropsychiatriques. En raison
de l’importance du calcium dans le couplage électromé-
canique, elle peut provoquer une dysfonction myocar-
dique pouvant aller jusqu’à une grave insufsance car-
diaque. L’ intervalle QT est caractéristiquement allongé
mais les graves arythmies sont rares. Les symptômes
neuropsychiatriques peuvent être instabilité émotion-
nelle, anxiété ou humeur dépressive; crises épilep-
tiques, confusion, troubles psychotiques aigus sont
rares, de même que pseudotumeur cérébrale en cas de
grave hypocalcémie.
Si en plus de l’hypocalcémie il y a d’autres troubles élec-
trolytiques (par ex. hypokaliémie, hypomagnésiémie, al-
calose) la symptomatologie peut être potentialisée en
s ynergie. En cas d’alcalose par ex., il y a une baisse du
calcium ionisé suite à sa liaison plus marquée à l’albu-
mine. Ce qui explique l’apparition de paresthésies dans
l’hyperventilation ou après vomissements excessifs.
Quatre semaines avant la consultation actuelle, une
thyroïdectomie totale a été effectuée chez cette pa-
tiente en raison d’un goitre multinodulaire plongeant
derrière le sternum. Sa TSH actuelle sous substitution
de L-thyroxine est dans les normes. Une semaine déjà
Quintessence
P L’hypocalcémie est dénie par la présence d’un calcium ionisé ou cor-
rigé en fonction de l’albumine abaissé dans le sérum. Elle peut se présen-
ter par les symptômes et signes cliniques suivants: paresthésies, crampes
musculaires, main d’accoucheur, convulsions, obnubilation, dépression
ou insufsance cardiaque.
P Les étiologies les plus importantes de l’hypocalcémie chez l’adulte
sont l’hypoparathyroïdie postopératoire, un manque de vitamine D et de
magnésium ou l’insufsance rénale.
P Les examens de laboratoire pour le diagnostic différentiel de l’hypo-
calcémie comprennent le dosage de la parathormone (PTH), de la créati-
nine, du magnésium et de la 25(OH)-vitamine D3.
P Si ses symptômes sont graves, il faut sans délai injecter du calcium in-
traveineux. Sinon, le traitement est celui de la cause de l’hypocalcémie.
En cas d’hypoparathyroïdie, le traitement consistera en une supplé-
mentation de calcium et de calcitriol par voie orale.
P Dans le traitement chronique de l’hypoparathyroïdie, il est important
de prévenir la manifestation d’une hypercalcémie ou d’une hypercalciu-
rie. La calcémie doit être maintenue autour de sa norme inférieure et la
calciurie <300 mg (7,5 mmol)/24 heures.
P Dans l’hypocalcémie réfractaire, il faut donner du magnésium en
quantité du fait qu’une hypomagnésiémie latente peut provoquer une
h yperparathyroïdie fonctionnelle.
Fabian
Meienberger
Les auteurs n’ont
déclaré obligation
nancière ni
personnelle en
rapport avec
l’article soumis.

Forum Med Suisse 2011 ;11(37):627–631 628
curriculum
après l’opération, elle présente des fourmillements
dans ses mains et pieds, de même que des crampes des
mollets. Sa symptomatologie augmente en fréquence et
intensité. En préopératoire, le calcium et les phos-
phates ont toujours été dans les normes.
Une hypocalcémie peut avoir plusieurs étiologies
(tab. 2 p). Elle résulte la plupart du temps d’un
manque de PTH ou de vitamine D, ou alors d’un trouble
fonctionnel ou métabolique de ces régulateurs. Dans
certaines situations, elle est secondaire à une séquestra-
tion tissulaire de calcium, par ex. dans la rhabdomyo-
lyse, la pancréatite ou les métastases ostéoblastiques.
Du fait que le calcium et la PTH sont en interaction, il
s’est avéré utile à titre didactique et dans la démarche
diagnostique de distinguer l’hypocalcémie en formes
avec PTH basse et celles avec PTH élevée.
Dans une hypocalcémie avec PTH basse, la calcémie est
abaissée suite à une sécrétion insufsante de PTH (hypo-
parathyroïdie). Ce qui veut dire que la sécrétion de PTH
ne suft pas pour maintenir une calcémie normale sous
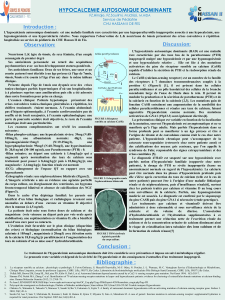
l’effet de la PTH sur le rein, l’os et l’intestin (g. 1 x).
Dans l’hypocalcémie avec PTH haute, l’explication de la
baisse du calcium est différente et la PTH est augmen-
tée dans une contre-régulation réactive. Avec une hypo-
calcémie avec PTH haute chez un patient non grave-
ment malade, il faut d’abord penser à une carence en
vitamine D ou à une insufsance rénale.
L’ hypocalcémie secondaire à une hypoparathyroïdie
est la plupart du temps de nature postopératoire. Elle
résulte d’une ablation ou lésion non intentionnelle des
parathyroïdes ou de leurs artères lors d’interventions
sur la thyroïde ou les parathyroïdes, ou lors d’une dis-
section cervicale radicale. Le diagnostic peut être
conrmé par dosage d’une PTH basse et d’une hypocal-
cémie. Du fait qu’avec des parathyroïdes fonctionnelle-
ment intactes la PTH devrait être augmentée dans l’hy-
pocalcémie dans le sens d’une contre-régulation, une
PTH autour de sa norme inférieure avec une hypocalcé-
mie est également l’expression d’une hypoparathyroïdie.
Et comme avec une sécrétion insufsante de PTH l’élimi-
nation rénale de phosphates est diminuée, il y a souvent
en plus de l’hypocalcémie une hyperphosphatémie.
Le risque d’hypoparathyroïdie postopératoire est fonc-
tion de l’habileté du chirurgien d’une part, mais aussi de
la pathologie thyroïdienne à traiter et de la radicalité de
l’opération. Après les interventions pour carcinomes thy-
roïdiens par ex., il y a jusqu’à 20% des cas qui auront une
hypoparathyroïdie transitoire; ce risque est également
accru pour le goitre rétrosternal ou la mal. de Basedow.
Dans la plupart des cas, la fonction parathyroïdienne se
rétablit entièrement avec le temps, qui peut aller de
quelques jours à plusieurs mois. Rarement, elle ne se nor-
malise pas et il en résulte une hypoparathyroïdie persis-
tante. Mais même dans ces cas, il y a encore une sécrétion
résiduelle de PTH. Le risque d’hypoparathyroïdie persis-
tante après opérations sur la thyroïde est de 0,5 à 4%.
La carence en magnésium peut être à l’origine d’une
hypoparathyroïdie fonctionnelle. La sécrétion de PTH
et l’activation de son récepteur dans les organes cibles
sont perturbées. Après substitution de magnésium, ces
deux anomalies se normalisent et l’hypocalcémie est
elle aussi nalement corrigée. Certains patients hypo-
calcémiques répondent au magnésium malgré qu’ils
n’aient pas d’hypomagnésiémie. C’est ici qu’un manque
de magnésium intracellulaire est postulé.
Il vaut la peine de mentionner qu’une hypermagnésié-
mie peut aussi provoquer une hypocalcémie si la PTH
est trop basse. Dans l’hypermagnésiémie, le calcium-
sensing receptor parathyroïdien est activé et la sécré-
tion de PTH est donc supprimée.
Les autres formes d’hypoparathyroïdie sont extrême-
ment rares. En plus des formes génétiques ou congéni-
tales, il y a de rares étiologies acquises, par ex. destruc-
tion des parathyroïdes par réactions auto-immunes,
irradiation ou hémochromatose.
Dans le cas présent, le diagnostic d’hypoparathyroïdie
postopératoire semble évident en fonction de la relation
dans le temps avec la thyroïdectomie. En règle générale,
les symptômes d’hypocalcémie se manifestent au cours
des premiers jours suivant l’opération et pas comme ici
après une semaine seulement.
Dans ce cas, nous avons renoncé à doser la PTH. Il est
important de réaliser que ce dosage n’est utile au diag-
nostic différentiel que s’il y a aussi une hypocalcémie.
Si la calcémie est normale sous supplémentation
(v. plus loin) une PTH basse peut être parfaitement adé-
quate et pas forcément l’expression d’une hypoparathy-
roïdie.
Cette patiente a été traitée en ambulatoire par 0,25 µg
Rocaltrol® 2 x/jour et 500 mg/400 UI de Calcimagon®
D3 2 x/jour. Malgré une dose de calcium relativement
faible, sa symptomatologie a rapidement régressé. Le
traitement a été complété par la suite par 1000 mg
Calcium Sandoz® ff 2 x/jour. Le calcium corrigé en fonc-
tion de l’albumine est remonté dans les normes à 2,24–
2,44 mmol/l. 4 mois après l’opération, nous avons tenté
de stopper le Rocaltrol®; les paresthésies et crampes
Ta bleau 1. Clinique de l’hypocalcémie.
Paresthésies périorales et périphériques
Hyperexcitabilité
neuromusculaire
Crampes
Spasmes carpopédaux
Tétanie
Myasthénie
Crampes abdominales
Laryngospasme ou bronchospasme
Troubles fonctionnels SNC Etat confusionnel
Dépression
Crises épileptiques
Coma
Œdème papillaire/pseudotumeur
cérébrale
Calcication des ganglions de la base
(dans l’hypocalcémie chronique)
Manifestations cardiaques Insufsance cardiaque
Allongement de l’intervalle QT
Arythmies
Fatigue générale
Cataracte (dans l’hypocalcémie chronique)

Forum Med Suisse 2011 ;11(37):627–631 629
curriculum
musculaires sont réapparues et ce traitement a été re-
pris. Le laboratoire a montré une hypomagnésiémie à
0,50 mmol/l (normes 0,70–1,00). La patiente a alors
reçu en plus du Magnesium-Diasporal® 300 2 x/jour.
En présence d’une hypocalcémie aiguë, la première
question qui se pose est si une supplémentation de cal-
cium intraveineux est indiquée. Si les symptômes sont
marqués (par ex. convulsion, laryngospasme, insuf-
sance cardiaque, obnubilation) il faut toujours le faire.
Certains auteurs recommandent en outre une supplé-
mentation intraveineuse avec une hypocalcémie
<1,75 mmol/l, quel que soit le tableau clinique. Ce traite-
ment intraveineux impose un monitoring ECG. Après
un bolus initial d’une solution de gluconate de calcium
10% de 10 à 20 ml sur 10 à 20 minutes (équivalent à 90
à 180 mg de calcium élémentaire), le calcium doit être
administré en perfusion continue (par ex. 15 mg
[0,37 mmol] de Ca2+/kg PC dans 500 ml de solution sa-
line physiologique pendant 5 à 10 heures [10 ml de
s olution de gluconate de calcium 10% = 90 mg de Ca2+
= 2,25 mmol de Ca2+]). Il faut en outre commencer en
parallèle une supplémentation orale.
Par la suite, le traitement de l’hypocalcémie sera celui
de son étiologie. Ce qui suit se rapporte exclusivement
au management de l’hypoparathyroïdie. Il s’agit d’une
part de contrôler les symptômes de l’hypercalcémie et
de l’autre d’en prévenir les complications (v. plus loin).
Avec une symptomatologie discrète et une hypocalcé-
mie légère, les patients peuvent généralement être trai-
tés par une supplémentation orale. Pour le traitement
de l’hypocalcémie secondaire à une hyperparathyroïdie,
il faut donner un métabolite actif (ou un analogue) de la
vitamine D en plus du calcium. Ces substances en aug-
mentent la résorption intestinale de 2 à 4 fois et per-
mettent ainsi de réduire nettement la quantité néces-
saire par voie orale.
En règle générale, nous commençons par 500–1000 mg
de calcium élémentaire 2–3 x/jour sous forme de carbo-
nate ou de citrate. Le carbonate de calcium a besoin d’un
milieu gastrique acide pour être bien résorbé et doit donc
se prendre avec les repas. En cas d’achlorhydrie ou de
traitement par un inhibiteur de la pompe à protons, c’est
si possible le citrate de calcium qui est recommandé.
En Suisse, le métabolite de la vitamine D admis est le
calcitriol (1,25-dihydroxyvitamine D {1,25[OH]2D}, Ro-
caltrol®); son analogue est le dihydrotachystérol (A.T.
10® gouttes).
Le calcitriol est le métabolite le plus actif de la vita-
mine D. Son effet se manifeste après quelques heures
déjà, sa demi-vie biologique est de 6 à 8 heures. Sa dose
Ta bleau 2. Etiologies de l’hypocalcémie.
Production inadéquate de parathormone
(hypoparathyroïdie)
Mutations du gène de la parathormone (autosomale récessive, autosomale dominante)
Hypoparathyroïdie liée au chromosome X
Agénésie des parathyroïdes
Syndromes rares (par ex. de Di George)
Postopératoire
Après radiothérapie de la région cervicale
Auto-immune Isolée ou polyglandulaire
Anticorps contre le calcium-sensing receptor
Secondaire dans des processus
inltratifs
Hémochromatose
Mal. de Wilson
Carence ou excès de magnésium
Carence en vitamine D ou inactivation
inadéquate de la vitamine D
Exposition solaire insufsante
Nutritionnelle (par ex. dans la malabsorption)
Hépatopathies
Insufsance rénale chronique
Traitement antiépileptique
Résistance à la parathormone Pseudohypoparathyroïdie
Carence en magnésium
Résistance à la vitamine D Pseudocarence en vitamine D, rachitisme (VDDR type 1)
Rachitisme résistant à la vitamine D (VDDR type 2)
Autres étiologies Pancréatite aiguë
Rhabdomyolyse, lyse tumorale
Hyperphosphatémie (par ex. dans l’insufsance rénale)
Traitement intraveineux de bisphosphonate
«Hungry bone syndrome» après parathyroïdectomie
Métastases osseuses ostéoblastiques
Intoxication au citrate après transfusion sanguine massive

Forum Med Suisse 2011 ;11(37):627–631 630
curriculum
initiale est de 0,25 à 0,5 µg 2 x/jour. Le dihydrotachys-
térol est fonctionnellement équivalent à la 1-hydroxy-
vitamine D, c.-à-d. que la substance biologiquement
a ctive n’est donnée qu’après sa 25-hydroxylation hépa-
tique. Sa dose initiale est de 0,2 mg (5 gouttes)
1 x/jour. Sa demi-vie biologique est nettement plus
longue que celle du calcitriol et son effet après arrêt du
traitement est donc prolongé proportionnellement (7–
21 jours contre 2–3 pour le calcitriol). Après surdosage,
le dihydrotachystérol peut par conséquent provoquer
une hypercalcémie prolongée et difcilement contrô-
lable. C’est pour cette raison que la préférence est la
plupart du temps donnée au calcitriol. Théoriquement,
le traitement peut aussi se faire avec la vitamine D3
«normale» (cholécalciférol). Mais il en faut générale-
ment 25 000–100 000 UI par jour (à titre comparatif:
dose journalière recommandée dans l’ostéoporose
800–1000 UI). Avec son entrée en action lente et son
contrôle difcile, ce type de traitement n’est cependant
pas recommandé.
Pour l’adaptation de la dose de supplémentation, il faut
faire initialement une prise de sang toutes les 1 ou 2 se-
maines, plus tard chaque mois pour le contrôle du cal-
cium, des phosphates et de la créatinine.
Du fait que la carence en magnésium provoque une hy-
poparathyroïdie fonctionnelle, il faut la rechercher et la
traiter le cas échéant. Comme il peut également y avoir
un manque de magnésium intracellulaire sans hypo-
magnésiémie, les patients ayant tendance à manquer
de magnésium (par ex. malabsorption, alcoolisme, traite-
ment de cisplatine) ou une hypocalcémie réfractaire au
traitement doivent recevoir en plus du magnésium (in-
traveineux en situation aiguë, autrement oral).
Dans le cas présent, nous sommes frappés par une hypo-
magnésiémie sans étiologie évidente. Une petite étude
et nos expériences font penser qu’une hypoparathyroï-
die pourrait favoriser une hypomagnésiémie; le méca-
nisme en cause n’est pas connu.
Comme cela a déjà été mentionné, le traitement de l’hy-
poparathyroïdie vise d’une part à en contrôler les
symptômes et de l’autre à en prévenir les complica-
tions. Les recommandations que nous donnons ici sont
des avis d’experts. Il n’y a aucune étude clinique ayant
examiné si les complications peuvent véritablement
être prévenues par un traitement strict.
L’ hypoparathyroïdie non traitée avec hypocalcémie
chronique peut provoquer des lésions d’organes par cal-
cications paradoxales. Dont une cataracte prématurée
et des calcications des ganglions de la base avec symp-
tômes extrapyramidaux. Ces complications sont réver-
sibles, en partie tout au moins, sous traitement adéquat.
Si l’hypoparathyroïdie est traitée il se peut qu’une sup-
plémentation excessive donne une hypercalcémie ou
une hypercalciurie. Comme même avec des évolutions
supposées stables il est possible qu’il y ait une toxicité
de la vitamine D avec hypercalcémie, les patients trai-
tés doivent faire un contrôle de laboratoire 2 fois par an
au moins. Une hypercalciurie sous supplémentation se
produit de la manière suivante: l’hypocalcémie dans
l’hypoparathyroïdie est corrigée sous supplémentation
par une résorption accrue de calcium par l’intestin.
L’ effet stimulant de la PTH sur la réabsorption tubulaire
de calcium dans le rein reste nul. Ce qui fait que déjà
avec des calcémies normales, il y a une hypercalciurie
qui peut être à l’origine d’une néphrolithiase, d’une
néphrocalcinose et nalement d’une insufsance
r énale. Pour prévenir ces complications, il faut viser une
excrétion de calcium dans les urines de 24 heures
<300 mg (7,5 mmol). En règle générale, il est nécessaire
d’avoir une calcémie corrigée en fonction de l’albumine
proche de sa norme inférieure (2,0–2,1 mmol/l).
Si l’excrétion de calcium dans les urines de 24 heures
est supérieure à la valeur cible il faut d’abord essayer
de diminuer la supplémentation. Si ce n’est pas pos-
sible il faut penser à ajouter un diurétique thiazidique.
Les thiazides augmentent la réabsorption rénale de
c alcium et son excrétion dans l’urine diminue de 50 à
150 mg par jour. Les diurétiques de l’anse doivent être
évités chez les patients ayant une hyperparathyroïdie
car ils augmentent l’excrétion urinaire de calcium.
Une hyperphosphatémie est extrêmement rare avec une
hypoparathyroïdie traitée. En règle générale, elle se nor-
Figure 1
Régulation du calcium et des phosphates par la parathormone. Les
variations de concentration du calcium ionisé (Ca2+) sont détectées
par les calcium-sensing receptors (CaSR) exprimés sur les cellules
parathyroïdiennes. Si le Ca2+ baisse plus de PTH est sécrétée. A
l’inverse, la sécrétion de PTH est freinée si le Ca2+ monte. L’effet
de la PTH peut se subdiviser en 3 parties: (1) la PTH stimule la
résorption osseuse, ce qui libère du calcium et des phosphates
dans le sérum. (2) La PTH stimule la réabsorption tubulaire rénale de
calcium et l’excrétion de phosphates. (3) La PTH augmente la
conversion de la vitamine D en son métabolite actif, la 1,25-dihydroxy -
vitamine D (1,25[OH]2D). Cette dernière stimule à son tour la
résorption de calcium et de phosphates dans l’intestin. Ces trois
effets assurent la normalisation du calcium et des phosphates dans
le sérum. Si la PTH est en quantité insufsante ou si son effet est
réduit, la contre-régulation en cas de baisse du Ca2+ ne sera
qu’insufsante. Il en résulte alors une hypocalcémie, une
hyperphosphatémie et une hypercalciurie. (De: Shoback D.
Hypoparathyroidism. NEJM. 2008;359:391–403. Reproduction avec
aimable autorisation; © Massachusetts Medical Society.)

Forum Med Suisse 2011 ;11(37):627–631 631
curriculum
malise après correction de l’hypocalcémie. Si elle per-
siste elle peut être traitée par modication du régime ou
un complexant des phosphates. Il est recommandé de
v iser un produit phospho-calcique <4,44 mmol2/l2.
L’ hypoparathyroïdie est l’une des rares endocrinopa-
thies pour lesquelles aucune hormonothérapie substitu-
tive n’est ofciellement admise. Mais la PTH humaine
recombinante est utilisée dans le traitement de l’ostéo-
porose. Selon quelques très petites études, elle semble
être très prometteuse dans le traitement de l’hypopara-
thyroïdie. Les patients traités par PTH ont montré une
calciurie moins marquée que ceux sous traitement
standard, à calcémie comparable. Il n’y a encore pas de
données à long terme.
Dans le traitement de l’hypoparathyroïdie, le principe
est: «Autant que nécessaire, aussi peu que possible!» Il
s’agit de prévenir à la fois l’hypercalcémie et l’hypercal-
ciurie avec leurs complications. Dans l’hypoparathyroï-
die postopératoire, il faut bien savoir que la plupart des
cas récupéreront entièrement et que cela peut prendre
plusieurs mois. Il faut donc tenter sporadiquement à
long terme (au moins 18 mois postopératoires) de dimi-
nuer progressivement la dose de supplémentation et de
l’interrompre dès que la calcémie se maintient dans ses
normes.
Correspondance:
Dr Fabian Meienberg
Oberarzt
Endokrinologie, Diabetologie und Metabolismus
Universitätsspital Basel
Petersgraben 4
CH-4031 Basel
Références recommandées
– UpToDate®, Goltzman D. Clinical manifestations of hypocalcemia,
etiology of hypocalcemia in adults, diagnostic approach to hypocalce-
mia, treatment of hypocalcemia. Available from: www.uptodate.com.
– Cooper M, Gittoes N. Diagnosis and management of hypocalcaemia.
BMJ. 2008;336(7656):1298–302.
– Shoback D. Clinical practice. Hypoparathyroidism. N Engl J Med.
2008;359(4):391–403.
– Walker Harris V, Jan De Beur S. Postoperative hypoparathyroidism:
medical and surgical therapeutic options. Thyroid. 2009;19(9):
967–73.
– Khan M, Waguespack S, Hu M. Medical management of postsurgical
hypoparathyroidism. Endocr Pract. 2011;17 (Suppl. 1):18–25.
Métabolisme de la vitamine D
La vitamine D est fournie par l’alimentation et résorbée dans
l’intestin grêle. Elle est également synthétisée par la peau sous
l’effet des rayons UV, ce qui n’est pas le cas d’autres vitamines.
Dans le foie, la vitamine D est métabolisée en 25-hydroxyvita-
mine D (25[OH]D). La 1a-hydroxylation rénale donne la 1,25-dihy-
droxyvitamine D (1,25[OH]2D), la forme biologiquement active
de la vitamine D. La 1a-hydroxylation est stimulée par la PTH et
l’hypophosphatémie. Cette réaction est inhibée par une ascension
de la concentration sérique de calcium et par la 1,25[OH]2D
dans le sens d’une rétroaction.
CME www.smf-cme.ch
1. Quelle afrmation sur l’hypoparathyroïdie postopé-
ratoire est fausse?
A L’ hypoparathyroïdie postopératoire est la plupart du
temps de nature transitoire.
B Elle est fréquente après interventions pour carci-
nomes thyroïdiens.
C Ses symptômes cliniques les plus fréquents sont
pares thésies périphériques et crampes musculaires.
D Une carence en magnésium peut accentuer une
hypocal cémie.
E Elle se manifeste toujours dans les 3 jours suivant
l’opération.
2. Pour la supplémentation de l’hypoparathyroïdie post-
opératoire, quelle afrmation est fausse?
A Elle consiste classiquement en calcium et calcitriol.
B Tant qu’il n’y a pas d’hypercalcémie il n’y a aucun
risque de néphrolithiase.
C Même plusieurs mois après l’opération, il faut es-
sayer sporadiquement de réduire la dose de supplé-
mentation ou l’interrompre.
D Le calcitriol augmente la résorption intestinale de
calcium.
E Sous supplémentation de calcitriol, il faut contrôler la
calcémie tous les 6 mois au moins.
1
/
5
100%