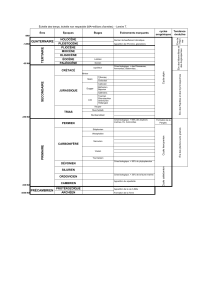
Démarche qualité en établissement de santé

08.02.2012
UE.4.8.S6
1
Démarche qualité en établissement de santé
1. Les enjeux de la qualité
- Pour répondre aux contraintes règlementaires
- Pour être certifié
- Pour améliorer les relations clients/fournisseurs
- Pour répondre au contexte médico-légal et aux caractères médico-techniques de l’activité
- Pour maitriser les couts
- Pour répondre aux souhaites des tutelles
- Pour anticiper les changements des modes de financement
Différents enjeux :
- Enjeux économiques : limiter les couts
Par la maitrise des défaillances, erreurs, dysfonctionnements et autres
Par la lutte contre les couts de la non qualité
Infections nosocomiales, erreurs médicales, …
- Enjeux juridiques
En cas d’erreurs médicale, la responsabilité de l’hôpital
Loi du 4 mars 2002 : les patients ont 10ans pour faire valoir leurs droits à la suite d’une
erreur médicale
Tout patient qui n’a pas été satisfait de sa PEC à l’hôpital peut adresser sa réclamation ou
sa plainte à l’établissement (CRUQPC= Commission de la relation des usagers et de la
qualité de la PEC) => vecteur sur l’amélioration des établissements.
Loi n°2002-303 du 4 mars 2002 relative aux droits des malades et à la qualité du système
de santé a créé un dispositif de conciliation et d’indemnisation des accidents médicaux,
des affections iatrogènes et des infections nosocomiales
- Enjeux humains
L’erreur médicale tue plus que les accidents de la route
Les infections nosocomiales sont la cause directe de 4000 décès
- Enjeux stratégiques
Améliorer la qualité des soins par l’optimisation du service rendu au patient
Emergence d’une logique « client-fournisseur »
Prendre en compte le « cycle de la qualité »
- Enjeux règlementaires
La réforme hospitalière : place majeur de la d&marche d’amélioration de la qualité et de
la sécurité des soins dans le management (ordonnance n° 2005-406)
Sur la plan institutionnel : rôle de LA CME dans l’élaboration de la politique qualité de
l’établissement
La certification HAS des étab de santé
o Impose mise en œuvre d’une démarche qualité et gestion des risques
coordonnée et structurée

08.02.2012
UE.4.8.S6
2
o Souligne l’importance d’impliquer les responsables notamment médicaux dans le
dvpt et le suivi des démarches d’évaluation et d’amélioration de la qualité
o Exige la mise en œuvre d’évaluation des pratiques professionnelles (EPP)
2. Les définitions de la qualité
Qualité : Ensemble des propriétés et caractéristiques d’un produit ou d’un service qui lui confèrent
l’aptitude à satisfaire les besoins exprimés ou implicites.
Qualité des soins : démarche qui permet de garantir à chaque patient, des actes diagnostiques et
thérapeutiques assurant le meilleur résultat en termes de santé, conformément à l’état de la
science médical au meilleur cout pour le moindre risque iatrogène et pour sa plus grande
satisfaction.
Non qualité : écart entre la qualité visée et la qualité effectivement obtenue
Système de management de la qualité : système qui permet d’établir une politique et des objectifs
et d’atteindre ces objectifs.
3. L’historique de la qualité
1859 : Florence Nightingale établit les premiers tableaux de performance hospitalière.
L’évolution du concept de la qualité se décline en 4 gdes étapes :
- L’ère du tri : nécessité de contrôler les produits finis. Le concept de qualité en est à ses
débuts
- L’ère du contrôle : contrôle statistique des produits aléatoirement
- L’ère de la prévention (années 50) : « plus rentable de sensibiliser et de former les personnes
à la qualité, plutôt que de rectifier les défauts de fabrication »
- L’ère de la stratégie – l’assurance de la qualité
1987 : naissance de la série des normes ISO 9 000 : la qualité fait l’objet d’une approche bcp plus
globale et devient même un argument de vente.
2000 : seconde évolution des normes ISO 9 000
On ne parle plus d’assurance qualité mais de management par la qualité
L’établissement doit comprendre les besoins présents et futurs de leurs clients et
satisfaire leurs exigences.
1996 : la réforme de l’hospitalisation publique et privée
2009 : la loi HPST (hôpital, patient, santé et territoire)

08.02.2012
UE.4.8.S6
3
4. Les principes d’une démarche qualité
- Engager une démarche qualité cela signifie, pour un établissement de santé, s’engager à
répondre aux besoins de ses clients
- Quels sont les clients de l’hôpital :
Patient et son entourage
Etat et/ou collectivités territoriales
Professionnels hospitaliers
Fournisseurs
L’amélioration continue de la qualité
- Les attentes
Peuvent être en opposition selon la nature des clients
D’où la nécessité d’un management global
Et d’une démarche continue
L’hôpital doit identifier ses clients, leurs besoins et se fixer des objectifs de satisfaction
pour satisfaire leurs attentes
Les besoins => les réponses => l’évaluation => l’amélioration
La roue de DEMING ou PDCA
- P= plan (planifier) : définir les objectifs, la façon dont on va les atteindre et l’échéancier
Ecrire ce que l’on veut faire
Ecrire les procédures et les protocoles de travail, écrire les politiques choisies
Définir un cadre formalisé de réalisation des tâches à accomplir
Objectif : disposer d’un véritable – outil de référence – qui sert de guide de
fonctionnement
- D = DO (faire) : formé puis exécuter, mettre en œuvre
Mettre en œuvre les dispositions requises, appliquer et se référer aux protocoles écrits
Se donner les moyens d’appliquer et de respecter l’outil de référence
Former les personnes qui auront à mettre en œuvre
- C = check (vérifier) : auto-évaluation, évaluation externe, enquête de satisfaction des
patients, audit…
Evaluer les écarts avec la politique écrite, les protocoles diffusés (audits, auto-évaluation,
chemin clinique, enqupête de satisfaction, EPP, indicateurs, …)
- A : ACT (agir) : mettre en évidence les points forts et les écarts, définir les axes
d’amélioration et les prioriser
Mettre en évidence les points forts
Ecrire un plan d’action et le mettre en eouvre pour corriger les écartes entre ce qui était
prévu et ce qui a été réalisé
Mettre en place des actions correctives ou préventives

08.02.2012
UE.4.8.S6
4
5. L’évaluation des pratiques
La démarche qualité d’un établissement de santé s’appuie sur :
- Un engagement de la direction (politique qualité)
- La mise en place d’une organisation adaptée (ressources dédiées et missionnées)
L’engagement de la direction s’appuie sur une politique qualité
- Qu’est-ce qu’une politique qualité ?
Il s’agit des orientations et objectifs généraux de qualité exprimées par la direction et
formalisés dans un document
La direction de l’établissement s’assure que les objectifs qualités poursuivis sont cohérents avec : les
objectifs généraux contractualisés avec l’ARS, …
La démarche qualité implique la mise en place d’une organisation :
Formation du personnel
Système d’évaluation
Mise en place d’un système documentaire
Rédiger une procédure ou un protocole : QQOQCP
Comment rédiger une procédure ou un protocole : recueillir les infos
- Guides de bonnes pratiques
- Conférence de consensus
- Recommandations nationales (HAS) et internationales
- Benchmarking (pratiques inspirées d’autres établissements)
- Consensus interne, …
But de la formalisation des procédures et protocoles s’inscrit dans une démarche qualité mais
permet surtout :
- D’améliorer l’organisation en permettant aux nouveaux arrivants de disposer d’outils de
référence et d’apprentissage
- D’améliorer la mémorisation des pratiques et le transfert de compétences
- D’éviter les prises de risque individuelles
- D’analyser les pbs rencontrées pour améliorer les dispositions existantes
Acteurs d’une démarche qualité
- Les groupes projet « programme d’amélioration de la qualité » (PAQ)
- Les chefs de projet PAQ
- Les professionnels sur le terrain

08.02.2012
UE.4.8.S6
5
Etapes d’une démarche de qualité
- Réalisation d’un état de lieux
- Mise en place d’actions
- Elaboration d’un programme
Méthodes de la démarche qualité
Différentes approches (par processus, par comparaison, par pbs)
Processus : ensemble des ressources et des activités liées qui transforment des éléments entrants en
éléments sortant.
Approche par comparaison : méthode dont la principale caractéristique est de comparer sa façon de
travailler soit à un référentiel préétabli, soit à d’autres secteurs sur 1 activité similaire.
1
/
5
100%