1) L`appareil digestif

Anatomie et physiologie de l’appareil digestif
Chapitre 1
I) Généralités
1) L’appareil digestif
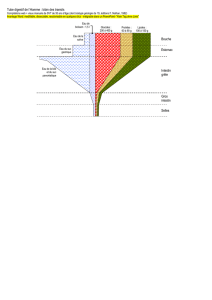
L’appareil digestif est divisé en 3 parties :
Le tube digestif : c’est l’ensemble des organes où passent les aliments :
- La cavité buccale.
- Le pharynx.
- L’œsophage.
- L’estomac.
- L’intestin grêle.
- Le gros intestin.
- L’anus.
Les organes annexes :
- Les dents.
- La langue.
- La vésicule biliaire.
Les glandes digestives annexes :
- Les glandes salivaires.
- Le foie.
- Le pancréas.
Les organes de la digestion vont être, dans l’ensemble, situés dans la cavité abdomino-pelvienne
(cavité tapissée par le péritoine).
2) La digestion
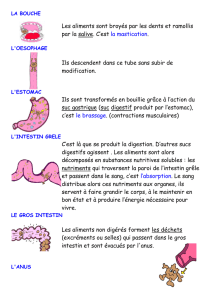
Digestion : transformation des aliments en nutriments, grâce à des actions mécaniques et
chimiques, et ce, en 7 étapes :
L’ingestion des aliments.
La propulsion (déglutition + péristaltisme).
Les actions mécaniques (péristaltisme + segmentation).
Les actions chimiques (enzymes).
L’absorption intestinale.
L’assimilation.
La défécation.
NB : le péristaltisme est l’ensemble des ondes de contraction et de relâchement successives qui
poussent les aliments dans le tube digestif. Ces ondes sont créées par les fibres musculaires lisses
situées dans la paroi des organes intervenant dans la digestion.
NB : les enzymes sont des protéines qui biocatalysent (= qui accélèrent les réactions chimiques).
Les enzymes possèdent 3 caractéristiques principales :
Une enzyme est spécifique a une réaction.
Son action est optimale à 37°C (il y a destruction de l’enzyme à forte température, et
inactivation au froid).
Il existe un pH optimum à chaque enzyme.

II) Le péritoine
Le péritoine est une séreuse constituée de 2 feuillets :
Le feuillet viscéral accolé aux organes.
Le feuillet pariétal qui tapisse la cavité abdomino-pelvienne.
Les 2 feuillets sont séparés par un liquide lubrifiant.
Le péritoine peut donner 2 types de formations :
Les mésos : ce sont des replis péritonéaux qui fixent les organes à la paroi abdominale.
Les épiploons : ce sont des replis péritonéaux qui fixent les organes entre eux et les
recouvrent sans fixation pariétale.
Le péritoine possède plusieurs rôles :
Il permet la mobilité des différents organes tout en évitant leur frottement.
Il maintient les organes en place.

Il emmagasine des lipides pour permettre la formation de réserve de graisse.
Il contrôle les éventuelles infections, par la présence de follicules lymphoïdes.
Il renferme des vaisseaux sanguins, lymphatiques et nerveux.
III) La cavité buccale
1) Description
Au niveau du plafond : en avant se trouve le palais osseux (ou voûte du palais), et en arrière se
trouve le palais mou (ou voile du palais), terminé par la luette.
Au niveau du plancher : la lange (-glosso-) est composée de fibres musculaires intrinsèques
reliées au plancher par le frein (= repli de muqueuse). Sur sa face dorsale se trouvent les papilles
responsables du goût.
Les dents : elles sont logées dans les alvéoles des bords de la mandibule et du maxillaire. Ces
alvéoles sont recouvertes de gencive.
Chaque dent est composée de 2 parties :
La couronne : l’émail (= sels minéraux) recouvre l’ivoire (= sels minéraux + éléments
organes).
La racine : le cément (= partie externe) recouvre l’ivoire creusé par la pulpe (= partie
vivante) et par les vaisseaux sanguins et les terminaisons nerveuses.
Formule de la dentition de lait : 10/10 = 4I + 2C + 4PM / 4I + 2C + 4PM.

Formule chez l’adulte : 16/16 = 4I + 2C + 4PM + 6M / 4I + 2C + 4PM + 6M.
2) Actions mécaniques
C’est la mastication.
3) Actions chimiques
1. Production :
Les glandes salivaires sécrètent 1,5L de salive
par jour :
- Les glandes mineures intrinsèques sont
situées dans la muqueuse buccale (10% de la
salive).
- Les glandes majeures ou extrinsèques sont
fixées à la cavité buccale (2 parotides, 2
sublinguales et 2 sous-maxillaires).
La salive s’écoule dans cavité buccale grâce à des canaux salivaires.
2. Composition :
La salive est composée (à 90%) d’eau, de sels minéraux, de mucus, d’IgA, de lysozymes (anti-
inflammatoires) et d’amylase.
3. Action :
L’amylase agit à un pH voisin de la neutralité. Elle amorce l’hydrolyse de l’amidon.
4. Régulation :
Les glandes mineures produisent continuellement de la salive.
La salivation est sous le contrôle du système nerveux végétatif.
Il existe un 1er réflexe conditionné par la vue et l’odorat et un 2ème réflexe conditionné par
l’arrivée des aliments dans la bouche. Ceux-ci stimulent les centres de la salivation (dans le tronc
cérébral, dans le bulbe rachidien) qui envoient des messages nerveux moteurs par l’intermédiaire
des nerfs crâniens (nerfs parasympathiques) et de l’acétylcholine.
IV) Le pharynx
1) Description
Le pharynx débute à la base du crâne et s’étend jusque VC6 (6ème vertèbre cervicale).
Il mesure environ 13 cm et est constitué de 3 étages : le naso-pharynx (du crâne à la luette), l’oro-
pharynx (de la luette à VC3), le gosier (qui permet la communication entre la cavité buccale et
l’oro-pharynx) et le laryngo-pharynx (à l’arrière de l’épiglotte jusque VC6).
2) Actions mécaniques

C’est la déglutition ; processus complexe qui comprend 2 phases :
- La phase orale : la langue pousse les aliments dans l’oro-pharynx..
- La phase pharyngo-oesophagienne : cette étape est un mécanisme réflexe qui entraîne le
soulèvement de la luette, l’élévation du larynx et l’abaissement de l’épiglotte. Il est réglé
par les centres nerveux qui envoient des influx nerveux moteur aux muscles du pharynx
(par l’intermédiaire des nerfs crâniens).
Le sphincter oesophagien supérieur se relève et le bol alimentaire passe dans l’œsophage.
3) Actions chimiques
Il n’y a pas d’actions chimiques à ce niveau.
V) L’œsophage
1) Description
C’est un long tube d’environ 25 cm qui s’étend de la VC6 à VD10. Il comprend 3 régions :
- La région cervicale (5cm).
- La région thoracique (17 cm).
- La région abdominale (3 cm).
Il débute par le sphincter oesophagien sup, et traverse le médiastin puis le diaphragme. Il arrive
ensuite dans l’abdomen et dans l’estomac par l’orifice cardia entouré par le sphincter
oesophagien inf.
La paroi est constituée de 4 enveloppes qui sont (de l’intérieur à l’extérieur) :
- La muqueuse : au contact des aliments.
- La sous-muqueuse : qui renferme des glandes à mucus (= lubrifiant).
- Les couches musculaires : internes (= fibres circulaires) et externes (= fibres
longitudinales).
- L’adventice : équivalent du péritoine.
2) Actions mécaniques
Le péristaltisme fait progresser les aliments jusqu’à l’estomac en 6 à 8s.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%