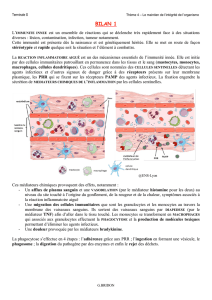
V. APP (PRI) Les protéines de l`inflammation pour diagnostic et suivi

Immunologie.
Cours d’Inès Masmoudi. DCEM1 2010-2011.
INFLAMMATION
I. Généralités
- Signes cardinaux de la réponse inflammatoire locale :
o Rougeur.
o Chaleur.
o Douleur.
o Oedème.
- Cette réponse inflammatoire peut être en réponse à une agression :
o Physique : traumatique (blessure, brûlure, écrasement) et radiation (U.V.).
o Chimique : acide forte, base forte.
o Infection : bactérienne, virale ou parasitaire.
- Réponse immédiate et localisée : RCDT.
o Si l’inflammation est efficace et qu’il y guérison elle disparait.
o Si l’inflammation est insuffisante elle peut se prolonger et se généraliser : fièvre,
asthénie, amaigrissement.
- Met en jeu des mécanismes cellulaires et des facteurs solubles.
- Aboutit à une réparation et parfois à une réponse immunitaire.
- Peut avoir des effets pathogènes :
o Brûlures où 90% des lésions sont dues à l’inflammation.
o Idem dans les syndromes d’ischémies-reperfusion.
o Hypersensibilité : la réponse inflammatoire dépasse son but et crée un état
pathologique.
- Déroulement de la réponse inflammatoire :
o En réponse à un signal danger (signaux mis en place par l’évolution et vis-à-vis desquels
se fait la réponse immunitaire inné).
o Sur les facteurs solubles existe des systèmes de reconnaissances de certains
pathogène (Nod-like-récepteur, Manose-récepteur, etc.).
o Capable de reconnaitre des modifications des cellules stressées (exemple :
brulures) ces cellules fabriquent des molécules de choc thermiques HSP de stress
qui se fixe sur des récepteurs spécifiques et déclenche une réponse
inflammatoire locale.
o Réponse RIS.
o Réparation et cicatrisation.
o Ou réponse inefficace à l’origine d’une généralisation (fièvre, asthénie, amaigrissement)
qui a le même but que l’inflammation local :
o Suppression de l’agression.
o Suppression des lésions (cicatrisation et réparation).
- Agression commence par des facteurs contacts sur les cellules endothéliales qui permet le
recrutement au niveau du site inflammatoire de cellules circulantes (polynucléaires, mastocytes,
neutrophiles, lymphocytes, etc.).
- Au contact de la lésion, ces cellules libèrent des médiateurs solubles (radicaux libres,
prostaglandines, protéases, etc.) qui ont:
o Une action locale.
o Une action a distance sur le système neuroendocrinien :
o Sont à l’origine de la douleur ressentie localement.
o Libération de corticoïdes par les surrénales.

Immunologie.
Cours d’Inès Masmoudi. DCEM1 2010-2011.
o Fièvre.
o Les facteurs solubles et le système nerveux libèrent une quantité importante des
cytokines responsables de la réponse inflammatoire (IL1β, TNFα et IL6).
o Ces cytokine diffusent jusqu’au foie, l’hépatocyte répond en modifiant la
synthèse de ses protéines : il synthétise des protéines de la phase aigue de
l’inflammation quelques heures après l’agression (CRP, orosomucoïdes,
haptoglobine, fibrinogène). L’augmentation du fibrinogène est à l’origine d’une
augmentation de la VS quelques jours à quelques semaines plus tard.
o Généralisation de la réponse inflammatoire avec apparition de l’amaigrissement
et d’une anorexie (essentiellement le TNF-α).
o Initie la réponse immunitaire spécifique quelques semaines après avec
production d’anticorps.
o Il y a alors élimination de l’agression et phénomène de cicatrisation (macrophages et
fibroblastes).
- Macrophage :
o Capable de libéré TNF-α et IL-1 qui ont des récepteurs au niveau du paléencéphale, du
SN sympathique et du SN parasympathique.
o En réponse le système nerveux sécrète :
o La substance P dont le récepteur est présent sur le macrophage ( responsable
de la douleur).
o L’acétylcholine, le MIF (facteur qui permet la localisation des macrophages au
site inflammatoire), IL-6.
o ... Par ses molécules il y a une inhibition de la réponse inflammatoire, permet
une régulation, un contrôle.
II. Facteurs contact
1. Complément
- Dans la réponse spécifique il intervient par la voie classique (information du complexe antigène-
anticorps). IgM ou IgG active la voie classique par C1 avec activation de C3/C5 convertase.
- D’autres systèmes peuvent activer cette voie classique:
o L’ADN (poly-anions : poly-phosphate).
o L’héparine
- Activation de la voie alterne par fixation de C3B (par sa fonction thio-ester sur une fonction
alcool ou amine). Une fois que le C3B est fixé il peut fixé lui-même deux facteurs potentiels : le
facteur H ou le facteur B. Si le facteur H ne peut pas se fixer c’est le facteur B qui sera fixé : la
voie alterne. Le facteur B est clivé en facteur Bb. Ce qui peut empêcher le facteur H de se fixer
sont des charges à la surface de cellules telles que l’acide sialique (présent sur les bactéries
Gram-).
o Régulation de la voie alterne : instabilité de la C3/C5 convertase. Le Bb a une demi-vie de
3 minutes, si elle n’a pas rencontré de substrat elle se dégrade automatiquement.
- La voie des mannoses : la MBP lie les mannoses présent à la surface des bactéries ou des
chamongnons

Immunologie.
Cours d’Inès Masmoudi. DCEM1 2010-2011.
o S’associe à une protéine présente dans le sérum et forme la C4b2A qui est une C3/C5
convertase.
- La C3C5 convertase :
o C3a et C5a présent dans le plasma ce sont des anaphylatoxine. Ils provoquent la
contraction des fibres musculaires lisses, une vasodilation, la dégranulation des
mastocytes et PNN.
o C5a : il a une propriété particulière, il est chimiotactiques pour les polynucléaires.
o C3b et C5b se fixent à la surface de la particule et ont deux effets potentiels différents.
o Si le C3b est reconnu par un récepteur présent à la surface d’un macrophage par
exemple, il sera responsable de la facilitation de la phagocytose : l’opsonisation.
Les bactéries seront phagocytées beaucoup plus facilement quand elles seront
recouvertes de C3b.
o Si le C5b est fixé il peut entrainer la fixation d’autres fragments du complément
(C6, C9 et C ?). Le C9 a une structure particulière :
o C’est une molécule qui est très allongée et hydrophobe dans la partie
centrale, quand il vient sur la membrane cellulaire il sera une molécule
transmembranaire.
o Il est capable de se polymériser : une fois un C9 fixé un 2ème puis 3ème,
etc. se fixera. Ces molécules forment une sorte de cercle et forme un
trou dans la membrane de la bactérie : perturbation des échanges à
l’origine d’une lyse de la cellule.
2. Les facteurs de coagulation
- La coagulation est initiée par la présence du facteur XII.
- Le facteur XII activé transforme la prékallikréine en kallikréine.
- La kallikréine est une protéase qui a pour cible un kininogène de faut poids moléculaire et le
transforme en bradykinine.
- La bradykinine .principale facteur de coagulation...
- Le C1-inhibiteur qui bloqué la voie classique du complément, il intervient également dans la
coagulation en bloquant le facteur XII et la kallikréine.
3. Rôle de la cellule endothéliale
- Vasodilatation qui ralentit le flux circulatoire ce qui permet la marginalisation des cellules
circulantes.
- En même temps il y a une augmentation localement sur les cellules endothéliales des intégrines
et des sélectines. Ces dernières permettent de ralentir et arrêter (sélectine) et stabilise la liaison
(intégrine) ainsi il y a une diapédèse. Les cellules circulantes peuvent rejoindre le site
inflammatoire :
o Production d’IL8, de peptides bactériens fMLP, de C5a.
- Production par la cellule endothéliale du radical NO :
o A la particularité d’être très diffusif.
o Il est vasodilatateur.

Immunologie.
Cours d’Inès Masmoudi. DCEM1 2010-2011.
III. Médiateurs solubles
1. Phospholipides membranaires
- Poolynucléaire neutrophile activé avec entrée de calcium.
- Activation de la phospholipase A2 qui clive les phospholipides membranaires :
o Libération de l’acide arachidonique.
o Lysophospholipide.
- L’acide arachidonique peut subir plusieurs modifications :
o Lorsque c’est une cycloxygénase (induites ou constitutives) qui agit dessus il y a
formation de prostaglandines.
o Lorsque c’est une 5-lipo-oxygénase il y a formation de leucotriènes.
o Formation de lipoxine : molécule régulatrice qui limite la réponse inflammatoire.
- Les AINS bloque la cyclogénase induite (iCOX2) et aspirine bloque cycloxygénase constitutive
(cCOX1).
- La lysophospholipide :
o Acyl-transférase permet la fixation d’un acyl en position 2.
o Formation de PAF-acéther : facteur provoquant l’agrégation des plaquettes
(extrêmement active).
- Rôle des eicosanoïdes sur les signes cardinaux de l’inflammation.
o Interviennent dans le déclenchement de l’inflammation : PG-E2 (intervient sur tous les
signes), LT-B4, etc.
o Interviennent dans la régulation de l’inflammation : lipoxines, certains leukotriènes, etc.
2. Radicaux libres
- Les radicaux libres dérivés de l’oxygène :
o L’oxygène singulier en présence d’eau et immunoglobuline se transforme en ozone (O3).
O3 en présence d’eau se transforme en radical hydroxyle HO°.
o Anion superoxygène fabriqué par la myélopéroxydase (MPO) à partir de l’oxygène. Cet
anion super-oxyde en présence de NADPH-oxydase permet la fabrication de péroxyde
d’oxygène (eau oxygénée H2O2). H2O2 en présence de MPO est capable de transféré un
oxygène sur un chlore pour former l’ion OCl-.
o Ces radicaux libres sont fabriqués dans les lysosomes lors de sa fusion avec le
phagosome. Il ne faut pas que ces radicaux libres diffusent à l’extérieur du phago-
lysosome.
o Ils sont très toxiques et induisent une apoptose accélérée.
- La cellule on retrouve un système antioxydant :
o Des gluthation réduit (cytoplasme).
o Vitamine E (membrane).
o Protéine Bcl-2.
- Le radical NO° est fabriqué à partir de la L-OHargiugine par la NO-synthase (inductive ou
constitutive). Le radical NO° peut réagir avec l’H2O pour donner un radical hydroxyle (OH°), d’ion
nitrate et d’ion nitrite (oxydants puissants avec effet bactéricide).

Immunologie.
Cours d’Inès Masmoudi. DCEM1 2010-2011.
3. Protéinases cellulaires et inhibiteurs
- Exemples de protéinases granulaires :
o Dans le PNN : élastase, cathepsine, PR3.
o Mastocyte : tryptase.
o Lymphocyte (en particulier LNK) : granzyme.
- Ces protéases peuvent être regroupées en famille :
o Sérine-protéase (élastase, trypsine, etc.) régulé par inhibiteur appelé serpines (sérine
protéases inhibiteur).
o Cystéine-protéases (papaïne, etc.) régulé par inhibiteur appelé cystatines.
o Asparatate-protéase (caspase, cathepsine G, etc.).
o Métralloprotéases (collagénases) régulé par inhibiteur appelé TIMP.
- Les protéinases libérées dégradent la matrice extracellulaire.
- Elles peuvent se fixer à des récepteurs PAR (1, 2, 3 et 4) à 7 domaines transmembranaires
couplés à des protéines G et activent la transcription de gènes impliqués dans l’inflammation.
4. Médiateurs qui régulent la RI aigue
IV. Déroulement de l’inflammation
- 30 min après agrssion :
- 1 à 3h après agression :
o Production de substance P par le suystème nerveux.
o Production de PAF, PG et LT.
o A l’origine d’un afflux de polynucléaires neutrophiles au niveau du site agressés. Ces PNN
libèrent leur granule localement.
- 6 à 24h après agression :
o Intervention de TNFα IL1β : généralise l’inflammation.
 6
6
 7
7
1
/
7
100%