LES VARICES DES MEMBRES INFERIEURS

LES VARICES DES MEMBRES INFERIEURS
1. LES CAUSES
Les varices sont des dilatations de veines superficielles situées sous la peau. Les
membres inférieurs comportent :
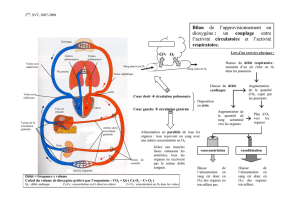
Un réseau veineux profond à la face profonde des muscles, assurant
l'essentiel du retour veineux, et
Un réseau superficiel. Les multiples veines superficielles se jettent dans
un des deux veines principales (les saphènes). La veine saphène interne
est la plus importante: elle s'étend de la cheville au pli de l'aine, se
terminant là dans la veine fémorale. La veine saphène externe est située à
la face postérieure du mollet, entre la cheville et le pli du genou.
Les deux réseaux veineux superficiel et profond sont reliés par de très
nombreuses branches faisant passer le sang de la superficie vers la
profondeur par un système de valves.
La pression du sang dans les veines est basse (à la différence de la pression
artérielle)
La circulation du sang dans les veines se fait normalement à sens unique des
orteils vers le cœur même en position debout, ou assise, malgré la pesanteur
qui s'oppose à ce retour du sang veineux.
Si cette circulation se fait vers du « bas » vers le « haut » c’est parce-que les
parois veineuses sont pourvues de sortes de soupapes, clapets appelés valves,
qui ne permettent la circulation du sang que dans un sens.
C'est la « fuite » de ces valves qui est à l'origine des varices: en position debout,
le sang ne "circule" plus vers le cœur, mais il stagne et reflue dans la veine, la
dilatant progressivement, ainsi que les petites veinules qui l’alimentent (comme
dans un réseau hydraulique fluvial).
Conséquence : Le sang venant des artères qui nourrit les tissus a du mal à
circuler en raison de l’augmentation de la pression dans les veines et de ce
fait les tissus sont mal irrigués (risque d’ulcère)
La cause précise de ces fuites de valves est inconnue mais un facteur
héréditaire est certain.

Certaines professions exerçant une activité debout prolongée sans
marcher (caissières, vendeuses)
D’autres facteurs favorisent le développement de la maladie variqueuse
par le biais d’une augmentation des pressions qui s’exercent sur les
veines : obésité et grossesse.
D’autres enfin par la chaleur qui provoque une dilatation des vaisseaux
(chauffage au sol)
18 millions de personnes en France sont concernées par des problèmes de circulation sanguine. Les
varices, pour le plus connu d'entre eux. Il s'agit de veines déformées et visibles sous la peau, qui
apparaissent surtout au niveau des jambes et des cuisses. Comment les repérer, les prévenir ou les
traiter ?

2. LES CONSEQUENCES
L’aspect inesthétique passe presque au second plan,
La mauvaise circulation du sang (stase) veineux est cause de douleurs, de
‘gonflement’ (œdème), et à long terme
D'une fragilisation de la peau : Eczéma, plaques colorées, voire ulcère
peuvent survenir à la longue.


3. QUELS TRAITEMENTS ?
Les femmes sont plus souvent touchées que les hommes. Une sur deux est concernée par les varices, alors
que cette maladie ne touche qu’un homme sur dix. Elle est essentiellement d’origine génétique, il est donc
souvent conseillé de réaliser un bilan familial, mais il y a plusieurs moyens d’éviter les varices.
Il existe quelques conseils simples pour prévenir l'aggravation des varices. Le principe est simple : il faut tout
faire pour empêcher la dilatation les veines, qui gène le retour sanguin. Il convient donc d’éviter les vêtements et
les bottes trop serrés, les talons trop hauts ou trop plats, les bains chauds, le sauna et les expositions solaires,
car la chaleur est un facteur de dilatation. Voir Mon Site
Conseils Pratiques
La chirurgie ne
peut prétendre à elle seule vous guérir définitivement de vos varices.
Mieux vaut éviter la station assise ou debout prolongée. Si vous n’avez pas le choix, de simples mouvements
de la cheville, de la plante de pied et du mollet permettent de renvoyer le sang vers le cœur.
Une activité physique régulière, comme la marche ou la natation, est indispensable et doit être associée à une
alimentation saine et équilibrée.
Enfin, les bas de contention permettent de soulager les personnes qui ont un travail à risque (coiffeurs,
vendeurs...) ou de passer les caps douloureux, notamment lors de la grossesse, des voyages en avion ou en
voiture de plus de quatre heures.
La compression continue des veines superficielles par le port de bas,
collants, bandes spéciales est très efficace, mais considéré comme
contraignante.
Les médicaments agissent sur les symptômes, mais pas sur les varices
elles-mêmes.
Les scléroses, injection directe dans la varice d'un produit sclérosant,
colmatent les fuites en « bouchant » la veine. Ce traitement
phlébologique est efficace si le diamètre de la veine est de petite taille.
Ce traitement peut suffire à lui seul lorsque la maladie est vue tôt, est
régulièrement suivi (les patient ont trop souvent tendance à se lasser) et si
la maladie n’évolue pas trop vite. Ce traitement par sclérose
(phlébologique) est systématiquement utilisé en en complément après la
chirurgie et il faut insister sur l’importance de la surveillance après la
chirurgie par le phlébologue car la chirurgie des varices ne peut pas
prétendre guérir à elle seule la maladie variqueuse.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%