question 113 : allergies et hypersensibilite - polys-ENC

Question 113 : allergies et hypersensibilités
Module 8. Immunopathologie
Service des maladies respiratoires et allergiques (Pr Lebargy)
1
Q
QU
UE
ES
ST
TI
IO
ON
N
1
11
13
3
e
et
t
1
11
15
5
A
AL
LL
LE
ER
RG
GI
IE
ES
S
E
ET
T
H
HY
YP
PE
ER
RS
SE
EN
NS
SI
IB
BI
IL
LI
IT
TE
ES
S
Module 8 : Immunopathologie
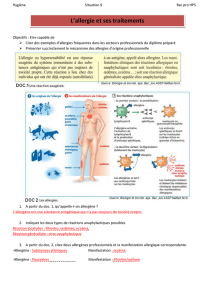
DEFINITIONS
Allergènes : substances de nature protéique ou
glycoprotéique, présentes dans l’environnement et
capables d’induire une réponse immunitaire exagérée
faisant intervenir les IgE (hypersensibilité immédiate de
type I dans la classification de Gell et Coombs). On
distingue
Les pneumallergènes : aéroportés, ils pénètrent dans
les voies respiratoires et sont à l’origine de la grande
majorité des allergies respiratoires. Leur diffusion dans
l’environnement dépend de la taille de l’allergène, de
la pluviosité et du vent. Dans cette catégorie, on
retrouve
L’ensemble des allergènes polliniques (pollens de
graminées, pollens d’arbre, très rarement pollens de
fleurs)
Les allergènes fungiques (Alternaria, Aspergillus,
Cladosporium)
Les allergènes des arthropodes et autres insectes.
Les plus fréquemment incriminés sont les acariens
(Dermatophagoïdes pteronyssinus, D. farinae ou
Euroglyphus maneyi). Ces arthropodes microsco-
piques se nourrissent de squames humaines et se
développent dans les atmosphères chaudes et
humides. On les trouve principalement dans les
matelas, oreillers, tapis, moquettes.
Les allergènes des blattes sont impliqués de plus en
plus fréquemment dans les manifestations
allergiques mais de nombreux autres insectes sont
incriminés
Les allergènes d’origine animale sont les allergènes
de chat, et plus rarement de chien, d’animaux de
laboratoire ou de chevaux. Les allergènes sont
présents dans les phanères, la salive, les urines et les
déjections des animaux.
Les trophallergènes sont apportés par voie digestive.
Ils sont surtout impliqués chez l’enfant et sont
particulièrement difficiles à identifier car souvent
masqués dans l’alimentation. Citons les plus fréquents
D’origine animale : protéine du lait de vache, les
œufs, les crustacés
D’origine végétale : l’arachide (+++), ombellifères
(céleri, carotte, persil, fenouil, aneth), les fruits
(pomme , pêche, banane, kiwi…). A noter que des
réactions croisées peuvent survenir entre différents
allergènes alimentaires (exemples : banane-kiwi ou
pêche-abricot) ou entre allergènes alimentaires et
pneumallergènes (exemples : pomme de terre-pollens
de graminées, pomme-bouleau ou « syndrome porc-
chat »)
Autres : les sulfites contenus dans le vin blanc, le
Champagne, les aliments lyophilisés
Les allergènes des venins d’hyménoptères (guêpe,
abeille, frelon) pouvant être à l’origine de chocs
anaphylactiques mortels
Les médicaments : pénicillines, sulfamides. Ils
peuvent être à l’origine d’allergie systémique ou
d’allergie de contact.
Sensibilisation allergénique (Fig 1) : premier contact
de l’organisme avec l’allergène. La reconnaissance de
l’allergène par le système immunitaire conduit à la
différentiation de cellules effectrices (production de
lymphocytes TH-2, production d’IgE spécifiques,
cellules « mémoire »). La sensibilisation peut être mise
en évidence par les tests cutanés vis à vis de l’allergène
auquel l’organisme a été sensibilisé. Cette réaction n’est
pas universelle puisque tous les sujets en contact avec
l’allergène ne développent pas cette réponse
immunitaire. Chaque nouveau contact ultérieur sera
suivi d’une reconnaissance et d’une réponse
immunitaire spécifique
Allergies : manifestations cliniques que développent les
patients sensibilisés à un allergène . Un patient
sensibilisé peut toutefois rester totalement
asymptomatique
Figure 1 Evènements cellulaires au cours de la réaction
allergique (L : lymphocyte, B : lymphocyte B, PNE
polynucléaires éosinophiles)
Allergène
IgE
Y
Y
Sensibilisation
Ré-exposition
PNE
Mastocyte
IL-5
IL-4
B
Histamine
Œdème
vasodilatation
Y
Y
Y
L
Y
Y
Y
L

Question 113 : allergies et hypersensibilités
Module 8. Immunopathologie
Service des maladies respiratoires et allergiques (Pr Lebargy)
2
Atopie : aptitude de certains individus à développer une
réaction d’hypersensibilité immédiate vis à vis
d’allergènes communs de l’environnement. En pratique,
l’atopie se traduit par des taux d’IgE spécifiques élevés
et/ou un ou plusieurs tests cutanés positifs pour divers
allergènes. Par extension, on utilise le terme d’atopie
pour désigner les individus développant de manière
itérative les différentes manifestations du spectre de
l’allergie (eczéma, rhinite, asthme). Le terme de terrain
atopique fait référence à la transmission héréditaire de
cette atopie.
EPIDEMIOLOGIE
La prévalence de l’atopie est variable selon l’âge et le
lieu géographique. Elle est de l’ordre de 30% mais peut
atteindre 50% dans certains pays. Pour l’OMS, l’allergie
constitue la 4ème pathologie mondiale
La prévalence des allergies respiratoires :
En France la prévalence cumulée (pourcentage de
patients rapportant des symptômes survenus à un
moment donné de leur vie) est de
Chez l’enfant : 12% pour l’asthme et 15% pour la
rhinite allergique
Chez l’adulte : 8% pour l’asthme et 31% pour la
rhinite allergique .
Dans le monde la prévalence des allergies varie
selon les pays. Pour l’asthme, on observe un gradient
Nord-Sud (fréquence en Norvège 5 à 10 fois moindre
qu’en nouvelle Zélande) et Est-Ouest. Pour les autres
manifestations allergiques (eczéma, rhume des foins) ce
gradient n’apparaît pas
Une augmentation de prévalence des allergies
respiratoires est observée depuis 20 ans en France et
dans le monde (Prévalence x 2 à 3 en moyenne)
La mortalité
La mortalité par asthme est estimée en France à environ
1500 dont 100 à 300 enfants et adolescents.
Facteurs génétiques
La transmission héréditaire du « phénotype »
atopique est indiscutable
1 parent atopique risque de 25% pour l’enfant
2 parents atopiques risque de 50% pour l’enfant
Les gènes impliqués sont nombreux, interagissent
probablement entre eux et leur expression est influencée
par des facteurs environnementaux. A titre d’exemple, il
existe une liaison (liaison génétique) entre l’atopie et un
marqueur du chromosome 11, une liaison entre le
phénotype d’hyperréactivité bronchique et un marqueur
du chromosome 5 ainsi qu’une liaison entre l’atopie,
l’hyperréactivité bronchique et le chromosome 12
Facteurs environnementaux favorisants
Dans la vie fœtale : le tabagisme maternel, l’âge
avancé de la mère, une grossesse > 41 semaines
La vie occidentale : les émigrés dans les pays
occidentaux développent plus de pathologies liées à
l’atopie que dans leur pays d’origine. Jusqu’à présent
plus faible, la prévalence de l’atopie en Allemagne de
l’Est rejoint celle de l’Allemagne de l’Ouest.
La ruralité et la vie urbaine : l’atopie est plus
fréquente en milieu urbain. L’habitat, le confinement, le
contact avec les acariens domestiques, le tabagisme, la
pollution atmosphérique sont autant de facteurs
incriminés.
Intensité de l’exposition : plus l’exposition
allergénique est intense et répétée et plus le risque de
sensibilisation est élevé
Le niveau socio-familial : l’atopie est plus fréquente
dans les classes sociales de haut niveau (cette
prévalence élevée pourrait s’expliquer par une meilleure
connaissance des pathologies, une médicalisation
accrue, des habitudes alimentaires différentes
l’utilisation de topiques comme les savons, les
parfums…
Enfin, la prévalence de l’atopie est inversement
corrélée à la taille de la fratrie.
Au Total : l’allergie est le résultat de l’interaction entre
un terrain prédisposé (atopie/déficience d’un organe
cible) et de facteurs d’environnement
ASPECTS EVOLUTIFS
Age de survenue : l’allergie est généralement une
pathologie de l’enfance ou de l’adulte jeune
Les nourrissons nés de parents atopiques ont des
tests cutanés positifs dans 30% des cas vis à vis
d’allergènes alimentaires ou inhalés. La prévalence de la
sensibilité à l’œuf atteint son maximum vers l’âge de 1
an. A l’inverse la sensibilité aux pneumallergènes
apparaît rarement avant l’âge de 2 ans et atteint 20% à
l’age de 5 ans.
Il existe, à l’instar des sensibilisations, une
chronologie des manifestations allergiques en fonction
de l’âge :
Les allergies alimentaires (GI) et l’eczéma atopique
(ECZ) ont une prévalence maximum durant les deux
premières années de la vie.
L’eczéma précède en général l’asthme (A) et la
rhinite (R) dont la prévalence maximum est observée
dans la seconde enfance et l’adolescence.
L’association de plusieurs manifestations est fréquente
(syndrome dermo-respiratoire).
A l’inverse les allergies immédiates non atopiques
(allergies aux médicaments ou aux venins
d’hyménoptères) peuvent apparaître à n’importe quel
âge.
10%
20%
GI
ECZ
R
A
Prévalence
6 mois
1 an
3
7
Fig 2

Question 113 : allergies et hypersensibilités
Module 8. Immunopathologie
Service des maladies respiratoires et allergiques (Pr Lebargy)
3
Evolution au cours de la vie
La sensibilisation allergénique est acquise et persiste
à vie. Son expression et son intensité sont variables dans
le temps. Ainsi on estime que 30% des asthmes de
l’enfant vont spontanément s’amender au moment ou au
décours de la période pubertaire
L’expression clinique de la sensibilisation n’est pas
prévisible. Le même contact allergénique selon les
sujets ou chez un même sujet entraîner des symptômes
violents ou à l’inverse passer totalement inaperçu.
Certains accidents aigus tels que l’asthme aigu grave ou
le choc anaphylactique peut mettre en jeu le pronostic
vital.
Certains allergènes sont capables d’entraîner une
réponse immunitaire plus intense que d’autres à
l’origine de symptômes plus intenses et plus durables.
C’est le cas de l’arachide ou des venins
d’hyménoptères, du latex, des phanères d’animaux ou
encore pour l’allergie de contact du nickel
Certains cofacteurs favorisent l’expression clinique
de la sensibilisation et modifient le cours évolutif des
allergies
Irritants : tabac, alcool, cosmétiques, produits
chimiques, pollution
Infections, virales surtout, parfois mycotiques ou
parasitaire (allergies alimentaires)
Médicaments : ils peuvent modifier la réponse de
l’organe cible : bloquant et asthme ou choc
anaphylactique, allergie alimentaire et aspirine ,
laxatifs ou opiacés
Pathologies associées : RGO, Hyperréactivité des
BPCO, colopathies, dermites
LES GRANDS TABLEAUX CLINIQUES DE
L’ALLERGIE
La rhinite
Se traduit par des éternuements en salve, une rhinorrhée
claire, un prurit et une obstruction nasale.
Selon l’étiologie, elle peut être saisonnière (mai à
septembre) en rapport avec une pollinose ou per
annuelle (acariens)
Le diagnostic repose sur l’examen rhinoscopique
(muqueuse inflammatoire, épaissie, rhinorrhée claire,
absence de cause locale).
L’allergène sera identifié par les test cutanés, les RAST
et si besoin le test de provocation nasale avec
rhinomanométrie. Rechercher de principe une
hyperréactivité bronchique associée (EFR)
L’asthme :
Crises paroxystiques d’essoufflement, d’oppression
thoracique avec sifflements cédant avec la ventoline®.
Deux formes trompeuses : la toux spasmodique et
l’asthme d’effort. Le diagnostic repose sur la mise en
évidence d’un trouble ventilatoire obstructif réversible.
Le diagnostic d’asthme allergique repose sur
l’association à une rhino-conjonctivite, l’anamnèse
orientant vers un allergène particulier, les tests cutanés,
les RAST et si nécessaire le test de provocation
bronchique.
L’eczéma atopique
Chez l’adulte aspect souvent lichénifié (peau grisâtre,
quadrillée, épaissie du fait du grattage). Topographie
dans les plis (coude, genoux), les sillons auriculaires, les
mamelons
Le choc anaphylactique
C’est un choc associant des manifestations cutanéo-
muqueuses (prurit, urticaire, oedème de Quincke), des
signes respiratoires (œdème laryngé, bronchospasme),
des signes digestifs (douleurs abdominales, diarrhée),
neurologique (syncope, confusion, coma)
Le diagnostic est facile si le choc survient lors d’une
piqûre d’hyménoptère, d’injection de médicament ou
d’une intervention chirurgicale. On peut s’aider d’un
dosage d’histaminémie, de tryptasémie, ou de
méthylhistaminurie (dégranulation des masto et
basophiles)
Plus difficile si l’exposition allergénique est méconnue :
allergie alimentaire avec anaphylaxie d’effort
LES PROCEDURES DU DIAGNOSTIC
Interrogatoire : c’est l’étape initiale capitale du
diagnostic qui permettra d’orienter l’enquête
paraclinique.
Terrain :
Antécédents familiaux d’atopie (parents, fratrie,
enfants)
Antécédents personnels d’eczéma atopique, de
rhinite, d’asthme, d’urticaire, « d’œdème »
Profession : l’environnement professionnel est riche
en allergènes ou en irritant bronchiques
Le mode de vie : tabac, alcool, diététique (s’aider au
besoin d’une enquête catégorielle alimentaire,
hygiène
Prise médicamenteuse
Pathologies associées : RGO et asthme, déficit
immunitaire et eczéma atopique, sinusite chronique
et urticaire
Environnement
Type d’habitat : ancien ou récent, urbain ou non,
nombre de pièces chauffage, climatisation, humidité,
confinement, aération, revêtement de sol
(moquettes), présence de tentures, type et ancienneté
de la literie (matelas en plume, en laine), moisissures
Présence d’animaux au domicile
Plantes vertes d’intérieur
Extérieur de l’habitat : grands arbres, espaces verts,
étendue d’eau
Rythmicité des symptômes : règle des 3 unités
(temps, lieu, circonstances) (+++). On s’oriente vers une
étiologie allergique lorsque
la symptomatologie se répète avec les mêmes
modalités d’expression
survient dans des lieux ou des circonstances
similaires
et dans une période bien définie de l’année
A l’inverse, la symptomatologie chronique
s’améliore lorsque l’allergie disparaît

Question 113 : allergies et hypersensibilités
Module 8. Immunopathologie
Service des maladies respiratoires et allergiques (Pr Lebargy)
4
Exemples courants
asthme ou rhino-conjonctivite aux phanères de chat
s’améliorant après séparation de l’animal ;
asthme aux acariens déclenché par un séjour dans
un milieu poussiéreux, humide, mal aéré (maison de
campagne) et amélioré lors des séjours en altitude
(absence d’acariens au delà de 1200 m)
urticaire à la consommation de crustacées ou de
béta lactamines
choc après piqûre de guêpe
rhinite aisonnière (Mars-Juin) des allergies aux
pollens de graminée
Toutefois , la rythmicité peut disparaître au cours de
l’évolution et ce d’autant que les contacts allergéniques
peuvent être quotidiens
L’efficacité thérapeutique (éviction allergénique,
traitement par anti-histaminique) peut avoir une valeur
diagnostique rétrospective
Examen clinique recherche des signes indirects
« Cernes allergiques »
obstruction nasale, sillon nasal transversal
Lésions d’eczéma ou fissure du lobe d’oreille ou du
pouce
Sibilants à l’auscultation pulmonaire
conjonctivite
Les tests cutanés
Principe : administration épidermique ou intra-
dermique d’un extrait allergénique standardisé
susceptible de reproduire une réaction allergique locale
(l’allergène se fixe sur les IgE situés à la surface des
mastocytes dont la dégranulation entraîne la libération
d’histamine)
Techniques
Prick-tests : les plus utilisés en particulier pour les
pneumallergènes et les trophallergènes. Ils consistent à
déposer en peau saine sur la face antérieure de l’avant-
bras une goutte d’une solution contenant un extrait
allergénique à travers laquelle une piqûre est effectuée
à l’aide d’une aiguille intradermique (photo 1).
Les intradermoréactions surtout utilisées lorsque
l’extrait allergénique n’est pas suffisamment puissant
pour obtenir une réaction au prick-test ou à l’inverse
lorsque le risque de réaction générale oblige à diluer
l’allergène (venins, médicaments). Sa sensibilité est
10 000 fois supérieure au prick mais les faux positifs
sont plus fréquents
Les tests épicutanés ou patch test sont réalisés par
simple application sur la peau de l’allergène. Intérêt
pour le diagnostic des allergies de contact
Résultats–Interprétation du prick-test : toujours
réaliser un contrôle négatif (eau distillée) et positif
(codéine ou histamine).
La lecture est réalisée pour les réactions immédiates
IgE dépendantes à 15 minutes (asthme, rhinite,
urticaire). Le test est considéré positif lorsque il
provoque une papule œdémateuse > 5 mm de diamètre
ou > 50% du témoins.
La lecture retardée se fait à 48-96 heures pour les
allergies retardées (eczéma de contact). Le test est
positif lorsqu’il reproduit une lésion d’eczéma ou une
papule inflammatoire.
Un test positif n’est pas synonyme d’allergie mais de
sensibilisation. Il doit toujours être interprété n
fonction de la clinique ;
Précautions : ne pas réaliser de test en peau lésée ni
en cas de traitement corticoïde ou antihistaminique.
Photo 1 : aiguille intradermique
Photo 2 : Prick-test positif aux pollens de graminées
Noter la papule
Photo 3 : Papule + érythème
Les tests in vitro comportent
la NFS : recherche d’une hyperéosinophilie
Les IgE totales : pas d’intérêt diagnostique (utilisé
surtout en épidémiologie)
Les IgE spécifiques . la méthode de mesure la plus
courante est le RAST (Radio Allergo Sorbent Test). Le
seuil de positivité est de 0,35 U/ml. Intérêt en cas de
discordance entre les données d’interrogatoire et les

Question 113 : allergies et hypersensibilités
Module 8. Immunopathologie
Service des maladies respiratoires et allergiques (Pr Lebargy)
5
prick-tests, en cas de poly sensibilisation ou enfin
lorsque les extraits allergéniques pour test cutanés ne
sont pas disponibles. C’est une méthode mooins
sensible que les tests cutanés mais semi-quantitative
Autres : Test de dégranulation des basophiles,
immunoblots
Les tests d’exposition ou de provocation nasal
(rhinomanométrie), bronchique, ou conjonctival.
Surtout utilisés pou les allergènes de nature
professionnelle. Les tests sont réalisés en cabine.
On en rapproche les tests de réintroduction
médicamenteux ou alimentaires
Les tests d’exposition doivent être réalisés en
hospitalisation sous contrôle médical.
THERAPEUTIQUE
Les bases pharmacologiques
les antihistaminiques :
agissent en bloquant les récepteurs H1 à l’histamine
nombreuses présentations (Loratadine : Clarytine®,
Cetirizine : Zyrtex®, Mizolastine : Mizollen®,
Fexofénadine : Telfast®)
Peu d’effets secondaires : pas de somnolence avec
les nouvelles générations
Métabolisme essentiellement hépatique
Les cromoglycates
Agissent en bloquant la dégranulation des
mastocytes
Sous forme inhalée (Lomudal®), solution buvable
(Nalcron®), gouttes oculaires (Opticron®)
Les corticoïdes inhalés, oraux ou injectables.
Les traitements spécifiques
Eviction allergénique lorsqu’elle est possible
(acariens, chat, aliment). Eviction des acariens :
Réduire l’humidité relative en aérant les pièces et en
assurant une ventilation mécanique
Eliminer les réservoirs d’acariens
Matelas : housse anti-acariens
Sommier à lattes ou à ressort
Couettes, oreillers, couvertures synthétiques ;
lavage à température élevée tous les 3 mois
Draps, taies d’oreiller : lavage 1 fois/semaine
Peluche : lavage en machine à haute
température
Tapis /moquettes : aspiration régulière des
tapis. Si Acarex test + : acaricides ; si Acarex test
+++ : les retirer
Immunothérapie spécifique par voie sous-cutanée
ou orale. Les indications doivent respecter un certain
nombre de conditions
Age > 5ans
Absence de grossesse
Allergène identifié
Eviction réalisée
Mono ou pauci-sensibilisation
Maladie stable
Pas de prise de bêta bloquant
Patient compliant
Les traitements d’urgence
Asthme : cf module 12 : association de 2agonistes
délivrés en spray ou en nébulisation et de corticoïdes
oraux ou injectables selon la gravité de la crise
Choc anaphylactique :
traitement « sur place » : adrénaline IM ou S/C
Anahelp® seringue auto-injectable ou Anakit®: 1 mg
en IM ou S/C ; Corticoïdes injectable IM ou IV :
Célestène 20 mg IM ou IV
appel SAMU . à l’arrivée du SAMU : O2 nasal haut
débit, remplissage vasculaire, intubation si œdème
laryngé ou bronchospasme associé ne cédant pas au
traitement.
Traitement de fond : proscrire les corticoïdes retard
l’éviction de l’allergène doit être entreprise lorsqu’elle
est possible (acariens, animaux, aliments)
Les traitements médicamenteux dépend de la
pathologie en cause :
Rhinite :
Anti-histaminiques, actifs sur la rhinorrhée et les
éternuements mais pas sur l’obstruction nasale
les corticoïdes locaux (Nasonex®, Rhinocort®,
Nasalide®, Flixonase®) efficaces sur tous les
mécanismes de l’inflammation
vaso-constricteurs efficaces sur l’obstruction
nasale (Déturgylone®)
Atropiniques locaux : Atrovent®nasal efficace sur
la rhinorrhée
La conjonctivite
Cromoglycate (Opticron®)1 goutte 4 à 6 fois /j
dans chaque œil
Antihistaminiques
Allergie alimentaires
Cromoglycate : Nalcron® 2 gel 100 mg x 3 fois /j
15 min avant les repas
Antihistaminiques
Asthme cf module 12
Eczéma atopique
Dermocorticoïdes
Cosmétiques pour hydratation de la peau
Immunodépresseurs en cours d’évaluation
La désensibilisation peut être envisagée en respectant
les indications. Efficacité plus nette pour les acariens et
les graminées.
1
/
5
100%