Journal de l`Interniste – Revue de Médecine Interne

1
Le Lupus érythémateux systémique en questions
Service de Médecine Interne, Centre National de Référence Maladies Rares
Hôpital Claude Huriez, CHRU de Lille
Le lupus érythémateux systémique est une maladie rare qui est la conséquence d’un dérèglement
du système immunitaire qui, dans les conditions normales, protège l’organisme surtout en
fabriquant des anticorps. Dans le cas du lupus érythémateux systémique apparaissent des
anticorps dirigés contre l’organisme lui-même (auto-anticorps antinucléaires) qui participent aux
différents signes de la maladie. On l’appelle « érythémateux » car les premières descriptions de
cette maladie concernaient les atteintes cutanées, particulièrement du visage. Le lupus cutané
peut être localisé strictement à la peau mais peut aussi ne jamais toucher la peau. Dans d’autres
cas, l’atteinte cutanée est associée à d’autres atteintes, on l’appelle alors « lupus systémique ».
Le terme de lupus érythémateux systémique est synonyme de lupus érythémateux aigu
disséminé.
Le lupus est une maladie chronique évoluant sur plusieurs années. C’est un peu comme un long
train de marchandises, il est bien plus facile de l’arrêter si l’on appuie sur les freins avant qu’il ne
prenne trop de vitesse. Le secret pour maîtriser le lupus systémique est d’éviter les rechutes, ou
tout au moins de les arrêter avant qu’elles ne prennent trop d’ampleur.
Quelle est la fréquence du lupus érythémateux systémique ?
Le lupus érythémateux systémique touche 1/1 000 à 1/2 000 habitants, il y a donc en France
entre 30 000 et 60 000 patients concernés.
Cette maladie est environ 8 fois plus fréquente chez la femme que chez l’homme pour des
raisons sans doute hormonales. Elle se rencontre surtout entre 15 et 45 ans.
Comment explique-t-on la survenue d’un lupus érythémateux systémique ?
On ne connaît pas les mécanismes exacts qui déclenchent la maladie mais ils sont probablement
multiples et différents d’un patient à l’autre. Il est ainsi possible que sous l’effet initial de
certaines infections virales, de l’exposition aux ultraviolets, de l’imprégnation hormonale, de
certains médicaments parfois et sous l’effet de certaines prédispositions , des cellules de

2
l’organisme (particulièrement de la peau) peuvent libérer des débris provenant de l’intérieur de
la cellule, particulièrement des noyaux cellulaires et des phospholipides qui sont des constituants
de membrane cellulaire. Ce matériel provenant des débris intracellulaires est alors présenté au
système immunitaire de l’organisme qui va réagir en activant ces cellules de l’immunité
(lymphocytes T et lymphocytes B) amenant à la production d’auto-anticorps (particulièrement
antinucléaires et antiphospholipides) qui vont réagir sur le noyau et les phospholipides
(membrane) des cellules bloquant potentiellement leurs fonctions.
Le système immunitaire qui dans les conditions normales permet la fabrication d’anticorps pour
nous défendre (vis-à-vis des virus et des bactéries notamment), est déréglé. Il va reconnaître
certaines parties de l’organisme (le noyau des cellules) et les constituants des membranes
cellulaires (phospholipides) aboutissant à la fabrication d’auto-anticorps (antinucléaires et
antiphospholipides notamment).
Quels sont les différents types de lupus érythémateux systémique ?
Il n’y a pas de portrait robot type du patient atteint de lupus érythémateux systémique. Il y a
autant de formes cliniques et d’expression que de patients.
En excluant le lupus cutané pur, il existe deux grandes formes de lupus érythémateux
systémique :
- la forme cutanéo-articulaire qui donne surtout une atteinte de la peau et une polyarthrite
surtout des mains et des poignets, mais parfois aussi des plus grosses articulations (hanche,
genou) ;
- les formes viscérales qui parfois s’associent à une atteinte cutanéo-articulaire mais parfois
prédominent sur un seul organe, par exemple le rein, certaines cellules du sang comme les
globules rouges et les plaquettes, le coeur, les poumons, etc.
Les formes cutanéo-articulaires restent habituellement avec le temps cutanéo-articulaire.
Quel que soit le type de lupus, il s’agit d’une maladie d’évolution chronique qui naturellement
évolue avec des poussées et des périodes d’accalmie (encore appelée « rémission »). Cette
période de rémission peut être très prolongée grâce aux médicaments utilisés.

3
Comment débute la maladie ?
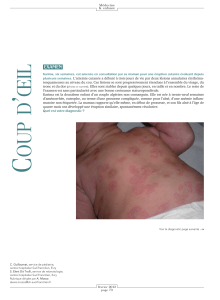
La maladie début souvent par une atteinte de la peau qui concerne habituellement 50 à 75 % des
patients au cours de l’évolution. Ces lésions cutanées sont favorisées par l’exposition au soleil,
mais parfois simplement aux ultraviolets, il peut s’agir :
- d’un coup de soleil facile (ou photosensibilité) ;
- de rougeurs en « ailes de papillon » (du visage, érythème en vespertilio) ; cette éruption
cutanée est localisée sur les pommettes, les ailes du nez, les régions périorbitaires (autour des
yeux) et frontales, le décolleté, parfois la face dorsale des mains ;
- d’un lupus discoïde, c’est-à-dire donnant des rougeurs arrondies, de même topographie, parfois
aigu et multiple, parfois chronique et plus isolé.
Dans d’autres cas, ce sont des douleurs articulaires qui débutent la maladie ; il s’agit d’une
polyarthrite (ou rhumatisme inflammatoire) qui concerne en priorité les mains et les poignets.
Les douleurs articulaires sont de rythme inflammatoire, elles peuvent provoquer un réveil
nocturne et un enraidissement douloureux des articulations le matin. Contrairement à la
polyarthrite rhumatoïde, cette polyarthrite ne s’accompagne pas habituellement de destruction
des articulations. Les articulations redeviennent normales avec l’accalmie de la maladie (c'est-à-
dire avec la mise en rémission) favorisée par les médicaments.
Parfois la maladie peut être révélée par une inflammation autour du poumon (pleurésie) ou autour
du coeur (péricardite). Dans d’autres cas, la maladie peut débuter par une atteinte rénale
s’exprimant par la présence de protéines ou de globules rouges dans les urines.
D’autres modes de début sont possibles mais plus rares : atteinte neurologique (inflammation des
vaisseaux...), digestive (pancréatite, hépatite...), cardiovasculaire (inflammation des valves du
coeur, inflammation du coeur à type de myocardite, thrombose artérielle ou veineuse (phlébite).
D’autres manifestations cliniques sont possibles : phénomène de Raynaud (crise de doigts blancs
survenant au froid ou à l’occasion de certains stress), sécheresse de la bouche ou des yeux.
Dans tous les cas, deux symptômes sont fréquemment rapportés :
- la fatigue, qui est le propre de toutes les maladies chroniques et auto-immunes, parfois celle-ci
persiste alors que le lupus est en excellente rémission ;
- les douleurs articulaires et musculaires (arthromyalgies) qui sont souvent bien influencées et
bien améliorées par les traitement. Parfois peut exister une fibromyalgie correspondant à des
douleurs d’insertion des tendons et à une diminution du seuil de la douleur expliquant que les
patients ont mal dans des situations habituellement indolores..

4
Quels sont les facteurs déclenchants de la maladie ?
Il y a beaucoup d’incertitudes sur les facteurs déclenchants la maladie. Il semble que certaines
infections virales puissent être un élément déclenchant même plusieurs années après l’infection
elle-même. Certains facteurs hormonaux peuvent précipiter la survenue du lupus érythémateux
systémique, particulièrement la pilule oestroprogestative qu’il est conseillé d’arrêter car les
oestrogènes peuvent entraîner des poussées de la maladie.
Certains médicaments peuvent authentiquement déclencher un lupus érythémateux systémique
(on parle alors de lupus induit). Si un médicament est identifié, son arrêt permet habituellement
la guérison complète et définitive de la maladie dans les 3 à 6 mois qui suivent.
L’exposition au soleil et aux ultraviolets peut favoriser la survenue d’un lupus, c’est pourquoi il
est conseillé à tous les patients atteints de lupus de se protéger du soleil et des ultraviolets.
La grossesse peut être une période où apparaît le lupus érythémateux systémique. Toute la
grossesse et les quelques mois qui suivent l’accouchement sont une période où le lupus peut subir
une activité plus importante. Un suivi plus rapproché durant cette période est nécessaire.
Le lupus systémique est-il héréditaire ?
Non, il n’y a pas de transmission génétique directe du lupus érythémateux systémique. Il arrive
parfois qu’au sein d’une même famille plusieurs membres aient une maladie auto-immune. Ceci
témoigne au sein de la famille d’une susceptibilité à ces maladies mais des facteurs extérieurs
favorisent ou non l’apparition de la maladie (médicaments, hormones, virus...).
Quels examens complémentaires sont nécessaires au moment du diagnostic et pour
le suivi de ma maladie ?
Le lupus érythémateux systémique nécessite un suivi régulier faisant participer le médecin de
famille et le médecin expert hospitalier. On conseille habituellement une à deux visites annuelles
systématiques en centre spécialisé. Lorsqu’il y a d’autres atteintes, comme le rein par exemple,
la surveillance est alors plus rapprochée.
Les examens minimums conseillés pour le suivi du lupus érythémateux systémique sont :
- numération formule, plaquettes ;
- CRP ;
- anticorps anti-DNA natif (test de Farr) ;

5
- étude du complément sérique (CH50) ;
- bandelette urinaire et créatininémie.
Quels sont les traitements du lupus érythémateux systémique ?
Qu’il s’agisse d’une forme modérée ou plus sévère, on conseille dans tous les cas :
- la photoprotection (crème protectrice vis-à-vis des UVA et des UVB) ;
- la suppression du tabac, facteur de risque cardiovasculaire et qui peut interférer avec le
Plaquenil en diminuant son efficacité;
- l’arrêt des estrogènes ;
- de s’assurer de l’absence de médicaments inducteurs ;
- l’utilisation des anti-inflammatoires non stéroïdiens et des médicaments antidouleurs est
possible, mais doivent être prescrits après avis auprès de votre médecin.
Dans tous les cas, le meilleur des traitements de fond (celui qui peut contrôler l’évolution de la
maladie au long cours) est l’hydroxychloroquine (Plaquenil) ou la chloroquine (Nivaquine). Ces
médicaments sont habituellement très bien tolérés à long terme, mais nécessitent un suivi
ophtalmologique régulier.
La cortisone n’est pas toujours nécessaire. Souvent à petite dose, elle a un effet spectaculaire
sur la plupart des symptômes de la maladie, ce médicament peut être pris au long cours avec les
mesures de prévention des complications liées à ce type de médicament (prévenir la
décalcification des os par la vitamine D et le calcium, l’utilisation de bisphosphonates), le régime
appauvri en sel.
Des médicaments appelés immunosuppresseurs sont utiles dans certains cas, notamment en cas
d’atteinte rénale. Il peut s’agir du cyclophosphamide, de l’azathioprine, du mycophénolate mofétil
ou de nouveaux médicaments (comme par exemple le rituximab). L’industrie fait actuellement
beaucoup d’efforts pour développer des nouveaux médicaments dans le lupus érythémateux
systémique.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%