Ronéo

1
TP2 de bactériologie
Vendredi 24 Octobre 2008
14h-17h
Ronéotypeur : Nam-Son VUONG
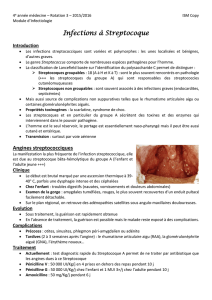
La flore normale oro-naso-pharyngée (rappel)
Classification des streptocoques
Diagnostic bactériologique d’une pneumonie à
pneumocoque
Diagnostique bactériologique d’une angine
streptococcique

2
Plan du cours :
I) La flore normale oro-naso-pharyngée (rappel)
A- Bouche
B- Naso-pharynx
II) Classification des streptocoques
A- En fonction du pouvoir pathogène naturel
B- Par espèce (groupes)
III) Diagnostic bactériologique d’une pneumonie à pneumocoque
A- Définition
B- Cas clinique
C- Généralités sur les pneumonies à pneumocoque
D- Les examens bactériologiques utiles au diagnostic
E- Le streptococcus pneumoniae ou pneumocoque
IV) Cas clinique : diagnostic bactériologique d’une angine
streptococcique (physiopathologie, diagnostic)
A- Cas clinique : généralités sur l’angine streptoccique
B- Diagnostic bactériologique d’une angine à streptocoque A
C- Choix de l’antibiotique
D- Facteurs de pathogénicité du streptocoque A
E- Diagnostic indirect (non traité en TP)
Comme cela a été précisé dans la ronéo sur le TP1, les enseignements ne sont pas tout a fait
identiques selon les salles et les jours des TP. Ainsi il est probable que certains points soient
plus ou moins détaillés par rapport au TP auquel tu as assisté. Les notions importantes pour
les interros de début de cours et pour l’examen de janvier se trouvent dans le poly.
Je me suis aussi permis de modifier un petit peu le plan de base histoire d’éclaircir le tout, en
espérant que tout ça sera compréhensible.
Ba voila… bon courage !

3
I) La flore commensale oro-naso-pharyngée (p.19 et 20)
A- Bouche
La cavité buccale abrite un écosystème bactérien complexe. On y trouve en
effet une flore abondante et concentrée avec environ 109 bactéries/ml. Cette
flore a pour rôle principal de protéger les muqueuses.
Pour illustrer cette abondance, on peut noter qu’1ml de salive contient près de
750 millions de bactéries dont 100 millions cultivables.
→ Muqueuse buccale : - Streptocoques,
- Micrococcus,
- Anaérobies (Fusobacterium et Bacteroïdes).
Au niveau des dents, on trouve de nombreuses bactéries qui, pour se protéger
contre certaines enzymes et certains antibiotiques, produisent un biofilm(1). Ce
biofilm adhérant à l’émail constitue ce que l’on nomme la plaque dentaire qui
est donc essentiellement constituée de bactéries et de substrats produits par ces
dernières.
(1) On peut également trouver des biofilms sur les matériels étrangers comme les cathéters.
→ Plaque dentaire : - Streptocoques,
- Anaérobies (Actinomyces, Bactéroïdes, Veillonella).
→ Sillon gingival : - 80% d’anaérobies stricts (Bacteroïdes,
Fusobacterium, Peptostreptococcus, Veillonella).
B- Naso-pharynx
→ Naso-pharynx : - Streptocoques (dont pneumocoques),
- Haemophilus,
- Neisseria sp,
- Branhamella sp,
- Anaérobies.
La flore commensale oro-naso-pharyngée est surtout composée de
streptocoques non pathogènes et d’autres bactéries de type anaérobie.
Chez des individus pourtant sains, on peut aussi trouver une flore transitoire
constituée de germes de portage avec notamment des Pneumocoques, des
Haemophilus mais aussi des Neisseria meningitidis, des Staphilococcus Aureus
et des Streptocoques de type A.

4
Toutes ces bactéries peuvent donc être observées en faible quantité sur des
échantillons obtenus à partir de prélèvements effectués sur des individus sains ;
ceci doit être pris en compte lors de l’interprétation d’un examen
bactériologique.
II) Classification des streptocoques (p.24 et 25)
Les streptocoques sont des cocci à Gram positif en chaînette ; ils ont donc
une membrane cytoplasmique avec un peptidoglycane ainsi qu’un polyoside C.
A la différence des enterococcus, les streptocoques ne poussent que sur des
géloses au sang.
A- Classification en fonction des capacités d’hémolyse
Cette 1ère classification est basée sur le pouvoir pathogène naturel des
streptocoques (sur le caractère hémolytique de chaque bactérie) que l’on va
pouvoir déduire de l’aspect des cultures sur géloses au sang.
On peut ainsi distinguer trois « familles » de streptocoques : les -
hémolytiques, les -hémolytiques et les non-hémolytiques.
1) Les streptocoques
-hémolytiques
En plus de la formation de colonies, on observe une hémolyse franche à bords
nets (= éclaircissement de la gélose) autour de ces dernières qui illustre l’activité
hémolytique des bactéries.
Remarque : Certains staphylocoques ont aussi cette capacité d’hémolyse ; ainsi pour
distinguer un streptocoque -hémolytiques d’un staphylocoque, on peut (en plus de la
coloration Gram) réalisé un test simple qui consiste à mettre les bactéries à identifier dans
l’eau oxygénée (H2O2). L’observation de bulle sera révélatrice d’une production de gaz
provoquée par la présence de catalases dans le tube. Or les streptocoques ne produisent pas de
catalase.
2) Les streptocoques
-hémolytiques
Dans les cultures de ce type de bactéries, l’hémolyse sera partielle et verdâtre
(observables dans les cultures à pneumocoques qui sont des streptocoques -
hémolytiques).
3) Les streptocoques non-hémolytiques
La culture de ce type de streptocoques ne sera pas accompagnée d’une
hémolyse.
B- Classification en fonction des espèces

5
1) Pour les streptocoques
-hémolytiques dits « groupables »
La caractérisation du polyoside C permet de grouper les streptocoques -
hémolytiques (selon le sérogroupage de Lancefield, groupes de A à V). En
effet ce polyoside va pouvoir réagir avec des anticorps spécifiques lors d’un test
d’agglutination.
Parmi les -hémolytiques, on a distingue donc :
- les streptocoques A ; dont il n’existe qu’une seule espèce, les streptocoques
pyogenes qui sont responsables de nombreuses pathologies comme l’angine, la
cellulite ou encore l’endocardite.
- les streptocoques B ; dont il n’existe là aussi qu’une espèce à savoir celle des
streptocoques agalactae qui font normalement partie de la flore vaginale mais
qui peuvent être responsables de méningite chez le nouveau né (infection lors de
l’accouchement).
2) Pour les streptocoques
- et non-hémolytiques
Dans le cas de ces streptocoques, la plupart sont « non groupables » et leur
identification se fait donc grâce aux caractères biochimiques des bactéries.
Il existe plusieurs espèces :
- les streptocoques D (identifiables par un test d’agglutination) ; dont le
streptococcus bovis qui est responsable d’infections profondes, de septicémies
et d’endocardites.
(à noter que les enterocoques sont groupables dans le groupe D)
- les streptocoques non groupables ;
- le streptococcus pneumoniae.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%