Anatomie du 3 mars

1
Anatomie du 3 mars.
Rétropéritoine et Pelvis
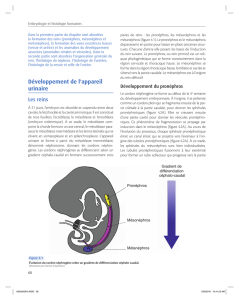
Embryologie urogénitale.
Parce que l’appareil urinaire et l’appareil génital sont liés depuis leur origine embryologique.
Ils dérivent en grande partie du mésoderme et ces éléments intriqués l’un à l’autre vont faire
appel pour la prise en charge médicale à des spécialités :
- Gynécologie obstétrique : pour l’appareil génitale féminin, qui est une spécialité
chirurgicale.
- Urologie : Appareil urinaire et l’appareil génitale masculin.
- Néphrologie : Spécialité médicale qui s’intéresse aux dysfonctionnement spécifiques du
rein.
Coupe transversal d’un embryon à J35.
Possède déjà 38 somites. La partie dorsale est vers le haut du schéma. Dans la partie dorsale
on reconnaît le tube neural qui s’est fermé. Juste en avant de celui ci, il y a la chorde qui est
l’inducteur principal de la différenciation du tube neural. De part et d’autre du tube neural il y
a des condensations de mésoderme para axial qui va donné ultérieurement le squelette
vertébrale, les muscles de la paroi thoraco abdominale. Au centre se trouve l’intestin primitif :
l’entéron, celui ci est au centre du cœlome interne par opposition du coelome externe extra
embryonnaire. Cette cavité cœlomique ou futur cavité péritonéale est délimité par la
somatopleure/ la paroi qui double le soma, la somatopleure qui donnera le péritoine pariétal
alors que l’entéron est recouvert par la splanchnopleure qui donnera le péritoine viscéral. Ces
deux éléments proviennent et forment le mésoderme latéral. Donc il y a un mésoderme para
axial dorsal, un mésoderme latéral. En avant de la chorde passe l’aorte primitive verticale
cranio caudal. Entre la somatopleure dorsal et l’entéron il y a un mésoderme intermédiaire qui
va développer l’appareil urogénital. Ce sont donc deux masses tissulaires mésodermique de
laquelle va dériver la crête génitale qui est constitué par d’une part une petite bosse / une
voussure qu’on appel l’ébauche gonadique qui est convexe vers l’avant et l’ébauche
surrénalienne qui est plus médial, contre la racine du méso et qui est concave en avant. Le
mésoderme intermédiaire contient un système de tubes contournés qui va participer à son
développement.
Vue de ¾ du mésoderme intermédiaire.
La partie dorsale est vers la gauche, la partie ventrale vers la droite. L’aorte reste la structure
cranio caudal postérieur. Sur la partie postérieur du schéma donc vers la gauche de l’embryon
se trouve le coelome interne, la cavité coelomique avec la somatopleure qui double la paroi
somatique de l’embryon. Dans ce mésoderme intermédiaire vont arriver au niveau de chaque
somite une artère sous cardinal qui est une collatérale de l’aorte avec une implantation
perpendiculaire et qui va en direction du mésoderme intermédiaire. Cette artère sous cardinal
se développe en direction d’une zone concave en cupule creuse qu’on appel le glomérule. Le
glomérule se poursuit par un tubule contourné et ces tubules se terminent tous dans un canal
vertical : le canal de Wolff. Ventralement par rapport au canal de Wolff se développe une
gouttière superficielle qui va se fermé en un canal : le canal de Muller.

2
Coupe sagittale médiane.
On reconnaît le proentéron qui donne le futur œsophage avec le bourgeon bronchique et un
peu plus bas situé le bourgeon des voies biliaires. Après le proentéron c’est le mésentéron
avec l’anse ombilicale qui a son sommet en regard du cordon ombilical et enfin le métentéron
ou intestin terminal qui aboutit à la membrane cloacale. Le métentéron reçoit provenant du
cordon ombilical le canal allantoïdien qui va participer grandement au développement de
l’appareil urinaire. Le canal allantoïdien qui traverse le cordon ombilical se termine sur la face
ventral du métentéron et cette terminaison commune du futur appareil digestif avec l’appareil
urinaire s’appel le cloaque. Cette conformation est retrouvé à un stade définitif sur des
vertébrés moins évolué comme les oiseaux qui ont un appareil urinaire et digestif commun en
distalité. Dans le rétro péritoine, en arrière de la somatopleure se développe 3 structures
mésodermiques à partir du mésoderme intermédiaire, étendues dans le sens cranio caudal :
- Le pronéphros qui a une durée de vie éphémère, qui existe de la S3 à S4. Il apparaît à la S3
et disparaît à S4. Il est très craniale à la jonction cranio vertébral.
- L’élément sous jacent est le mésonéphros très étendu en hauteur sur l’étage thoracique et
lombaire et ce mésonéphros s’appel aussi le corps de Wolff. Il a une durée de vie plus longue
car apparaît à S4, augmente de volume jusqu’à la fin de S8, se stabilisé à la fin du M2 puis il
va en grande partie régresser après avoir développer les glomérules, les tubules et les canaux
(ce qu’on a vu sur le schéma précédent). Le mésonéphros qu’on a vu à partir du schéma
précédent a un canal collecteur pour ses tubules, c’est le canal de Wolff qui descend en
direction caudale et ce canal de Wolff se termine dans le cloaque.
- La troisième structure plus caudal : véritablement lombaire est le métanéphros qui est petit à
son origine, qui apparaît dès S5 et ce métanéphros a un canal mésodermique qui est le
bourgeon urétéral qui va donner le futur uretère et qui est connecté au canal de Wolff, se
termine dans ce canal.
Comme pour le tube digestif, plusieurs phénomènes s’étalent dans le temps : de modifications
de volumes, de colonisation cellulaire et des phénomènes de migration.
Migrations du mésonéphros et du métanéphros : Coupe sagittale de la partie caudal
de l’embryon.
On retrouve le cloaque caudal qui reçoit le canal de l’allantoïde ventralement et dans la partie
la plus haute du schéma il y a l’ébauche surrénalienne qui est fixe, va rester au même étage
dans le rétro péritoine sur toute sa durée de développement, c’est un point de repère. Au
dessous de l’ébauche surrénalienne il y a le mésonéphros qui est encore étendu en hauteur au
stade initial. Son canal collecteur est le canal de Wolff et en surface du mésonéphros à partir
de la crête génital se développe sur une courte hauteur l’ébauche gonadique qui n’est pas
encore différencier entre masculin et féminin à ce stade. L’événement principal est la
migration en direction caudal du mésonéphros accompagné de l’ébauche gonadique,
accompagné aussi du canal de Wolff. Au dessous il y a le métanéphros avec son bourgeon
urétéral connecté au canal de Wolff mais le métanéphros va subir une migration craniale. Ces
deux éléments vont se croiser dans leur développement.
S8
On a toujours le cloaque dans la partie caudale, cloaque qui est fermé par la membrane
cloacale. Le métentéron est l’élément le plus dorsal, l’ébauche surrénalienne reste à son point
fixe par contre le mésonéphros et le canal de Wolff avec la crête génitale descende en
direction caudale et parallèlement au cours de cette migration la crête génitale augmente alors
que le mésonéphros involue. Le métanéphros (celui qui initialement est le plus caudal) a son
bourgeon urétéral qui commence à se diviser dans le parenchyme métanéphrotique et le

3
métanéphros augmente également de volume et il migre en direction craniale/ en direction de
l’ébauche surrénalienne et se croise avec le mésonéphros.
Fin M2
La situation s’est inversée. Le cloaque s’est divisé en un sinus uro génital ventral et le
métentéron qui lui reste dorsal et qui donnera le futur rectum. Dans le métanéphros qui
maintenant est en situation craniale par rapport au mésonéphros, le bourgeon urétéral continue
ses ramifications et le métanéphros (qui va donner le rein) va remonter jusqu’au contact de
l’ébauche surrénalienne. Il en résulte un allongement du bourgeon urétéral (futur uretère). Le
mésonéphros a migré en direction pelvienne (caudale) mais le mésonéphros régresse alors que
l’ébauche gonadique qui se développe.
Développement des ramifications dans le métanéphros.
Initialement, il y a un petit bourgeon de métanéphros qui est sphérique avec le bourgeon
urétéral qui atteint le parenchyme métanéphrotique. La subdivision se fait 2 par 2 c’est à dire
que le bourgeon urétéral qui est intra parenchymateux va se diviser en 2, puis en 4 et ainsi de
suite. Donc division deux par deux avec des ramifications du bourgeon urétéral jusqu’au 15ème
ordre. Ces subdivisions modifient la surface du métanéphros et la surface présente des
bosselures (autant que de subdivisions) et le nouveau né présente un rein « polylobé » et qui
va le rester en surface jusqu’à l’age de 6 ans. C’est seulement après que la surface du tissu
rénale devient lisse, convexe, régulière.
Comment se connecte le tissu métanéphrotique avec le bourgeon urétéral ?
Initialement sur chacune des terminaisons du bourgeon urétéral il y a une condensation de
cellules métanéphotiques qui forment un tissu compact, ce sont des îlots cellulaires compactes
au contact de l’extrémité des bourgeons. Ce tissu compact va tout d’abord se segmenter pour
donner des îlots indépendant les uns des autres vis à vis de chaque bourgeon urétéral. Ces îlots
vont ensuite se creuser, c’est le phénomène de vacuolisation. Ces vacuoles qui sont au début
sphériques et qui coiffent le bourgeon urétéral vont ensuite s’allonger en tubule, c’est la
tubulisation. Enfin on a une organisation avec un glomérule qui est l’élément le plus
périphérique qui a une forme de cupule concave à son sommet, glomérule qui se poursuit par
un tubule initialement court mais qui va considérablement augmenter en longueur. Le tubule
devient ensuite un tube contourné distal et celui ci devient perméable, se connecte avec le
tube collecteur. Le tube contourné distal provient du métanéphros alors que le tube collecteur
provient du bourgeon urétéral. Le rein devient fonctionnel entre M5 et M7 de la vie intra-
utérine. Cette jonction entre tube contourné distal et tube connecteur se réalise la plupart du
temps mais elle peut manquer : les deux canaux peuvent rester imperméables l’un par rapport
à l’autre donc malgré tout il y a production d’urine, une dilatation de l’ensemble
glomérule/tubule et la formation d’un kyste dans le tissu rénal. Ce phénomène est fréquent
c’est à dire une poche d’eau, il est banal lorsqu’il est isolé mais il peut y avoir un grand
nombre de tubes contournés qui ne se connectent pas avec leur tube collecteur ce qui forme
une polykystose rénale : reins polykystiques qui aboutissent tôt ou tard à l’insuffisance rénale.
Evolution des canaux sur une vue de face de l’appareil urogénital à la S6.
Le pronéphros dans la situation craniale a quasiment disparut, il reste quelques reliquats
cellulaires. L’ébauche surrénalienne (point fixe) continue son développement, c’est une
structure qui est la plus craniale. Ensuite c’est le mésonéphros qui est encore volumineux à
S6, qui voit à sa surface le développement de la gonade sur la crête génitale et qui possède sur
sa face latérale son canal collecteur : le canal de Wolff. Celui ci va ensuite avoir une direction
caudale et médiale mais avec un trajet rectiligne et au cours de son trajet il reçoit le bourgeon

4
urétéral qui lui est connecté au métanéphros. A ce stade S6, le mésonéphros est encore en
position craniale par rapport au métanéphros. Ce canal de Wolff se termine dans le cloaque
avec le métentéron qui est l’élément le plus postérieur. Le canal de Muller est l’élément le
plus ventral avec près de son origine craniale un petit orifice : un oestium. Ce canal de Muller
a un trajet contourné (pas rectiligne) arciforme et il va se terminer sur la ligne médiane sur le
bord supérieur du cloaque en rejoignant le canal de Muller de l’autre côté. Le mésonéphros
possède un ligament craniale : le ligament suspenseur de la gonade et un ligament à l’opposé
en situation caudale qui s’appel le gubernaculum toujours à un stade gonadique non
différencié.
Fin M2 – moitié M3.
L’inversion topographique entre le méso et le métanéphros a eu lieu et cette fois ci le
métanéphros : le futur rein arrive au contact de la glande surrénale, la surface du rein est
polylobé. Le bourgeon urétéral est devenu vertical, il s’est allongé et il se termine dans le
sinus uro génital. Le canal de Wolff s’est raccourcit, il reste connecté au mésonéphros qui
supporte la futur gonade. Le canal de Muller est toujours l’élément le plus ventral, ce canal a
un trajet arciforme qui fait que la terminaison des deux canaux de Muller sur le bord supérieur
du sinus urogénital (ex cloaque) amène les deux canaux de Muller en situation parallèle et ces
deux canaux de Muller droit et gauche vont progressivement former un accolement puis une
connexion : une seule et même cavité sur la ligne médiane. En arrière des canaux de Muller il
y a le futur rectum : métentéron.
Coupes sagittales de la région la plus caudal pour représenter l’évolution du cloaque.
1- Le coelome interne = cavité coelomique = futur cavité péritonéale qui envoi un
prolongement qui vient s’interposer entre en avant le système de allantoïde et sa dilatation
distale et le tube digestif en arrière. On retrouvera au stade définitif cette terminaison la plus
caudal du péritoine sous forme d’un récessus péritonéal ou plusieurs récessus péritonéaux.
Pour la partie ventrale du cloaque il y a le canal allantoïdien qui traverse le cordon ombilical,
qui se dilate dans sa partie caudale pour donner le sinus urogénitale. En arrière c’est le
métentéron pas différencié à ce stade avec tout à fait en caudalité tant du sinus que du
métentéron la membrane cloacale qui est une zone pour l’instant fermé qui ferme le tube
digestif et le sinus urogénital avec seulement deux feuillets : le feuillet ectodermique
superficiel et le feuillet endodermique à l’intérieur de l’embryon, il n’y a pas d’interposition
de mésoblaste entre ces deux feuillets (même principe au niveau de la membrane
pharyngienne). A ce niveau, entre le sinus urogénital et le métentéron se développe une
condensation de mésenchyme (tissu mésoblastique) qu’on appel l’éperon périnéal ou septum
urogénital. Ce septum va migrer en direction caudale progressivement en direction de la
membrane cloacale et va diviser le cloaque en un compartiment urinaire ventral : le sinus
urogénital et un compartiment digestif dorsal.
2-S5 : Le bourgeon urétéral et canal de Wolff ont une terminaison commune dans le futur
sinus urogénital et l’éperon/le septum urogénital qui commence à migrer en direction caudale.
3-S6 : Le bourgeon urétéral et le canal de Wolff se termine conjointement mais deviennent
indépendant et l’éperon périnéale continue sa migration vers la membrane cloacale, la
séparation devient plus prononcé entre sinus urogénital et le tube digestif. Cette migration
vers la membrane cloacale va se faire n’ont pas comme un cloisonnement parfaitement
horizontal d’après la direction du schéma mais en allant également vers la périphérie de la
membrane cloacale
4-S7 : Le cloisonnement s’est complètement réalisé. Le sinus urogénital est maintenant
totalement indépendant du tube digestif. Le bourgeon urétéral et canal de Wolff se terminent à
distance l’un de l’autre dans le sinus. Le métentéron devient le rectum en situation dorsale. Le

5
mésenchyme/ le tissu qui a migré à partir de l’éperon périnéal se distribue en périphérie de la
membrane cloacale et autour du sinus urogénital et du rectum pour former les futurs
sphincters : urinaire et anal.
5-S8 : Vue de face du sinus urogénital avec l’ablation de la partie supérieur, du dôme du sinus
urogénital. Ce sinus urogénital reçoit sur sa face dorsale à droite et à gauche la terminaison de
chacun des bourgeons urétéraux. Le canal de Wolff se termine en situation plus caudal au
niveau d’un entonnoir/d’un canal qui commence à s’individualiser : c’est le canal de l’uretère
(évacuateur de la futur vessie) et autant la majorité de la surface du sinus urogénital de la futur
vessie est d’origine endodermique ou endoblastique, autant une petite partie de la face dorsale
triangulaire qui inclut la terminaison des bourgeons urétéraux, la terminaison des canaux de
Wolff est d’origine mésodermique : c’est le trigone vésicale qui a un sommet inférieur sur la
face dorsal de la vessie. In finé, la membrane cloacale va s’ouvrir à S9 ; la perméabilité du
rectum mais aussi du sinus urogénital va se faire à S9 de la vie intra-utérine
Malformations.
-Il peut y avoir un défaut de développement d’un métanéphros donc une aplasie rénale : il
manque un rein d’un côté. Sans que ce soit aussi marqué, il peut y avoir un défaut de
développement partielle du rein, une évolution incomplète du métanéphros avec une
hypoplasie rénale. Aplasie / hypoplasie ont une fréquence de 1 sur 1500 naissances.
-Défauts de migration 1 : Le métanéphros n’a pas eu sa migration craniale, il est resté dans
sa position d’origine, c’est un rein pelvien (ici droit) avec des vaisseaux connectés sur l’artère
iliaque et la veine iliaque alors que l’ébauche surrénalienne reste dans la position lombaire
haute.
-Défauts de migration 2 : Le rein en fer à cheval (classique, bien connu) parce qu’il y a eu
une synéchie c’est à dire une soudure, un accolement des métanéphros droit et gauche. Dans
le cas présent le rein droit et gauche sont réunis par une synéchie sur la ligne médiane ce qui
donne un rein arciforme unique en fer à cheval mais qui ne va pas pouvoir migrer autant que
normalement vers le haut parce que la partie concave du fer à cheval va venir butter sur
l’artère mésentérique inférieur et empêche ainsi la migration en situation plus craniale des
deux reins.
-Anomalies du bourgeon urétéral : normalement il est unique et se ramifie dans le tissu
rénale. On peut avoir une duplication de l’uretère : 2 uretères du même côté qui sont
parfaitement fonctionnelle.
On peut avoir une duplication de l’origine rénale de l’uretère, c’est ce qu’on appel une
duplication pyélique (des pyélons) qui au début ne donne pas de conséquences mais qui sur
l’adulte jeune va provoquer des anomalies.
Le métanéphros peut se segmenté avec une duplication rénale donc 2 reins du même côté et
un rein de l’autre côté. Deux portions rénales du même coté généralement séparé à 1/3 et 2/3.
-Défauts de terminaisons :
- Normal : A gauche le rein en situation lombaire avec son uretère qui rejoint la face
dorsale de la vessie. C’est une cavité pelvienne féminine qui est représenté avec l’utérus en
arrière de la vessie, le rectum et le sacrum.
- Défauts : Il peut y avoir des abouchements ectopiques de l’uretère qui au lieu de se
terminer à la face dorsale de la vessie peut se terminer dans le rectum, dans la cavité vaginale
(génère des fuites permanentes) ou dans le canal excréteur de la vessie = l’uretère avant ou
après les sphincters. Donc Tous ces abouchements ectopiques sont générateurs d’infection
 6
6
 7
7
 8
8
1
/
8
100%