presentation

THORAX
PRESENTATION
La paroi thoracique est formée d’une armature ostéo-cartilagineuse, la cage thoracique, maintenue par des articulations et
des muscles intrinsèques. Les muscles extrinsèques du thorax qui s’insèrent partiellement sur la cage thoracique
appartiennent aux membres supérieurs, au dos et à l’abdomen.
La cage thoracique est limitée par :
- une ouverture supérieure délimitée par :
o l’incisure jugulaire en avant
o les premières côtes latéralement
o T1 en arrière
- une ouverture inférieure délimitée par :
o l’angle infra-sternal en avant
o T12 et les 12è côtes en arrière
Il ne faut pas confondre la cage thoracique et la cavité thoracique qui est quant à elle limitée en bas par le diaphragme.
Les faces de la cage thoracique sont convexes.
Le thorax est constitué d’un contenant et d’un contenu (viscères : certains sont locaux comme le cœur et d’autres
transitent, tels les nerfs ou l’œsophage).
LA CAGE THORACIQUE
LE SQUELETTE MEDIAN POSTERIEUR
DESCRIPTION DES VERTEBRES
Il s’agit du rachis thoracique qui est une partie de la colonne vertébrale. On dénombre 12 vertèbres thoraciques (rappel : 7
vertèbres cervicales, 5 lombales, 5 sacrées fusionnées, 3 coccygiennes fusionnées). On s’intéresse ici à la vertèbre
thoracique qui est une vertèbre typique (càd qu’elle sert de référence, de point de comparaison par rapport aux autres
vertèbres).
Une vertèbre thoracique est constituée d’un massif osseux ventral appelé corps vertébral qui forme la limite ventrale du
canal rachidien. Ce corps vertébral est réuni vers l’arrière.
Le canal rachidien a une forme triangulaire et se situe immédiatement en arrière du corps vertébral. Il contient la moelle
épinière et les méninges.
Le processus transverse de la vertèbre thoracique est une structure latérale obliquant légèrement vers le bas et l’arrière.
On dénombre 2 processus osseux pour chaque vertèbre.
Le processus est quant à lui impair, médian et postérieur (c’est la partie la plus dorsale de la vertèbre thoracique). Le
prolongement de tous les processus épineux forme une crête médiane et postérieure.
La structure osseuse qui relie le corps vertébral au processus transverse s’appelle le pédicule vertébral alors que la partie
osseuse qui relie le processus transverse au processus épineux s’appelle la lame vertébrale. Chaque vertèbre comporte 2
lames et 2 pédicules.
Le corps vertébral, les pédicules et les lames vont former le pourtour osseux du canal rachidien (ou vertébral ou médullaire)
ou siège la moelle épinière.
La facette articulaire costale supérieure se situe en arrière du corps vertébral et à la limite de la jonction entre le corps
vertébral et le pédicule vertébral. Le pédicule vertébral présente une incisure dans sa partie inférieure appelée incisure
vertébrale. De ce pédicule part le processus transverse implanté sur la face latérale de la vertèbre.
Le corps vertébral a une épaisseur de 2 à 4 cm.
L’inclinaison du processus épineux change selon la vertèbre.
Pour que les côtes puissent s’insérer et pour que les vertèbres s’agencent les unes par rapport aux autres, il faut des
surfaces articulaires entres les vertèbres et avec l’appareil costal.
SURFACE ARTICULAIRE ENTRE LES CORPS VERTEBRAUX
Cette articulation comporte un tissu fibreux : le disque intervertébral. Celui-ci va permettre l’agencement de deux corps
vertébraux l’un au-dessus de l’autre. Dans sa partie moyenne, on distingue le nucléus pulposus. Il y a hernie discale quand
le disque s’extériorise. Il y a douleur car si le noyau va vers le canal médullaire, il le comprime, pouvant entraîner une
paralysie.
SURFACE ARTICULAIRE SUPERIEURE
Chaque côte s’articule avec deux vertèbres :

- la surface supérieure de la tête d’une côte d’un étage vertébral donné s’articule avec la facette costale
inférieure de la vertèbre d’étage n+1
- l surface articulaire inférieure de la tête d’une côte d’un étage vertébral donné s’articule avec la facette costale
supérieure de la vertèbre de même étage
La surface articulaire intervertébrale est portée par le haut des pédicules vertébraux.
Le processus articulaire intervertébral supérieur est orienté vers le haut et porte sur sa face postérieure une facette
articulaire qui est le processus articulaire supérieur intervertébral. Donc la facette intervertébrale inférieure orientée vers
l’avant s’articule avec le processus intervertébral supérieur qui est orienté vers l’arrière. Ces deux processus articulaires, du
fait de leur agencement, vont venir en regard l’un de l’autre.
Sur la face ventrale du processus transverse, on trouve une facette articulaire pour le tubercule de la côte de même étage
que la vertèbre.
De chaque côté du processus épineux passent deux gouttières latéro-vertébrales abritant les muscles paravertébraux
érecteurs du rachis.
Au fur et à mesure que l’on progresse de T1 à T6, l’obliquité des processus épineux va en augmentant alors que de T7 à
T12, cette obliquité diminue.
LE SQUELETTE MEDIAN ANTERIEUR
Il s’agit du squelette sternal. Celui-ci est constitué :
- d’une pièce crâniale : le manubrium sternal
- d’une pièce principale : le corps du sternum
- d’une pièce caudale : le processus xyphoide
La facette à ouverture supéro-latérale du manubrium sternal s’articule avec l’extrémité médiale de la clavicule (si blocage,
antépulsion de l’épaule impossible).
Les articulations manubrio-sternale et xypho-sternale sont des synchondroses.
LE SQUELETTE LATERAL
GENERALITES
Il s’agit de l’appareil costal. Il existe autant de paires de côtes que de vertèbres thoraciques (12). On distingue :
- les vraies côtes ou côtes typiques (1 à 7) qui s’articulent par leur cartilage antérieur au sternum
- les fausses côtes (8 à 10) ; leur cartilage antérieur s’unit au cartilage sus-jacent (= du dessus)
- les côtes flottantes (11 et12) qui n’ont pas d’articulation antérieure
Le corps de la côte se prolonge latéralement et en avant. Il s’arrête entre 2 à 7 cm du sternum pour donner naissance à
l’extrémité antérieure et médiale de la côte qui devient cartilagineuse.
La tête costale s’articule avec 2 vertèbres (seulement pour les côtes 2 à 9 inclues):
- une de même numéro
- une sus-jacente
La surface articulaire supérieure de la tête costale s’articule avec une vertèbre sus-jacente, càd le numéro de la côte + 1.
La surface articulaire inférieure de la tête costale s’articule avec une vertèbre de même niveau.
Le tubercule costal s’articule avec la facette articulaire correspondante du processu transverse d’une vertèbre thoracique.
Il existe une différence de niveau entre l’étage d’insertion de la tête costale et l’étage d’articulation de l’extrémité
antérieure de la côte d’environ 4 vertèbres plus bas. Ce qui signifie que la 5è côte s’articule avec la 5è vertèbre mais se
termine en avant sur le sternum à la hauteur de la 9è vertèbre thoracique.
Dans sa partie inférieure et interne, le corps de la côte présente une gouttière ou passe le pédicule vasculo-nerveux
intercostal (ou VAN intercostal (car de haut en bas : veine, artère, nerf)).
LES PARTICULARITES DE LA PREMIERE COTE
C’est : - la plus large
- la plus horizontale
- la plus courte des côtes typiques
- celle qui comporte la courbure la plus abrupte
- la plus faiblement inclinée
- une côte qui à son extrémité postérieure (= tête) ne montre qu’une seule surface articulaire inférieure
s’articulant avec T1

PARTICULARITES DES AUTRES COTES
La longueur des côtes croît de la 1ère à la 7è puis diminue. A partir de la 2è côte, l’obliquité devient de plus en plus
prononcée.
A partir de la 10è côte, on ne retrouve qu’une seule surface articulaire sur la tête des côtes 10, 11 et 12 pour des vertèbres
de même niveau. On peut donc dire que les têtes des côtes 1, 10, 11 et 12 ne s’articulent qu’avec la vertèbre homonyme.
Pour les 11è et 12è côtes qui sont flottantes, il y a absence de col et de tubercule.
LES CARTILAGES COSTAUX
Ils sont le prolongement antérieur des côtes et contribuent à l’élasticité de la cage thoracique
Leur longueur augmente de la 1ère à la 7è côte puis diminue de la 8è à la 10è côte (et non pas jusqu’à la 12è côte puisque
les côtes flottantes ne possèdent pas de cartilage antérieur !!!).
L’ESPACE INTERCOSTAL
Il est comblé par 3 muscles intercostaux :
- le muscle intercostal externe (le plus superficiel)
- le muscle intercostal interne (2è plan)
- le muscle intercostal intime (dans le plan le plus profond donc du côté interne) recouvert par le fascia
endothoracique
Entre les muscles intercostal interne et intime se trouve le paquet vasculo-nerveux intercostal. Il est important de bien
situer celui-ci afin de trouver un accès pour ponctionner un épanchement pleural ; on pique au bord supérieur de la côte.
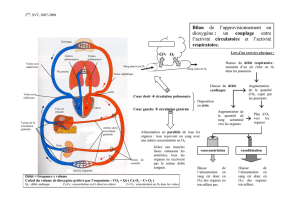
LE CONTENU THORACIQUE
Les limites de la cage thoracique servent à marquer les limites de la cavité thoracique ; celle-ci est séparée en trois
compartiments :
- un compartiment médial contenant les viscères sauf les poumons. C’est le médiastin, il est médial et médian
- 2 compartiments latéro-médiastinaux contenant les poumons et leur plèvre
La partie dorsale de la cage thoracique est marquée par la colonne vertébrale. L’orifice caudal du thorax est marqué par le
diaphragme (muscle plat digastrique). Il occupe la cavité la plus basse de la cavité thoracique et va avoir une fixation
postérieure rachidienne, antérieure sternale et latérale costale. Le centre tendineux du diaphragme et le diaphragme
ferment la cavité thoracique. Le centre tendineux du diaphragme se situe généralement à hauteur de T9, T10 (ceci en
position couchée ; repères changent si debout ou couché et si expiration ou inspiration). Quand on inspire, le diaphragme
s’aplatit, quand on expire, il se bombe afin d’évacuer l’air des poumons.
LE MEDIASTIN
REPERES
L’angle de Louis (= ligne thoracique transverse passant par T4-T5 et l’articulation manubrio-sternale) délimite le médiastin
en médiastin inférieur et en médiastin supérieur.
La ligne de la trachée sépare quant à elle le médiastin en médiastin en médiastin antérieur et en médiastin postérieur.
Notons que la partie thoracique de la trachée se termine au niveau de T4-T5.
A hauteur de T2-T3 correspond l’orifice crânial du thorax qui est marqué en avant par l’incisure jugulaire.
L’articulation xypho-sternale se projette au niveau de T9-T10.
CONTENU
Le médiastin contient :
- le cœur et ses enveloppes (péricarde)
- la portion thoracique de la trachée artère
- l’œsophage thoracique
- des vaisseaux sanguins et lymphatiques
- des éléments nerveux
- le thymus
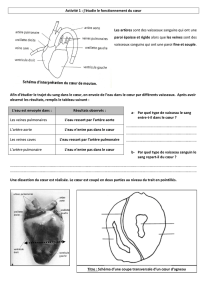
LE CŒUR
PRESENTATION
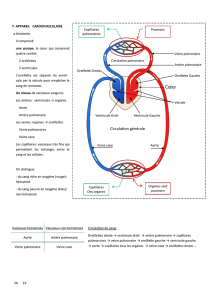
Le cœur est l’organe central de la circulation sanguine. On distingue 4 cavités cardiaques :
- recevant le sang :

o atrium droit
o atrium gauche
- envoyant le sang :
o ventricule droit
o ventricule gauche
Primitivement, le cœur est constitué de 2 cavités : un sinus veineux sur lequel vient se brancher une cavité atriale primitive
commune aux deux cœurs et qui deviendra les futures auricules droite et gauche.
Une fois son développement terminé, le cœur présente 3 faces :
- une face antérieure aussi dite sterno-costale
- une face inférieure
- une face postérieure
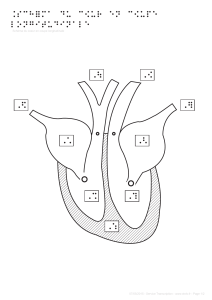
MORPHOLOGIE EXTERNE
VUE VENTRALE
La face sterno-costale du cœur comporte d’abord un bord droit de la cavité cardiaque puis un bord inférieur et un bord
gauche confondu avec une face gauche qui est une face pulmonaire puisque répondant au poumon gauche. Et enfin un
bord supérieur qui correspond à la base clinique du cœur car la base clinique du cœur correspond à la sortie des gros
troncs artériels.
On repère sur la face sterno-costale trois cavités qui comme toutes les cavités cardiaques vont être séparées sur leur face
superficielle par des sillons aussi dits sulcus.
La cavité qui borde la partie droite du cœur est la cavité atriale droite qui a la forme d’une oreille. Elle se sépare du
ventricule droit qui se situe sur sa face gauche par un sillon appelé sillon inter-atrio ventriculaire droit.
Le ventricule droit est séparé du ventricule gauche par le sillon interventriculaire antérieur.
L’atrium gauche n’est pas visible sur une vue antérieure. Il existe une cavité appendue à la partie supérieure et gauche de
l’atrium droit ; il s’agit de l’auricule droite (ancienne oreillette primitive). Quand on regarde la partie supérieure du ventricule
gauche, on remarque la présence de la pointe supérieure de l’auricule gauche.
Notons que les sillons inter-atrio ventriculaires et interventriculaires sont remplis de graisse. Celle-ci se situe uniquement
entre les cavités cardiaques et cache des vaisseaux (artères, veines, lymphatiques…) qui vont cheminer et qui sont des
vaisseaux coronaires du cœur, càd les vaisseaux responsables de la vascularisation du muscle cardiaque lui-même (eh oui,
le cœur est un organe à part entière qui doit être approvisionné !). C’est l’obstruction de ces vaisseaux coronaires qui mène
à l’infarctus.
VUE DORSALE
On repère les deux atriums et les deux ventricules. L’atrium gauche est séparé du ventricule gauche par le sillon inter-atrio
ventriculaire gauche. Les deux ventricules sont séparés par le sillon interventriculaire inférieur (ou postérieur).
Le sillon qui fait le tour des cavités atriales pour séparer les atriums des ventricules est le sillon inter-atrio ventriculaire droit
puis gauche aussi appelé sillon coronaire.
A un endroit sur cette face inféro-postérieure du cœur, ce sillon inter-atrio ventriculaire va être rejoint par le sillon
interventriculaire. C’est la région de la croix des sillons où arrivent les sillons inter-atriaux, inter-atrio ventriculaires et
interventriculaires.
Les veines pulmonaires qui partent de la face postérieure de l’atrium gauche ne sont visibles que sur une vue postérieure.
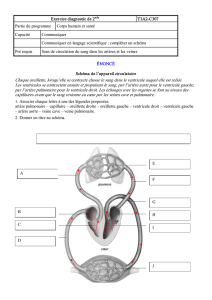
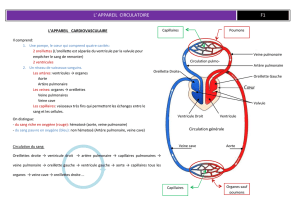
VOIES DE CIRCULATION
Le sang non oxygéné arrive dans l’atrium droit par les veines caves supérieure et inférieure. Le sang oxygéné qui revient des
poumons arrive dans l’atrium gauche par les 4 veines pulmonaires (2 veines pulmonaires supérieure et inférieure droites et
2 vv pulmonaires sup et inf gauches).
Le sang non oxygéné recueilli dans l’atrium droit va être éjecté dans le ventricule droit d’où il va être propulsé dans les
poumons via le tronc de l’artère pulmonaire. Ce tronc se divise en deux branches artérielles pulmonaires : une droite et une
gauche destinées respectivement aux poumons droit et gauche.
Le sang oxygéné issu des poumons arrive dans l’atrium gauche puis va être propulsé dans le ventricule gauche où il va
ensuite être expulsé vers les différents organes via l’aorte. L’aorte quitte donc le sommet du ventricule gauche pour passer
en avant de l’artère pulmonaire droite et au-dessus de l’artère pulmonaire gauche !

On a vu précédemment que dans les sillons cheminaient des vaisseaux alimentant le myocarde. Suivant les vaisseaux
coronaires qui se bouchent, les pathologies sont différentes.
MORPHOLOGIE INTERNE DES CAVITES CARDIAQUES
CAVITE ATRIALE DROITE
La partie supérieure de l’atrium droit correspond à l’arrivée de la veine cave supérieure alors que la partie inférieure
correspond à l’arrivée de la veine cave inférieure. On sépare la cavité atriale droite en plusieurs faces :
- face interne de la paroi antérieure de l’atrium droit. Celle-ci est parcourue par des septas qui sont des
épaississements des fibres myocardiques transverses
- sur la face postéro-latérale de l’atrium droit et à la limite des septas, on remarque une crête verticale appelée
crête terminale. Elle correspond sur la face externe et postérieure de l’atrium droit au sillon terminal. Cette
crête sépare la face antéro-latérale parcourue par les septas (= muscles pectinés)
- entre l’abouchement de la veine cave supérieure et de la veine cave inférieure, la face postérieure de la paroi
interne de l’atrium est lisse et correspond à l’ancien sinus veineux embryonnaire
On remarque que les foramens des veines caves inférieure et supérieure n’ont pas la même orientation. Le foramen de la
veine cave supérieure regarde légèrement à gauche lors que le foramen de la veine cave inférieure oblique et regarde vers
la droite.
Immédiatement dans cette paroi qui jouxte le sinus veineux, au niveau de la paroi interatriale, on retrouve une limite en arc
de cercle orienté vers le bas appelée fosse ovale. La fosse ovale correspond à la paroi interatriale. C’est une juxtaposition
des septums primum et secondum chez l’embryon.
En avançant vers le côté interne de la cavité atriale droite, on remarque une autre structure au-dessus de l’abouchement
du foramen cave inférieur ; c’est le sinus veineux coronaire où se draine l’ensemble des veines du muscle cardiaque.
L’orientation de ce sinus veineux coronaire répond à l’arrivée du sang veineux de la veine cave supérieure.
Ces trois foramens veineux qui vont déverser le sang dans la cavité atriale droite sont dotés de valvules excepté le foramen
de la veine cave supérieure. Le foramen de la veine cave inférieure porte une valvule sur la partie intra-auriculaire et évite
le retour du sang vers le bas. C’est la valvule d’Eustache.
Le foramen veineux du sinus coronaire est lui aussi doté d’un système de valvules empêchant le retour du sang de la cavité
atriale vers les veines coronaires. Cette valvule est la valvule de Thébésius.
Sur la partie interne et inférieure de la paroi de l’atrium droit, il existe un important foramen ; c’est l’orifice atrio-
ventriculaire droit. C’est là que le sang de la cavité atriale va passer dans la cavité ventriculaire droite. Cet orifice atrio-
ventriculaire droit est aussi appelé orifice tricuspide car il est doté de trois cuspides (= trois valves) qui vont servir à fermer
l’orifice lorsqu’on n’a pas besoin de l’utiliser et à l’ouvrir lors du passage de l’ondée sanguine de l’atrium vers le ventricule.
Cet orifice tricuspide est porteur de trois valves qui vont être pour l’une antérieure, l’autre postérieure et l’autre septale.
La cavité auriculaire droite va être parcourue par plusieurs muscles pectinés. La face interne auriculaire est plutôt
rugueuse.
LA CAVITE VENTRICULAIRE DROITE
La paroi antérieure de la cavité ventriculaire droite est lisse dans sa partie supérieure et un peu plus rugueuse dans sa
partie inférieure.
L’orifice atrio-ventriculaire va séparer la cavité ventriculaire droite en 2 parties :
- une partie inférieure en-dessous de l’orifice tricuspide qui est la chambre de remplissage du ventricule. Celle-ci
a une paroi rugueuse parcourue de surélévations du muscle cardiaque. Trois surélévations sont
particulièrement importantes : l’une est antérieure, l’autre est postérieure et la dernière est septale. Leurs
sommets sont dirigés vers les cuspides de l’orifice atrio-ventriculaire car sur ces sommets appelés les trois
piliers du ventricule droit vont s’amarrer les cordages tendineux de chacune des trois valves de l’orifice
tricuspide
- une partie supérieure lisse qui est la chambre d’éjection du ventricule droit qui comporte à son sommet l’orifice
de départ du tronc de l’artère pulmonaire. Celui-ci est trivalvulaire : une valve droite, une valve gauche, une
valve antérieure. Ces valves semi-lunaires vont comporter à leur partie médiane un nodule fibreux appelé
nodule fibreux de Morgagni qui va participer à la rigidité de ces valvules.
RESUME DE LA CIRCULATION SANGUINE DANS LE CŒUR DROIT
Arrivée du sang non oxygéné en provenance des organes périphériques dans l’AD. Contraction de l’AD alors que le VD est
relâché et donc ouverture de la valvule tricuspide. Remplissage du VD de ce sang non oxygéné et relâchement de l’AD. C’est
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
1
/
21
100%