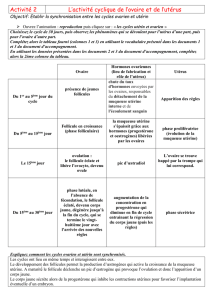
Cours du

Sémiologie - Chapitre XV : Pathologies gynécologiques - p. 1 / 20
Cours 25 & 26
Lundi 14 avril 2008
Pathologies gynécologiques :
I. Introduction :
La sémiologie gynécologique est vaste et concerne les organes génitaux
externes (poitrine…), internes (utérus, ovaire,…) : ils sont plus difficiles
à étudier car ils sont contigus avec d’autres structures (vessie, rectum, à
droite avec le caecum, l’appendice…).
Pour une bonne étude des structures anatomiques, il faut gonfler le ventre
d’air. Il faut identifier où est le mal de ventre : ovaire,
estomac…Pathologie urologique, digestive ou gynécologique ? Il faut
faire une enquête sémiologique approfondie.
A. Rôles de l’appareil génital féminin :
- Fonction reproductrice : ovocyte, œuf fécondé migre vers les trompes,
grossesse dans l’utérus
- Fonction endocrine : œstrogène, progestérone (si arrêt = ménopause)
- Statique pelvienne : chaque organe est retenu par des ligaments. La
modification de ligaments risque d’extériorisation des organes.
Extériorisation de l’utérus :
prolapsus utérin. Chirurgie !!
- Infections : le vagin est un conduit qui va de l’intérieur du ventre à l’extérieur, il est normalement septique
(levures, bactéries commensales, naturellement nécessaires). La communication entre un milieu septique et
l’intérieur de l’abdomen peut conduire à une infection, comme par exemple lors de la pose d’un corps
étranger (stérilet…).
- Pathologies fonctionnelles et organiques (cancérologie) : car différents tissus et différentes cellules sont
présents. Cancer des ovaires, de la vulve, des seins, etc…
B. Examen gynécologique :
Il n’est pas facile à faire, car cela touche à l’intimité. Il faut une relation de confiance. Aujourd’hui il se fait
sur une table d’examen gynécologique (=chaise avec étriers) : cela permet un accès au vagin dans des
conditions confortables. Pour voir le col de l’utérus, le spéculum est utilisé («bec de canard »). Le col de
l’utérus est une sorte de cylindre avec un orifice cervical, suivi de l’utérus et des trombes. Le vagin est en
contact avec la cavité abdominale.
Spéculum
Col de l’utérus

Sémiologie - Chapitre XV : Pathologies gynécologiques - p. 2 / 20
C. Sémiologie clinique :
L’examen débute toujours avec l’interrogatoire : connaître l’histoire de la patiente, ses symptômes…
L’interrogatoire : anamnèse et signes fonctionnels :
troubles du cycle (normalement dure 28 jours), saignements (ménorragies = règles trop
importantes, douloureuses ; métrorragies = saignements entre chaque règle)
infertilité (lié au partenaire ?), troubles de la sexualité
leucorrhées (écoulement par le vagin qui n’est pas du sang, perte vaginale normale ou pas,
selon abondance, couleur…), prurit
douleurs abdominales ou pelviennes : il faut les caractériser : apparition brutale, que
pendant les règles, depuis plusieurs mois avec augmentation de l’intensité, …
point d’appel mammaire (boule au niveau du sein, écoulement au niveau du mamelon en
dehors d’une grossesse semblable à du lait, ou du sang…)
L’examen clinique :
Examen général : température, poids, tension,… Puis il faut parler à la patiente pour la
mettre en confiance.
Palpation de l’abdomen : toujours arriver à la zone douloureuse à la fin, vérifier les
cicatrices … D’abord examen visuel puis speculum.
Inspection : examen au spéculum, examen de la
vulve, vérifier s’il y a un écoulement…Dépistage
du cancer du col de l’utérus grâce au frottis
(passage d’un coton-tige à l’intérieur et à
l’extérieur du col > analyse). Le frottis se fait
tous les 3 ans.
Le col de l’utérus est vers l’arrière, le
spéculum est à la verticale.
Touchers pelviens : le toucher vaginal se fait tout le temps : se fait avec un ou deux doigts en
contact direct avec le col de l’utérus : pour apprécier la taille, si douleur, masse…Le toucher
rectal se fait moins fréquemment.
Examen des deux seins.
D. Pathologies gynécologiques :
Pathologies gynécologiques bénignes :
Fibrome utérin
Kystes sur les ovaires
Endométriose
Prolapsus (descente d’organe)
Infections, IST
Infertilité
Grossesses ectopiques = grossesse extra utérine : toujours anormale !

Sémiologie - Chapitre XV : Pathologies gynécologiques - p. 3 / 20
Oncologie gynécologique
II. Fibromes ou myomes :
A. Avant-propos :
Le fibrome est très fréquent. C’est une tumeur bénigne de
l’utérus : c’est une prolifération anormale des cellules
musculaires lisses associées au tissu conjonctif. Il est plus
musculaire s’il est jeune .Il est richement vascularisé. Le fibrome
est dépendant des sécrétions hormonales. Avec la ménopause, ils
involuent. Il peut y avoir des changements soit s’il y a altération
de la circulation, soit s’il y a des infections ou s’il y a une
transformation maligne.
Il existe différents types de fibrome, avec des signes différents. L’utérus est composé d’un revêtement au
contact de la cavité utérine qui est l’endomètre et d’un tissu musculaire extérieur, le myomètre.
- le fibrome sous muqueux : il grandit vers la cavité utérine. La tumeur est très vascularisée, le
saignement se fait vers l’extérieur.
- Le fibrome intra murale : localisé dans l’épaisseur du muscle
- Le fibrome sous séreux : localisé à l’extérieur de l’utérus (« boule »). Il n’y a pas de risque de
saignement, mais il y a des risques de compression car la tumeur grandit. Cela peut entraîner une
constipation,…
B. Epidémiologie :
Le fibrome est très fréquent : il touche environ 20% des femmes de plus de 35 ans.
50% des patientes ont des fibromes en post-mortem.
Sur 100 hystérectomies consécutives, 33% avaient en pré-opératoire un diagnostic de fibrome,
alors qu’en post-opératoire 77% en présentaient à l’examen anatomopathologique.
C’est la 1ère cause d’hystérectomie aux USA.

Sémiologie - Chapitre XV : Pathologies gynécologiques - p. 4 / 20
Diagnostic positif : circonstances de diagnostic :
Le fibrome est souvent asymptomatique, avec des grossesses normales…
Ménorragies + + + (si vers l’intérieur de l’utérus)
Métrorragies (plus rare)
Pesanteur pelvienne, signes de compression des organes voisins (signes urinaires = dysurie,
pollakiurie)(quand il est gros, il peut atteindre 1 kg = envie d’uriner, constipation)
Infertilité, avortement, pathologies obstétricales, le fibrome peut gêner pour une césarienne
RAREMENT DOULOUREUX : si douleur = complication (NECROBIOSE)
Le plus souvent fibrome = ASYMPTOMATIQUE ! + + + +
Examen clinique :
Signes fonction du siège et de la taille du fibrome
Palpation d’une MASSE ferme, lisse, indolore, bien délimitée qui déforme l’utérus et qui est
mobile avec lui (fait corps avec l’utérus). Détermination par le palper abdominal si le fibrome
est volumineux, ou par le toucher vaginal.
Examen complémentaire :
Echographie pelvienne transabdominale (si patiente est mince) ou transpelvienne : c’est le
meilleur outil de diagnostic.
Echographie transabdominale
Echographie transpelvienne
IRM pelvienne : permet de faire une cartographie du fibrome.
L’IRM a peu d’intérêt, sauf en cas de doute diagnostique, ou la précision du point de départ d’une tumeur
très volumineuse. Il permet de faire un diagnostic différentiel de l’endométriose ; une cartographie précise en
cas de chirurgie conservatrice et aussi l’association de pathologies.
Âge
< 30
30-39
40-49
≥ 50
%
1,4-4,7
25,1-22,5
61-61,8
12,5-10,9

Sémiologie - Chapitre XV : Pathologies gynécologiques - p. 5 / 20
Hystérosalpingographie : radio avec produit de contraste (blanc=cavité utérine)
Hystéroscopie : un peu abandonné depuis IRM caméra au niveau du col de l’utérus. On remplit
l’utérus d’eau ou de sérum physiologique. On observe le fibrome.
L’hystéroscopie peut se faire en ambulatoire. Elle est indiquée pour apprécier le
retentissement endocavitaire des fibromes. Elle précise les déformations et les
lésions endométriales associées. Elle guide une biopsie d’endomètre ou un
curetage biopsique. Elle permet d’apprécier les possibilités de résection
endoscopique.
Le fibrome n’est pas fait de tissu extensible et est la cause de fertilité, de fausse
couche à répétition.
C. Evolution et pronostic :
▪ Le fibrome est une tumeur hormonodépendante (oestrogénosensible) et régresse avec la
ménopause, car il n’y a plus d’hormones.
▪ Les complications sont :
hémorragies = sous muqueux (anémie)
douleurs = NECROBIOSE aseptique, torsion
compression des organes voisins (vessie, rectum, nerf sciatique, veines pelviennes,
uretère)
dégénérescence sarcomateuse (rare) : y penser après la ménopause si le fibrome
augmente encore. sarcome de l’utérus = tumeur très agressive.
Complications obstétricales : le fibrome peut empêcher l’accouchement en
empêchant l’ouverture du col. Il faut alors faire une césarienne. En général, le
fibrome est enlevé avant la grossesse.
Mots-clés : pronostic et thérapeutique des fibromes
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%