Détresse cardio-vasculaire I) Rappel anatomique physiologique

Détresse cardio-vasculaire
I) Rappel anatomique physiologique
Introduction
Grande circulation (circulation systémique) : permet l’apport en oxygène et en nutriments à
tous les organes
Petite circulation (circulation pulmonaire) : permet les échanges gazeux au niveau des
alvéoles pulmonaires
Myocarde : muscle cardiaque (se trouve au centre des deux circulations, il a un rôle de
pompe)
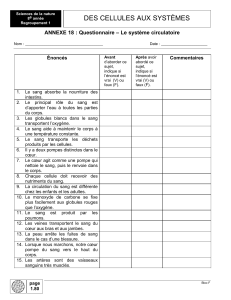
La circulation sanguine :
o Le cœur qui se contracte (se rempli et se vide selon un rythme précis). Organe creux
qui comprend 2 oreillettes et 2 ventricules. Le muscle cardiaque se contracte de
façon automatique possible grâce à un circuit électrique (tissus modal)
o Circulation du sang : circulation pulmonaire et circulation systémique : Le côté droit
du cœur envoi le sang vers les poumons par l’artère pulmonaire : c’est entre les
alvéoles pulmonaires et les capillaires sanguins (toutes petites veines) que s’effectue
l’échange gazeux puis le sang revient vers le cœur par la veine pulmonaire. Il passe
par le cœur gauche, repart par l’aorte dans la grande circulation. Il revient dans le
cœur à droite (riche en CO2) et va repartir vers l’artère pulmonaire (petite
circulation)
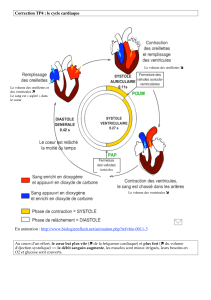
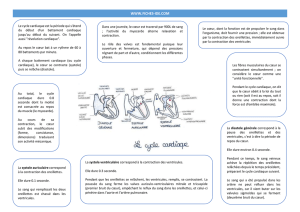
La révolution cardiaque : les oreillettes et les ventricules ne se contractent pas en même
temps. Les contractions du muscle cardiaque sont provoquées par des impulsions électriques
régulières.
o Automatisme cardiaque ; à l’état normal, il y a une charge électrique qui part du
nœud sinusal (centre de commande). Ce courant est transmis aux cellules
myocardiques pour aboutir à la contraction du muscle cardiaque = rythme sinusal (=
rythme cardiaque normal). Se sont d’abord les oreillettes qui se contractent et
chasse le sang vers les artères
o Le bruit du cœur vient des valves cardiaques
Systole auriculaire = contraction des oreillettes
Systole ventriculaire = contraction des ventricules
Diastoles générales = moment de remplissage des ventricules (2ème bruit du
cœur) = temps passif
II) Les signes cliniques
1) Œdèmes :
c’est un empâtement visible et palpable des téguments dû à une infiltration d’eau dans le
tissus sous-cutané. Elle est dû à un mauvais fonctionnement de la pompe cardiaque. Le sang à du mal

à venir vers le cœur : il y a un ralentissement de la circulation sanguine (stase veineuse) d’où la
formation d’œdèmes (surtout au niveau des pieds et des chevilles)
Signes :
on observe une augmentation du volume de la région œdémateuse
Peau lisse
Œdème mou et blanc
Indolore
Les oedèmes prennent le godet, c'est-à-dire qu’a la pression des doigts, il garde l’empreinte = signe
du godet
L’œdème s’accompagne toujours d’une augmentation du poids (à surveiller) : régime sans sel et
restriction hydrique
2) Trouble du rythme
Cf vocabulaire : bradychardie / tachycardie / fibrillation ventriculaire / asystolie
3) La dyspnée
Un des signes majeurs traduisant la difficulté qu’éprouve le patient à assurer une bonne
oxygénation des tissus. Cause : la pompe cardiaque est incapable de faire arriver assez le sang au
niveau des capillaires et pulmonaires pour capter une quantité d’oxygène nécessaire au métabolisme
des tissus. Le cœur pompe plus rapidement, on observe alors une tachycardie. Les signes sont :
céphalées, sueurs
4) La fatigue
Mauvaise oxygénation des muscles+ organes qui limitent progressivement les activités physiques
entrainant un fatigue générale
5) La douleur
Dû à l’ischémie de l’organe atteint (cœur). C’est la diminution importante de la vascularisation d’un
organe qui a pour conséquence une hypoxie (diminution en oxygène) et anoxie (plus d’oxygène)
pouvant aller jusqu'à la mort cellulaire (nécrose)
Les artères coronaires apportent l’oxygène au cœur (si problème d’irrigation = infarctus)
Angine de poitrine (angor) : douleur constrictive (sensation d’étouffement, comme dans un
étau, pincement). La douleur cède au repos
Infarctus : douleur constrictive ne cède pas au repos, douleur qui irradie la mâchoire le bras
gauche et/ou l’épaule. Peut s’accompagner de nausées, vomissements.

Les actions des AS et AP
1- Œdèmes
La pesé (cf polycop)
Régime sans sel
o Les repas sont commandés par nous (au jour ou à la semaine)
En fonction de la prescription médicale
Vérifier le plateau lorsqu’il arrive
Proposer des sels de régime ou aromates
Eduquer la personne pour sa sortie (ne pas consommer de plats préparé /
conserve / fruits de mer…)
Hygiène :
o Surélever les pieds de la personne (en collaboration avec l’IDE) pour favoriser la
circulation du sang (car la pompe –cœur- n’est pas assez efficace). Position
horizontale ou les pieds légèrement plus hauts
o Mettre un arceau car peau fragile et tendu
o Assurer une hygiène rigoureuse de la peau
o Restriction hydrique. Attention à bien servir de l’eau fraîche, ne pas tout donner le
matin et déduire l’apport hydrique du café et de la soupe
2- Troubles du rythme
Pulsation (cf polycop)
3- Dyspnée
Prendre les pulsations qui s’accélèrent (tachycardie)
Mesurer la fréquence respiratoire
Evaluer si c’est une dyspnée d’effort ou de repos
Position demi-assise
Si effort (marche, toilette, etc…) on met la personne au repos (assise ou couchée)
Prévenir l’IDE
Evaluer les retentissements de la dyspnée sur les gestes de la vie quotidienne (réévaluation
du son autonomie)
Evaluer les signes accompagnateur (céphalée, sueurs…)
4- Fatigue
Actions personnalisées, adaptées au patient : repos / limiter les visites / endroit calme /
sieste / pénombre / endroit sans bruit / grouper les soins
5- Douleurs
Evaluer la douleur (échelle visuelle….)
Evaluer la localisation de cette douleur
Evaluer le mode d’apparition (angor ou infarctus)
Prévenir l’IDE
Calmer, rassurer (côté psychologique)
Prise de tension
1
/
3
100%