Le nerf pudendal

chapitre
PAGE 01
Le nerf pudendal
Notes personnelles
Introduction
A l'heure actuelle, un prolapsus ou une incontinence est traité différemment par les
spécialistes de chacun des 3 compartiments du périnée (l'urologue, le gynécologue et
le chirurgien spécialisé en colo-proctologie). Chacun d'entre eux s'intéressera parti-
culièrement à ”son compartiment” sans tenir compte des effets secondaires de son
geste sur les 2 autres niveaux.
L'intérêt d'une prise en charge globale du périnée saute aux yeux. Opérer une patiente
incontinente à l'effort en réalisant une colpo-suspension antérieure bien tendue va inévi-
tablement provoquer des problèmes au niveau du périnée postérieur et moyen (allonge-
ment hypertrophique du col, rectocèle, et surtout élytrocèle avec souvent une aggrava-
tion de la dyschésie). De même, traiter un prolapsus sans s'intéresser à une éventuelle
incontinence masquée, parfois très importante, fait courir le risque à la patiente de voir
apparaître dans les suites de son opération un problème urinaire invalidant.
Beaucoup d'autres exemples permettent de démontrer l'intérêt d'une prise en charge
globale du périnée par une personne centralisant les informations. Ce ”périnéo
logue” (1)
devra définir une stratégie idéale pour obtenir le meilleur résultat possible sur le
trouble de statique constaté.
Ainsi, le chirurgien périnéologue veillera à traiter correctement les 3 étages du péri-
née; après l'intervention, la patiente devra uriner normalement sans être incontinen-
te, la continence fécale sera restaurée en améliorant une éventuelle dyschésie et les
rapports sexuels seront harmonieux sans permettre une récidive du prolapsus (2). Pour
atteindre cet objectif, la décompression du nerf pudendal nous paraît être un maillon
essentiel de la prise en charge chirurgicale.
Revue de la littérature et état de
la question
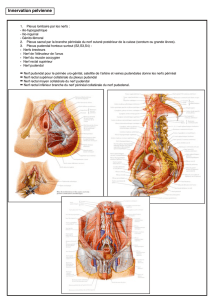
1. Le nerf pudendal
Selon Shafik (3), le nerf pudendal (anciennement appelé nerf honteux) est un nerf
mixte comportant des fibres sensitives et motrices. Il est composé de 3 racines déri-
vées des rameaux sacrés antérieurs S2, S3 (principalement) et S4 du plexus sacré (S1
plus souvent que S5 peuvent fournir une contribution). Les 3 racines forment 2 cordes.
Les racines provenant de S3 et S4 donnent la corde inférieure et la racine S2 la corde
supérieure.
Les 2 cordes fusionnent pour constituer le nerf pudendal un peu au-dessus du
ligament sacro-épineux.
Il passe ensuite entre ce dernier et le ligament sacro-tubéral
(pince inter-ligamentaire) pour pénétrer dans un dédoublement de l'aponévrose du
Traitement de la douleur périnéale et de
l'incontinence par la décompression
chirurgicale du nerf pudendal
par Jacques Beco et Jack Mouchel
JUIN 1998
✖
✖
GEP © La Périnéologie…comprendre un équilibre et le préserver.

chapitre
PAGE 02
Le nerf pudendal
Notes personnelles muscle obturateur interne appelé canal d'Alcock ou canal pudendal. Le plancher et
la partie interne de ce canal sont formés par le processus falciforme du ligament
sacro-tubéral.
Dans ce canal, long de 1,6 à 2,8cm, le nerf pudendal donnera naissance à 3 branches
principales: le nerf dorsal du clitoris, le nerf périnéal et le nerf rectal inférieur. Le
nerf rectal inférieur innerve le sphincter anal et le muscle pubo-rectal. Le nerf péri-
néal assure l'innervation des autres muscles du périnée et probablement, au moins en
partie, du sphincter para-urétral. La plaque des releveurs (levator plate) est innervée
directement par des branches du plexus sacré et par sa face pelvienne. Pour
Juenemann (4), le sphincter para-urétral est également innervé par des fibres issues
directement du plexus sacrés (S2 et surtout S3). L'innervation du sphincter urétral pro-
vient pour 70% de S3 et pour 30% de S2 et S4.
La connaissance de l'anatomie de ce nerf est très utile pour pratiquer de manière effi-
cace une anesthésie périnéale par un bloc au niveau de l'épine sciatique, pour véri-
fier l'intégrité de sa partie sous-spinale en réalisant une mesure de la latence distale
motrice ou pour implanter des stimulateurs destinés à traiter l'incontinence fécale ou
urinaire. Elle est également indispensable pour effectuer une décompression chirurgi-
cale du nerf pudendal .
2. Syndrome du canal pudendal
Le syndrome du canal d'Alcock ou syndrome du canal pudendal, initialement décrit
dans le cadre restreint de la névralgie pudendale (5), devrait être considéré plus glo-
balement comme le propose Shafik (6, 7, 8). Comme le nerf pudendal est un nerf
mixte, les manifestations cliniques seront très variables en fonction de la vitesse
d'apparition de la neuropathie et du contingent neuronal agressé (sensitif ou
moteur): douleur, perception anormale du passage des urines dans l'urètre, hypo ou
dysesthésie vulvo-vaginale, incontinence urinaire ou fécale, prolapsus, dysorgasmie
seront donc associés à des degrés divers (9). Chez l'homme, les scrotalgies et certains
troubles de l'érection pourraient avoir la même origine (10, 11).
La névralgie pudendale doit être reconnue pour éviter à la patiente les affres d'une
symptomatologie inexpliquée, la faisant passer désespérément d'un spécialiste à
l'autre sans solution et avec une étiquette d'hystérique. Initialement décrite en 1915
par Zuelzer, elle a été remarquablement étudiée par Robert, Labat et Amarenco (12,
13, 14). Elle est caractérisée par une douleur périnéale uni ou bilatérale avec irradia-
tion variable vers le périnée antérieur ou postérieur. Elle est à type de brûlure, avec
parfois une impression de ténesme intra-rectal, aggravée en position assise et soula-
gée en position debout; elle disparaît en décubitus prolongé. Elle est d'évolution
chronique, résistante aux thérapeutiques habituelles.
Le canal d'Alcock et la région de l'épine sciatique sont très douloureux au toucher
vaginal ou rectal. Le bloc du nerf pudendal à la lidocaïne, radio ou scanno-guidé, per-
met de faire disparaître la douleur pendant plusieurs heures. Des infiltrations à l'aide
de corticoïdes retards peuvent être utilisées à titre d'essais thérapeutiques (15% de
guérison à 1 an (15) ).
Le diagnostic différentiel des algies périnéales est très complexe et doit être envisa-
gé de manière pluri-disciplinaire pour affirmer l'origine pudendale de la douleur.
JUIN 1998
✖
✖
GEP © La Périnéologie…comprendre un équilibre et le préserver.

chapitre
PAGE 03
Le nerf pudendal
Notes personnelles
La méconnaissance du syndrome du canal pudendal peut également être très néfaste
dans la chirurgie de l'incontinence. Différents travaux ont démontré le rôle de la
dénervation périphérique dans l'incontinence fécale (16, 17) et urinaire (18) ainsi que
dans la genèse du prolapsus (19). De plus, cette dénervation joue un rôle néfaste dans
la chirurgie classique de l'incontinence, qu'elle soit urinaire ou fécale. En effet, la
dénervation sphinctérienne urétrale ou anale grève le pronostic opératoire des colpo-
suspensions antérieures (20) et des sphinctéroplasties anales (21) de manière impor-
tante. Il est donc capital de rechercher tous les éléments suggérant une neuropathie
pudendale avant d'opérer une incontinence anale, urinaire ou même un prolapsus.
2.1 Signes cliniques
En présence de symptômes évocateurs, un examen clinique approfondi permettra de
retrouver certains signes caractéristiques du syndrome du canal pudendal. Une hypo-
esthésie vulvaire, para-anale ou intra-anale, une perturbation des réflexes périnéaux
(bulbo-caverneux, cutanéo-anal), une douleur provoquée à la palpation du canal
pudendal ou une hypotonie du sphincter anal suggèrent l'anomalie neurologique. Un
périnée descendant est fréquemment associé.
2.2 Manométrie
Le bilan urodynamique révèle parfois une insuffisance sphinctérienne urétrale et/ou
une fatigabilité urétrale à l'effort et la manométrie ano-rectale une faiblesse du sphinc-
ter externe de l'anus. Ces mesures de pression ne font cependant que suggérer la neu-
ropathie pudendale.
2.3 Electromyographie (EMG) et potentiels évoqués périnéaux (22)
Le diagnostic définitif de ce syndrome ne peut être obtenu que par électrophysiologie.
A l'EMG de repos, le tracé est appauvri au niveau des 2 sphincters; on observe par-
fois des potentiels de dénervation (fibrillations, potentiels lents de dénervation ou
”bizarre high frequency discharge”). Lors de la contraction, des potentiels polypha-
siques sont visualisés avec une fréquence accrue. L'étude des latences distales
motrices (anales et périnéales) du nerf pudendal, obtenues à l'aide de l'électrode de
Swash, est l'examen de choix. En cas de neuropathie pudendale, elles sont allongées
par rapport aux normes (cf. chapitre du livre consacré à ce sujet).
L'allongement de la latence du réflexe bulbo-caverneux plaide plus en faveur d'une
atteinte proximale que d'une atteinte distale et nécessite la réalisation d'une résonan-
ce magnétique nucléaire de la partie basse de la moelle épinière et des racines. Les
mesures de latence des potentiels évoqués somesthésiques corticaux et des potentiels
évoqués moteurs du périnée (stimulation magnétique du cerveau) sont peu spéci-
fiques d'une atteinte pudendale mais permettent d'exclure une éventuelle lésion
supra-sacrée.
2.4 Etiologies du syndrome du canal pudendal
- La cause la plus connue est une ”neuropathie d'étirement” liée à une dyschésie
(constipation terminale). Dans ces conditions, la patiente réalise des efforts de pous-
sée anormaux pour aller à la selle. Ceux-ci vont provoquer une descente importante
du périnée (périnée descendant). Comme le nerf pudendal est fixé à la paroi de la
JUIN 1998
✖
✖
GEP © La Périnéologie…comprendre un équilibre et le préserver.

chapitre
PAGE 04
Le nerf pudendal
Notes personnelles fosse ischio-rectale par son extrémité proximale et comme une de ses extrémités dis-
tales (le nerf rectal inférieur)
suit les mouvements du sphincter anal, toute descente
anormale du périnée va induire un étirement du nerf sur le bord du canal d'Alcock (23).
Il existe d'ailleurs une corrélation significative entre l'importance de la descente péri-
néale à l'effort (mesurée par périnéométrie) et l'allongement des latences distales
motrices (24, 25). Comme l'amplitude de la contraction volontaire du sphincter exter-
ne de l'anus est inversement proportionnelle à la latence distale motrice (en cas d'an-
neau sphinctérien intact) (26), on peut aisément comprendre la perte de contractilité
de ce muscle liée à l'étirement du nerf pudendal. C'est ainsi que la patiente peut pas-
ser d'un stade de constipation terminale à un stade d'incontinence fécale et ce, d'au-
tant plus que la sensibilité du canal anal peut également être perturbée. De plus, l'éti-
rement du nerf pudendal favorisera l'apparition d'une incontinence urinaire à l'ef-
fort et/ou d'un prolapsus (perturbation de la contractilité des muscles pubo-rectal,
transverses, bulbo et ischio-caverneux et du sphincter urétral).
- Le prolapsus et l'accouchement dystocique peuvent également induire une neuro-
pathie pudendale (18, 27, 28).
- Lors d'une intervention chirurgicale, il peut s'agir d'un problème d'installation de
la patiente (mise en traction du fémur avec contre-appui sur le périnée (29)), d'un
traumatisme direct (spino-fixation (30)) ou d'une conséquence au long cours. Ainsi,
les colpo-suspensions antérieures (18), favorisant très nettement les prolapsus posté-
rieurs et la dyschésie, et la chirurgie du prolapsus menée par voie vaginale (31) (valves
trop larges ou tractions excessives) sont également potentiellement agressives pour le
nerf pudendal.
- Une étiologie traumatique aigüe (chute sur le périnée (32) ou plaie à ce niveau (15),
accroupissement rapide (33)) ou chronique (compression prolongée de la région péri-
néale sur une selle (5, 32)) est parfois retrouvée.
- Enfin, la neuropathie pudendale peut ne constituer qu'un des éléments d'une poly-
neuropathie frappant d'autres territoire (diabète, éthylisme,...); la compression ou l'éti-
rement dans le canal d'Alcock ne faisant qu'aggraver la situation.
3. La décompression du nerf pudendal
Nous préférons éviter d'utiliser le terme ”neurolyse”, plus classique, mais pouvant
prêter à confusion avec une destruction du nerf.
Deux types d'approche peuvent être envisagés: la voie trans-glutéale et la voie trans-
périnéale.
Robert (13, 14), qui s'intéresse principalement à la névralgie pudendale, préfère la
voie trans-glutéale car elle permet une libération plus complète du nerf sous contrô-
le de la vue. Celui-ci peut même être transposé en endo-pelvien après résection de
l'épine sciatique ou section du ligament sacro-épineux et du muscle ischio-coccy-
gien. Il obtient 50% de guérison ou de franche amélioration de la douleur sur 51
patientes; le bénéfice étant rarement immédiat. Sur les 18 patientes ayant subi une
exploration électrophysiologique postopératoire, la latence distale du nerf pudendal a
été améliorée 16 fois. Il constate une seule augmentation de latence chez un patient
JUIN 1998
✖
✖
GEP © La Périnéologie…comprendre un équilibre et le préserver.

chapitre
PAGE 05
Le nerf pudendal
Notes personnelles
franchement amélioré ! Selon Robert, il n'y a pas de corrélation entre l'importance de
l'amélioration de la latence et la clinique.
D'un point de vue pronostique, les résultats sont meilleurs lorsque la latence distale
motrice périnéale est inférieure à 7msec et chez les patientes âgées de moins de 50
ans. Ne sont pas prédictifs, la perturbation ou non du réflexe bulbo-caverneux, l'an-
cienneté de la douleur, son mode d'apparition et son caractère uni ou bilatéral.
Une topographie très étendue de la douleur et un contexte psychiatrique lourd sont
des éléments de mauvais pronostic. Selon Robert, différents niveaux de conflit peu-
vent être retrouvés lors de la décompression chirurgicale du nerf: ligament sacro-
tubéral (67%), ligament sacro-épineux (57%), processus falciforme (53%), aponévro-
se de l'obturateur interne (50%), épine sciatique 16%. Le nerf était laminé au niveau
des zones de conflit dans 80% des cas (14).
Shafik, quant à lui, a abandonné cette approche (8, 34) car il a constaté que la voie
périnéale beaucoup moins délabrante, est amplement suffisante pour donner une lon-
gueur adéquate au nerf pudendal. Selon lui, les résultats électrophysiologiques et
cliniques sont bien corrélés.
Nous avons choisi l'approche périnéale qui s'intègre parfaitement à notre prise en
charge globale du périnée par voie basse.
La technique de Shafik (7)
La patiente est installée en position gynécologique avec les cuisses en hyperflexion.
Réalisée toujours de manière bilatérale, la technique débute par une incision cutanée
para-anale antéro-postérieure permettant d'entrer dans la fosse ischio-rectale. Le nerf
rectal inférieur est repéré avec l'index et suivi jusqu'à l’entrée du canal d'Alcock.
Le toit de ce canal est ouvert jusqu'au ligament sacro-épineux, sous contrôle du
doigt, et en veillant à respecter l'artère pudendale ainsi que les branches périnéale
et clitoridienne du nerf.
Dans l'expérience de Shafik, cette technique a permis de guérir 6 incontinences uri-
naires à l'effort sur 12 (8), 8 incontinences fécales sur 11 (7) et les 7 névralgies péri-
néales qu'il a opérées (6).
Selon lui, les signes cliniques de récupération du nerf sont dans l'ordre: la réappari-
tion de la sensibilité périnéale avec disparition de la douleur si elle était présente, la
disparition de l'incontinence urinaire à l'effort et, enfin, la disparition de l'inconti-
nence fécale (ordre inverse de l'apparition des symptômes dans une atteinte progres-
sive). La guérison pouvant apparaître entre 3 mois et 1 an après l'opération.
La vitesse et le degré d'amélioration dépendent probablement du type d'atteinte du
nerf (démyélinisation ou destruction de l'axone) et de la durée de la neuropathie.
Dans la littérature, nous n'avons pas retrouvé de publication traitant des résultats de
cette technique dans les mains d'autres chirurgiens.
JUIN 1998
✖
✖
GEP © La Périnéologie…comprendre un équilibre et le préserver.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%