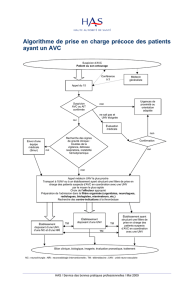
Examen et traitement de l`AVC en phase aiguë par

1
Dr S. Richard, Dr A Brunner, Pr S. Bracard, JL. Fuchs, A. Vezain, C. Badinier, S. Langard,
Dr B. Maire, Dr S. Albizatti, Pr X Ducrocq.
88 – CH SAINT-DIE

2
LISTE DES ABREVIATIONS
3D tof : 3D time of flight
AIT : Accident Ischémique Transitoire
ATU : forfait accueil et traitement des urgences
AVC : Accident Vasculaire Cérébral
CH : Centre Hospitalier
CHU : Centre Hospitalier Universitaire
CPK : Créatine PhosphoKinase
CUESIM : Centre Universitaire d’Enseignement médical par SIMulation
DIU : Diplôme Inter Universitaire
DU : Diplôme Universitaire
FLAIR : Fluid Attenuated Inversion Recovery
IAO : Infirmier(e) d’Accueil et d’Orientation
IDE : Infirmier(e) Diplômé(e) d’Etat
INR : International Normalized Ratio
IRM : Imagerie par Résonance Magnétique
IV : IntraVeineux
IVD : IntraVeineux Direct
IVSE : IntraVeineux à la Seringue Electrique
OACR : Oblitération de l’Artère Centrale de la Rétine
PCR : Protéine C Réactive
PH : Praticien Hospitalier
NFp : Numération Formule sanguine et Plaquettaire
NIHSS : National Institute Health Score Scale
Rt-PA : Recombinant Tissue Plasminogen Activator
SAMU : Service d’Aide Médicale Urgente
SAU : Service d’Accueil des Urgences
T2* : T2*-weighted gradient-recalled echo imaging
TA : Tension Artérielle
TAD : Tension Artérielle Diastolique
TAS : Tension Artérielle Systolique
TCA : Temps de Céphaline Activée
TDMc : Scanner cérébral
TQ : Temps de Quick
UNV : Unité NeuroVasculaire
USC : Unité de Surveillance Continue
USIC : Unité de Soins Intensifs Cardiologiques
La signification des abréviations les plus fréquemment utilisées dans le langage médical
(IRMc, TA…) n’est pas répétée dans le texte.

3
TABLE DES MATIERES
INTRODUCTION __________________________________________________________ 4
CONTEXTE ______________________________________________________________ 5
ORIENTATION DU PATIENT ET ALERTE DES PROFESSIONNELS ____________ 6
Par le Centre 15 _______________________________________________________________ 6
Patient amené directement sur le CH et AVC « intra muros » _________________________ 7
ACCUEIL ET CONDITIONNEMENT DU PATIENT____________________________ 9
EXAMEN DU PATIENT PAR VIDEOCONFERENCE _________________________ 11
IMAGERIE CEREBRALE _________________________________________________ 12
DECISION DE TRAITEMENT _____________________________________________ 13
TRAITEMENT ___________________________________________________________ 14
TRANSFERT DU PATIENT ________________________________________________ 15
CONDITIONS DE RETOUR DU PATIENT DE L’UNV SUR LE CH DE SAINT-DIE 16
EVALUATION DES PRATIQUES PROFESSIONNELLES _____________________ 17
ANNEXES _______________________________________________________________ 18
Annexe 1 ___________________________________________________________________________ 18
Annexe 2 ___________________________________________________________________________ 19
Annexe 3 ___________________________________________________________________________ 20
Annexe 4 ___________________________________________________________________________ 21
Annexe 5 ___________________________________________________________________________ 22
Annexe 6 ___________________________________________________________________________ 24
Annexe 7 ___________________________________________________________________________ 25
Annexe 8 ___________________________________________________________________________ 25
Annexe 9 ___________________________________________________________________________ 26
Annexe 10 __________________________________________________________________________ 27
Annexe 11 __________________________________________________________________________ 28
Annexe 13 __________________________________________________________________________ 29
GLOSSAIRE _____________________________________________________________ 34

4
I. INTRODUCTION
Ce document devra permettre d’ordonner la prise en charge des patients victimes d’accident
vasculaire cérébraux (AVC) ischémiques en phase aïgue, par télé expertise, pour lesquels
l’administration de rt-PA (ou fibrinolyse intraveineuse) doit être discutée entre :
- le centre hospitalier (CH) de Saint-dié et,
- l’unité neurovasculaire (UNV) de recours du centre hospitalo-universitaire
(CHU) de Nancy.
L’utilisation de la télé expertise pour l’administration du traitement par rt-PA à la phase aiguë
de l’AVC ischémique au CH de Saint-Dié non muni d’UNV a pour but :
- d’instaurer plus rapidement le traitement, en évitant un transport primaire plus long
vers les UNV les plus proches que vers le CH concerné, soit diminuer le délai entre la
survenue des symptômes et l’injection de rt-PA,
- donc d’augmenter les bénéfices du traitement,
- de diminuer les complications hémorragiques cérébrales dues au traitement,
- d’augmenter l’accessibilité des patients au traitement pour lequel la fenêtre
thérapeutique est étroite (moins de 4 heures et 30 minutes après la survenue des
symptômes),
- en conservant un avis auprès d’un neurologue et d’un neuroradiologue expérimentés
dans le diagnostic et le traitement de l’AVC en phase aiguë.
L’utilisation de ce protocole est réservée exclusivement à l’évaluation et au traitement
par rt-PA du patient à la phase aiguë de l’AVC. Il ne doit en aucun cas être utilisé pour
la prise en charge d’autres urgences ou pour recueillir d’autres avis neurologiques.

5
II. CONTEXTE
Le CH de Saint-Dié se trouve à environ une heure de route de l’UNV du CHU de Nancy, qui
reste plus proche que l’UNV territoriale 88 du CH d’Epinal. Un patient victime d’un AVC
dans le bassin de population dépendant de ce centre doit donc subir un temps de transfert
important et délétère en vue d’un traitement par rt-PA.
Le CH de Saint-Dié comporte :
- une structure d’urgence avec des praticiens hospitaliers (PH) formés avec le personnel
paramédical au conditionnement et au traitement par rt-PA du patient victime d’un
AVC ischémique (annexe 1),
- une unité de surveillance continue (USC),
- un accès 24h/24 à l’imagerie cérébrale avec IRM, non accessible à temps plein car les
manipulateurs ne sont pas tous formés, et scanner cérébral et angio scanner, accessible
à temps plein. Le CH de Saint-Dié s’engage à terme à assurer la réalisation de l’IRMc
à plein temps.
- une liaison de télémédecine avec l’UNV du CHU de Nancy dédiée à cette pathologie
(système ODYS) avec formation à son utilisation des médecins urgentistes et des
manipulateurs radio.
L’UNV de recours du CHU de Nancy comporte :
- la présence d’un Neurologue 24h/24,
- une astreinte thérapeutique neurovasculaire assurée par 4 PH et 1 ACC neurologues
spécialisés dans le traitement des pathologies neurovasculaires,
- la proximité d’un service de Neuroradiologie Diagnostique et Thérapeutique avec
astreinte thérapeutique neurovasculaire,
- la proximité d’un service de Neurochirurgie avec service de Réanimation.
Actuellement toute décision de traitement par thrombolyse intra veineuse sur le CH de
Saint-Dié devra être faite de concert avec les médecins experts (neurologue et
neuroradiologue) de l’UNV de recours du CHU de Nancy, avec l’utilisation de la
vidéoconférence pour l’examen clinique, la réalisation du National Institute Health Score
Scale (NIHSS), et avec le transfert des images radiologiques.
.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
1
/
36
100%