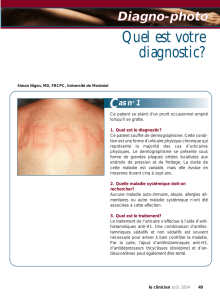
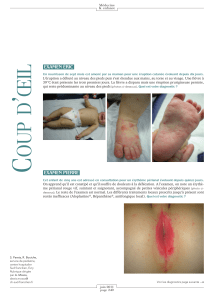
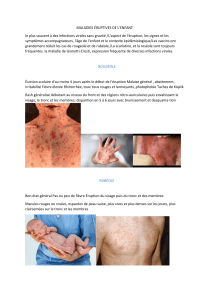
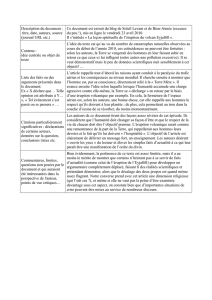
conduite a tenir devant un erytheme noueux

Médecine du Maghreb 1999 n°76
par rap p o rt aux téguments voisins auxquels elles sont
e n châssées, arrondies ou ova l a i r es, ayant une taille
m oyenne de deux centimètres, mal limitées, fe rmes
voire dures, peu mobiles par rapport aux plans profonds,
inflammatoires.
• To p ographie : sch é m a tiquement, leur répartition est
b i l at é r ale et symétri q u e. Elles intéressent les faces
antéro-internes des jambes, et respectent les cuisses et le
dos de pied. L’atteinte des membres supérieurs, du visa-
ge et du cou est rare.
• E volution : elle se fait par poussées successives, réali-
sant un aspect polymorphe avec des lésions d’âges dif-
f é rents, chaque nouure passant par les couleurs de la
biligénie avant de dispara î t re sans laisser de traces (ni
cicatrice, ni atrophie ...) en 10 à 20 jours. La durée totale
de l’éruption varie de 3 à 10 semaines.
B. Signes associés à l’éruption
On peut observer une fi è v r e d’intensité va ri abl e , des
a rt h ra l gies, des adénopathies péri p h é riques et parfois une
atteinte oculaire à type d’iritis, d’uvéite, de conjonctiv i t e,
ou d’épiscl é ri t e, la présence de signes digestifs qui fe ra
rechercher une colite inflammatoire.
C. Le syndrome inflammatoire biologique
La vitesse de sédimentation est accélérée, souvent supé-
ri e u re à 80 millimètres à la pre m i è re heure. On peut vo i r
une hy p e r- l e u c o cytose à poly nu cl é a i res neutrophiles, une
é l é vation du fi b ri n ogène et des alpha2 globulines et une
anémie infl a m m at o i re. Le reste des pert u r b ations biologi -
ques permettra d’orienter la recherche étiologique.
D. Histologie
Elle réalise l’aspect d’une hypodermite aiguë septale avec
respect de l’épiderme, inflammation périvasculaire discrète
du derme superficiel, inflammation aiguë en foyers à pré-
dominance périvasculaire du derme profond et surtout des
s e pta interl o bu l a i r es du tissu adipeux hy p o d e rm i q u e.
L’atteinte veinulaire est modérée, limitée à une turgescence
CONDUITE A TENIR DEVANT
UN ERYTHEME NOUEUX
FILALI-ANSARY N., TAZI-MEZALEK Z. MOHATTANE A.
Clinique Médicale ”A” - Hôpital AVICENNE - RABAT
L’érythème noueux est une éruption dermo-hypodermique
aiguë non spécifique. Elle est caractérisée par un aspect et
une évolution qui lui sont propres. L’intérêt de ce syndro-
me est qu’il peut être en rapport avec de nombreuses cau-
ses, obl i geant le clinicien à en re ch e rcher l’étiologie afi n
de proposer un traitement adéquat.
Sur le plan épidémiologique, les femmes sont plus souvent
atteintes que les hommes avec un sex-ratio de 3 à 7 fem-
mes pour 1 homme. C’est une manifestation du sujet jeu-
ne, l’âge de survenue étant le plus souvent entre 20 et 40
ans. Il existe un facteur saisonnier, car l’érythème noueux
survient plus souvent en hiver.
La phy s i o p at h o l ogie est actuellement inconnu e. Il ex i s t e
un terrain prédisposant, attesté par l’existence de fo rm e s
familiales (6 % des cas) et la grande fréquence de l’HLA
B8 (50 %). Le mécanisme invoqué est celui d’une
hypersensibilité d’origine infectieuse, médicamenteuse ou
au cours d’une maladie inflammatoire.
DIAGNOSTIC POSITIF
L’ é rythème noueux est souvent facile à re c o n n a î t re cl i n i -
quement dans sa forme typique.
1 - Forme typique
Elle associe des signes généraux dominés par la fièvre, les
arthralgies, un syndrome inflammatoire biologique et une
éruption dont on distingue trois phases. La phase pré-érup-
t ive comporte la fi è v re et les art h ra l gies sans manife s t a -
tions cutanées, posant ainsi des pro blèmes diag n o s t i q u e s .
Puis les lésions derm at o l ogiques ap p a r aissent : c’est la
phase éruptive, suivie en quelques jours à quelques semai-
nes par la phase résolutive avec disparition complète des
lésions.
A. L’éruption
Il s’agit de nouures qui présentent les caractères suivants :
• Morphologie : ce sont des nodosités palpables en relief

Médecine du Maghreb 1999 n°76
endothéliale sans nécrose ni thro m b o s e . Il n’y a pas
d’adiponécrose, par opposition aux panniculites.
2 - Formes cliniques
Elles sont très nombreuses et peuvent concerner tous les
aspects cliniques de l’EN.
Discrète : les nouures sont peu nombreuses, les signes
généraux atténués ou absents.
I n fl a m m at o i re : avec confluence des lésions et ex t e n s i o n
concentrique.
Prolongée : extension en périphérie, guérison au centre.
A rechutes : où les poussées se succèdent à quelques jours
d’intervalle.
R é c i d ivante : surve nue d’une éruption plusieurs mois ou
plusieurs années après l’épisode final.
DIAGNOSTIC DIFFERENTIEL
La présentation derm at o l o gique de plusieurs affe c t i o n s
peut prêter à confusion avec un érythème noueux. C’est là
l’intérêt de la biopsie cutanée profonde. L’histologie n’est
pas spécifique de l’étiologie de l’érythème noueux, mais
elle permet souvent d’éliminer les autres causes d’hypoder-
mite subaiguë ou chronique.
Ainsi, les pro blèmes diagnostiques rencontrés sont les
suivants :
Au stade de début
Réaction à une piqûre d’insecte.
E rysipèle : s u rtout dans les fo rmes dégradées après plu-
sieurs poussées.
Les phlébites superficielles : elles siègent sur les tra j e t s
veineux, tels les faces latérales des jambes. Elles sont dures
et irr é g u l i è res, ont une évolution fi b re u s e, et ap p a ra i s s e n t
dans un contexte d’insuffisance veineuse chronique.
Les phlébites nodulaires : elles se voient surtout au cours
de la maladie de Behcet. Elles siègent sur les trajets ve i -
neux, et n’ont pas une évolution contusiforme. L’histologie
m o n t re la prédominance d’une va s c u l a rite avec at t e i n t e
veineuse.
A un stade évolué
En dehors des hématomes provoqués, le problème diagnos-
tique se pose avec les autres hypodermites :
L’ é rythème induré de Bazin : il atteint le sujet de sexe
féminin ayant des antécédents de tuberculose. Il se localise
à la partie inférieure de la face postérieure des jambes sous
fo rme de placards violacés. La peau est fro i d e . Au plan
histologique, il s’agit d’un infiltrat inflammatoire banal ou
tuberculoïde entourant une veine thrombosée.
Les nodules sous-cutanés des va s c u l a ri t e s telles la
périartérite noueuse. Ils siègent sur les trajets artériels des
m e m b r es. Ils sont d’âges diff é r ents et ont tendance à
l’ulcération et à la nécrose.
Les nodules des embolies des cristaux de cholestérol : se
voient essentiellement au cours de la maladie at h é ro m a -
t e u s e , lors de l’utilisation des anticoagulants ou d’une
m o b i l i s ation iat r ogène des plaques. Ils s’associent à un
livédo, un purpura ou une gangrène distale d’un orteil.
Les sarcoïdes hypodermiques : ce sont des nodules froids
sous-cutanés réalisant un aspect en peau d’orange.
La cy t o s t é at o n é c rose cutanée nodulaire : il s’agit de
nodules sous-cutanés inflammatoires, associés parfois à des
douleurs osseuses ou même des arthrites évoluant dans un
c o n t exte d’altération de l’état général. Une pancréat i t e
chronique y est souvent associée.
La panniculite aiguë fébrile récidivante de Web e r -
Christian : elle se manifeste par des nodules inflammatoi-
res chez la femme d’âge moyen au niveau des zones riches
en tissu adipeux (cuisses, bras, région fessière, abdomen),
a c c o m p agnés de fi è v re et d’art h ra l gies. Ces nodules peu-
vent se fistuliser et laissent souvent place à une at ro p h i e
cupuliforme.
La lipogra nu l o m atose de Rothman-Makaï : elle at t e i n t
l ’ e n fant avec prédilection. Elle ne s’accompagne pas de
fi è v r e et ne laisse aucune cicat rice par opposition au
Web e r- C h ristian dont elle réalise un aspect similaire. Son
étiologie est inconnue.
Les panniculites des maladies systémiques : elles sont
o b s e rvées au cours du lupus éry t h é m ateux systémique, la
polyarthrite rhumatoïde, la sclérodermie et la dermatopoly-
myosite. Localisées le plus souvent sur les extrémités, les
lésions sont inflammatoires et peuvent évoluer vers l’ulcé-
ration en laissant une cicatrice atrophique.
Les panniculites physiques : on distingue celles qui sont
dues au froid, celles qui sont dues à l’injection de produits
huileux dans un but thérapeutique ou esthétique, ou encore
celles qui surviennent à la suite de tra u m atisme chez les
sujets obèses.
Les panniculites infectieuses : elles sont ra res et ont été
décrites au cours d’infections à Pseudomonas, à Staphylo-
coque doré, de la tuberculose ou d’infections fo n gi q u e s
systémiques.
FILALI-ANSARY N., TAZI-MEZALEK Z. MOHATTANE A.
26

Médecine du Maghreb 1999 n°76
DIAGNOSTIC ETIOLOGIQUE
Dans 25 % des cas, aucune étiologie n’est retrouvée.
L’infection streptococcique : +++
Elle est retrouvée 1 fois sur 5. Ni la clinique ni la biologie
n’en sont spécifiques. Pour la re t e n i r, on se base sur des
a r guments cliniques : cara c t è r e très infl a m m at o i re ou
c o n fluent des lésions, re chutes ou récidives rythmées par
les épisodes d’infections ORL ; et sur des arguments biolo-
giques : isolement du streptocoque bêta-hémolytique du
groupe A dans la go rge (il existe cependant des port e u rs
sains) et présence d’anticorps anti-streptococciques.
La tuberculose
C’est la pre m i è r e cause à évoquer dans notre contex t e .
L’érythème noueux fait classiquement partie du tableau de
p ri m o - i n fection. La présence d’autres signes aide au dia-
gnostic comme la fièvre, les sueurs nocturnes, l’altération
de l’état général, la notion de contage, le virage récent des
tests tuberculiniques, la présence d’un ch a n c re d’inocula-
tion avec adénopathie médiastinale à la ra d i o grap h i e
p u l m o n a i re et la kérat o - c o n j o n c t ivite phly c t é nu l a i r e. On
peut également re t ro u ver une tuberculose pulmonaire ou
extra-pulmonaire évolutive.
La sarcoïdose
L’érythème noueux en est un mode de révélation fréquent,
et est re t rouvé en particulier au cours du syndrome de
LOFGREN qui y associe une anergie tuberc u l i n i q u e, des
a d é n o p athies médiastinales et des art h ra l gies. La ra d i o -
graphie pulmonaire, complétée par une tomodensitométrie
et le lavage bro n ch o - a l v é o l a i re avec comptage des ly m -
p h o cytes sont indiqués. Le diagnostic de certitude re s t e
cependant histologique lorsqu’on retrouve sur une biopsie
bronchique ou des glandes salivaires accessoires un granu-
lome épithélio-giganto-cellulaire sans nécrose caséeuse.
Les yersinioses
L o rs de cette infection, des manife s t a tions dige s t ive s
précèdent l’éruption sous fo rme d’une diarrhée avec dou-
l e u rs abdominales avec même parfois un tableau pseudo-
chirurgical. La coproculture n’est que rarement positive. Le
diagnostic est sérologique, et repose sur l’augmentation du
taux d’anticorps spécifiques à 15 jours d’intervalle. Il s’agit
de Ye r sinia enterocolitica pour l’adulte, et de Ye rs i - n i a
pseudotuberculosis chez l’enfant.
La lèpre
Elle réalise un EN dans la forme lépromateuse multibacil-
laire. Il ne s’agit pas à proprement dire d’une hypodermite,
mais d’une vascularite à complexes immuns provoquée par
une infection, un stress ou des modifi c ations thérap e u t i -
ques. Il peut s’y associer des œdèmes, une névrite aiguë,
une iridocyclite, une polyarthrite ou encore une glomérulo-
néphrite.
Autres maladies infectieuses
Chlamydiae, mycoplasme, rickettsie, brucella, histoplasma,
MNI, hépatite B, rougeole, grippe, paludisme, toxoplasmo-
se, trypanosomiase.
Les colites inflammatoires
L’EN est une lésion classique de la maladie de Crohn et de
la recto-colite hémorragique. Il précède rarement les mani-
festations digestives.
Autres maladies systémiques
Maladie de Behcet, polyarthrite rhumatoïde, lupus érythé-
m a teux disséminé, maladie de Ta k a yasu, maladie de
H o rton. Le contexte clinique permet souvent de poser le
diagnostic.
Causes médicamenteuses et toxiques
C y clines, tri m é t h o p ri m e, phénacétine, salicylés, py ra zo l é s ,
amiodarone, sels d’or, D-pénicillamine, contraceptifs oraux,
i o d u res, bro mu res. L’ i m p u t abilité est cependant difficile à
prouver le plus souvent.
Les affections malignes exceptionnellement
Maladie de HODGKIN, Lymphome malin non Hodgki-
nien, leucémie aiguë my é l o ï d e , leucémie ly m p h o ï d e
chronique, ou encore carcinome rénal.
CONDUITE PRATIQUE
En l’absence d’ori e n t ation cl i n i q u e, un premier bilan à la
recherche des causes les plus fréquentes doit être entrepris.
Il doit comporter une radiographie pulmonaire de face, une
IDR à la tuberc u l i n e, une nu m é rat i o n - fo rmule sanguine,
une vitesse de sédimentation, le dosage des ASLO ave c
étude du prélèvement de go rge et une séro l ogie des Ye r-
sinia.
En cas de récidive, il faut refaire le bilan initial avec ortho-
pontomogramme et incidence de BLONDEAU à la recher-
CONDUITE A TENIR… 27

Médecine du Maghreb 1999 n°76
28 FILALI-ANSARY N., TAZI-MEZALEK Z. MOHATTANE A.
che d’un gîte streptococcique méconnu, une sérologie des
chlamydiae et des mycoplasmes. Il faut également recher-
cher une cause médicamenteuse ou une cause rare par une
surveillance radio-clinique étalée dans le temps.
Le traitement doit être étiologique avant tout.
En attendant, un traitement symptomatique peut être mis en
œuvre : le repos en décubitus et la contention veineuse sont
recommandés. On peut avoir recours aux anti-inflammatoi-
res après avoir éliminé un éry s i p è l e, à la colchicine ou à
l’iodure de potassium.
CONCLUSION
L’érythème noueux est une affection de diagnostic clinique.
Ses étiologies sont nombreuses, dominées par la tuberc u -
lose et l’infection strep t o c o c c i q u e . Il faut cep e n d a n t
s’acharner à retrouver l’étiologie dans les cas récidivants au
cas par cas, afin de proposer un traitement adéquat.
BIBLIOGRAPHIE
1 - MAZUY A.
Erythème noueux in : Diagnostics difficiles en Médecine Interne.
P : 49-59. Ed. MALOINE, 1990, PARIS.
2 - DOUTRE M. S.
Erythème noueux.
Revue du praticien. 1996, 46, 517-519.
3 - GROSSHANS E.
Hypodermites et panniculites in : Traité de Médecine Interne. P : 737-739.
ED. Médecine-Sciences / FLAMMARION, 1996, PARIS.
4 - DEGOS R.
Les infiltrats hypodermiques.
P : 572-582. FLAMMARION, 1981, PARIS.
1
/
4
100%