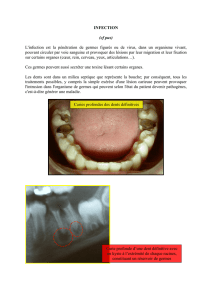
infection est dite associée aux soins

L’INFECTION NOSOCOMIALE
FORMATION ELEVES AIDES
SOIGNANTES
Melle Van de casteele
IDE Hygiéniste

définition :
Une infection nosocomiale est une infection
contractée dans un établissement de soins. Si
l'infection apparaît très tôt, moins de 48h
après l'admission, on en déduit généralement
que l'infection était en incubation au moment
de l'admission, et qu'elle n'a
vraisemblablement pas pu être contractée
dans l'établissement de soins. L'infection n'est
alors pas considérée comme nosocomiale.

A l’inverse, une infection qui se révèle après
la sortie de l’établissement de soins peut très
bien être nosocomiale. On considère que
toute infection du site opératoire qui se révèle
dans les 30 jours suivant une intervention
chirurgicale est a priori nosocomiale, c’est à
dire sauf démonstration du contraire. Ce délai
est porté à un an pour les infections
survenant en cas de mise en place de
matériel prothétique (prothèse articulaire,
matériel métallique de fixation ou de suture).

Infections associées aux soins
Une infection est dite associée aux soins
(IAS) si elle survient au cours ou au décours
d’une prise en charge (diagnostique,
thérapeutique, palliative, préventive ou
éducative) d’un patient et si elle n’était ni
présente ni en incubation au début de la prise
en charge.

les infections associées aux soins sont les
infections cliniquement significatives :
associées à l’acte de soins, acquises dans un
établissement de santé ou dehors à l’occasion d’un
geste de soins à finalité diagnostique,
thérapeutique, de dépistage ou de prévention
associées à l’environnement de soins, c’est-à-dire
acquises par des résidents, soignants ou visiteurs
contaminés dans des structures où sont délivrés
des soins (par ex. : légionellose, grippe, bactéries
multirésistantes,aspergillose …)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
1
/
27
100%