Steinert 23-01-11 - Centre de référence neuromusculaire Rhône

Dystrophie myotonique de Steinert
Elle est aussi appelée Dystrophie Myotonique de type 1 (DM1)
Quelle est la fréquence de la maladie ?
Même s’il s’agit de la plus fréquente des myopathies de l’adulte, elle est rare, touchant
indifféremment les hommes et les femmes avec environ 1 personne atteinte sur 8 000
individus.
Quelle est son origine ? Quel est son mode de transmission ?
Il s’agit d’une maladie génétique liée une anomalie sur le gène DMPK. Sur ce gène, une petite
région d’ADN répétée moins de 40 fois chez un sujet bien portant, se répète de façon
anormale chez les patients atteints, plus de 50 à 2000 fois. Ce nombre de répétitions est
responsable de la sévérité de la maladie et augmente souvent d’une génération à l’autre ce qui
explique que les enfants peuvent être plus sévèrement et plus précocement atteints que leurs
parents. Le risque de transmission par la mère ou par le père de cette maladie qu’on dit
« autosomique dominante » est de 1 sur 2 à chaque grossesse
Quels sont les symptômes ? Quelle est son évolution ?
La particularité de la DM1 ou maladie de Steinert est de pouvoir atteindre plusieurs organes et
d’être très variable d’une personne à l’autre.
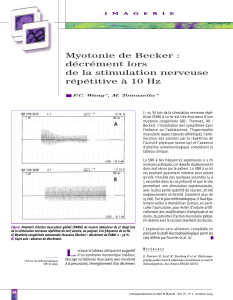
L’atteinte musculaire se manifeste par une myotonie et une faiblesse. La myotonie est une
lenteur au relâchement musculaire qui se traduit par une sensation de raideur, non
douloureuse, souvent dans les mains. La faiblesse débute souvent par des difficultés à
soulever la tête et par un pied tombant. Le visage peut être peu mobile avec une bouche
ouverte et parfois des difficultés à articuler et à avaler. Des fausses-routes sont ainsi
possibles. La faiblesse s’étend plus tardivement aux autres muscles. Les muscles respiratoires
peuvent être atteints et donner un essoufflement et des troubles du sommeil avec une
mauvaise oxygénation la nuit et des apnées, expliquant souvent des maux de tête et une
somnolence durant la journée. L’atteinte cardiaque fait la gravité de la maladie car elle peut
survenir chez des malades qui ont très peu de symptômes musculaires. Des troubles de la
conduction électrique peuvent donner des syncopes et parfois des morts subites que
l’électrocardiogramme et le holter rythmique (enregistrement du rythme cardiaque de 24h)
peuvent dépister. L'atteinte du muscle cardiaque ( myocardiopathie) dépistée par l'échographie
est plus rare.
La cataracte (opacification du cristallin) touche les deux yeux et apparaît plus tôt que dans la
population générale. La calvitie est fréquente chez l’homme. Des troubles hormonaux sont
également possibles : atteinte de la thyroïde, diabète, diminution de la fertilité. Il peut enfin
exister des troubles du transit (diarrhée, constipation) et des troubles de l’humeur (dépression).
Les femmes porteuses de la maladie ont plus fréquemment.que les autres des complications
obstétricales du fait de l’atteinte de l’utérus. La grossesse peut faire apparaître ou aggraver la
myotonie ou une faiblesse des jambes. Ces grossesses sont donc à considérer comme des
grossesses à risque et doivent être surveillées comme telles dans des structures spécialisées,
si possible avec une prise en charge pluridisciplinaire de la mère et du bébé à l’accouchement.
Il existe des formes congénitales de l’affection, qui apparaissent de manière préférentielle en
cas de transmission maternelle (mais pas exclusivement) et qui peuvent être responsables de
malformations (pied bot, hydrocéphalie) ou de complications lors de la grossesse (hydramnios,
diminution des mouvements fœtaux) pouvant aller jusqu’à la mort du bébé. Un bébé peut aussi

naître avec une détresse respiratoire et une atteinte musculaire (enfant « mou ») alors que sa
mère ou son père ne se savait pas porteur (il y a des porteurs qui n'ont pas de symptômes).
Lorsque la maladie débute très tôt dans l’enfance, elle est souvent responsable de difficultés
d’apprentissage ou d’un retard psychomoteur dans les formes congénitales.
Comment confirme-t-on le diagnostic ?
La biopsie musculaire est inutile au diagnostic de dystrophie myotonique de Steinert. Un
électromyogramme peut identifier la myotonie lorsqu’elle est suspectée, mais cet examen peut
être normal chez certains porteurs asymptomatiques. Le meilleur examen est une simple prise
de sang, après consentement écrit du patient, qui permet de faire l’analyse génétique
confirmant la maladie. Cette prise de sang est également réalisable chez les personnes
asymptomatiques de la famille, âgées de plus de 12 ans après une consultation avec un
généticien, une rencontre avec un psychologue et un délai de réflexion. En effet, si le
diagnostic est confirmé, une complication cardiaque pourra être dépistée à temps et un
diagnostic anténatal pourra être proposé aux couples désireux d’avoir des enfants. L'analyse
génétique est le seul moyen de diagnostiquer les personnes asymptomatiques : le conseil
génétique doit être proposé à toute la famille. C'est également le seul moyen de diagnostic
prénatal fiable. Enfin le diagnostic prénatal par l'analyse génétique permet de faire un
pronostic et de diagnostiquer les formes sévères (formes congénitales), sources de handicap
moteur et intellectuel.
Quelle surveillance et quelle prise en charge thérapeutique ?
Il s’agit d’une surveillance et d’une prise en charge si possible multidisciplinaire, qui peut
paraître lourde pour les malades mais est souvent indispensable.
Sur le plan musculaire, le suivi par le neurologue et le médecin de rééducation permet de
réaliser un bilan fonctionnel des capacités motrices et de proposer des mesures visant à
améliorer le quotidien et notamment la douleur lorsqu’elle est présente. Des séances de
kinésithérapie sont souvent proposées. Un traitement médicamenteux de la myotonie est
parfois envisagé.
La surveillance cardiologique régulière (une fois/an) est indispensable. Elle doit comprendre un
électrocardiogramme, un holter rythmique et une échocardiographie. Si des troubles sont
dépistés, le cardiologue peut être amené à poser un stimulateur cardiaque (pace-maker).Elle
peut être proposée chez des enfants dès l’âge de 12 ans, lorsque la recherche génétique n’a
pas été effectuée et que l’on ne sait pas si cet enfant est atteint ou non.
Une consultation en pneumologie doit être programmée régulièrement. Le pneumologue
décide de la fréquence de réalisation des examens qui consistent souvent en des explorations
fonctionnelles respiratoires et un enregistrement de nuit du taux d’oxygène dans le sang. Les
atteintes sévères sont souvent traitées par une ventilation non invasive (par masque) nocturne.
Le suivi ophtalmologique dépiste une cataracte qui pourra le cas échéant être opérée.
Un bilan sanguin régulier peut mettre en évidence les anomalies endocriniennes pouvant
justifier un régime ou un traitement. En cas de troubles de déglutition, un bilan orthophoniste
est nécessaire. Le bilan neuropsychologique recherche les troubles de l’apprentissage chez
l’enfant. Un accompagnement psychologique et social peut enfin être proposé en cas de
besoin.
Texte rédigé par le Centre Maladies Neuromusculaires Rares Rhône-Alpes.
Version du 23/01/2011.
1
/
2
100%