CHAPITRE IV

1
CHAPITRE B
L
L’
’a
ap
pp
pa
ar
re
ei
il
lr
re
ep
pr
ro
od
du
uc
ct
te
eu
ur
rd
de
el
la
af
fe
em
mm
me
e

2
Nous avons vu que le fonctionnement de l’appareil reproducteur de l’homme dépend de
régulations hormonales avec trois niveaux de contrôle. Trouve-t-on dans le fonctionnement
de l’appareil génital de la femme des mécanismes hormonaux comparables ?
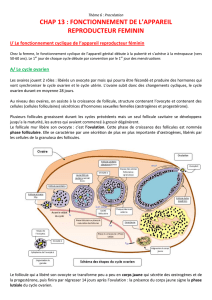
1. Anatomie du système génital de la femme. (Documents 13, 14 et 15)
Les organes génitaux féminins comprennent :
*les deux gonades femelles ou ovaires.
*des conduits génitaux :
-deux pavillons ciliés ;
-deux trompes de Fallope ou oviductes.
*l'organe copulateur (= organe d'accouplement) appelé vagin.
*l'organe de la gestation appelé utérus.
a - Les ovaires.
Les ovaires sont situés de part et d'autre de l'utérus.
L'ovaire présente deux régions :
-la zone corticale ou cortex ; il s'agit de la zone fertile contenant les follicules.
-la zone médullaire ou médulla faîte de vaisseaux sanguins et de l’albuginée. Chaque ovaire est
maintenu en place par plusieurs ligaments qui se fixent à l'utérus et à la paroi du bassin.
b - Les voies génitales, l'organe de la gestation et l'organe copulateur.
* L’oviducte ou trompe de Fallope est un long conduit dont l'extrémité libre se termine par un
large pavillon situé au voisinage de l'ovaire. Sa lumière, étroite et plissée, est tapissée de cellules ciliées.
L'ampoule correspond à la zone de la trompe dans laquelle a lieu la fécondation.
* L' utérus est un organe creux.Il reçoit dans sa partie supérieure renflée les deux oviductes et
possède dans sa partie inférieure un canal : le col de l’utérus qui assure la communication avec le
vagin. La paroi de l'utérus est constituée dune épaisse tunique de muscles lisses : le myomètre
et d’une muqueuse richement vascularisée : l’endomètre.
*Le vagin est un conduit tapissé d'une muqueuse fine, plissée, dépourvue de glandes.
*La vulve désigne l'ensemble des organes génitaux externes. Elle est constituée de replis
charnus : les petites et grandes lèvres à la jonction desquelles se trouve le clitoris (tissu érectile). Dans la
région centrale de la vulve s'ouvrent, vers l'avant, l'urètre et, vers l'arrière; le vagin.
2. Physiologie du système génital de la femme.
a. Ovogenèse (Document 17).
g) Particularité de l’ovogenèse.
L’ovogenèse est longue et discontinue. Elle se déroule en partie dans l’ovaire (région corticale) mais se
poursuit à l’extérieur de cette glande. Elle est étroitement associée à des cellules diploïdes (2n) qui
réalisent autour du futur gamète une structure de plus en plus complexe : le follicule. Cette ovogenèse
commence au cours du développement fœtal.
Mais les particularités portent aussi sur le déroulement de la méiose qui marque la phase de maturation
ðNature des cellules obtenues.
Chez le fœtus de sexe féminin, les ovogonies (2n), cellules germinales diploïdes des ovaires (qui
correspondent aux spermatogonies) se multiplient rapidement par mitoses. Les ovogonies entrent alors
en période de croissance.
Puis ces ovogonies se transforment en ovocytes I (2n). La première division de méiose (division
réductionnelle) conduit à deux cellules haploïdes de nature très différente et de taille différente. L’une
garde l’aspect de l’ovocyte I, tout en étant devenu haploïde : ce sera l’ovocyte II (n chromosomes
bichromatidiens). La seconde cellule est aussi haploïde mais se réduit à un premier globule polaire
(GP1 ; n chromosomes bichromatodiens) qui restera à proximité de l’ovocyte II.

3
La seconde division de méiose renouvelle cette division inégale : elle donne un ovotide (n
chromosomes monochromatidiens) et un second globule polaire
(GP2) (n chromosomes
monochromatidiens) qui accompagne le premier.
La phase de maturation doit s’achever normalement en transformant l’ovotide en gamète achevé
(l’ovule).
ðDéroulement dans le temps
La première division de méiose commence dans l’ovaire mais elle est bloquée en prophase I de
méiose de telle sorte que l’ovaire ne contient que des ovocytes I. Cette inhibition est levée quelques
heures avant l’ovulation. L’ovocyte I devient un ovocyte II accompagné du premier globule polaire.
La deuxième division de méiose lui fait immédiatement suite mais elle est bloquée en métaphase II de
méiose.
On verra que ce second blocage ne sera levé que lors de la pénétration d’un spermatozoïde dans
l’ovocyte II qui deviendra un ovotide (voir chapitre sur la fécondation).
b) Chronologie de l’ovogenèse dans le cas de l’espèce humaine.
·On prend pour point de départ les gonocytes qui viennent de coloniser les crêtes génitales. On estime
que ceux qui vont s’engager dans le processus d’ovogenèse sont approximativement au nombre de
1900 (pour les deux ovaires).
·La phase de multiplication qui s’opère est limitée aux six premiers mois de la vie fœtale. Elle
conduit théoriquement en 12 cycles mitotiques à 6 à 7 millions d’ovogonies, mais un très grand
nombre dégénére ce qui nous ramène à 2 millions d’ovogonies puis à moins d’un million.
·La phase d’accroissement transforme ces ovogonies en ovocyte I, chacun d’eux étant entouré de
cellules somatiques du cortex ovarien, les cellules folliculaires. Ainsi se forment des follicules
primordiaux, qui vont faire eux aussi l’objet d’un processus de dégénéréscence nommé atrésie
folliculaire (On compte 380 000 le nombre de ces follicules à la naissance).
·Une phase de repos s’installe jusqu’à la puberté (10 à 12 ans), mais l’atrésie folliculaire continue de
s’exercer et réduit encore le nombre de follicules primordiaux à 15 000.
·C’est à partir de la puberté que se réalise la suite de l’activité des ovaires. Celle-ci sera cyclique et
sera limitée dans le temps.
En effet, l’atrésie folliculaire ne permettra guère à plus de 400 – 450 follicules primordiaux de
poursuivre leur évolution jusqu’à un stade qui sera marqué par l’expulsion de l’ovocyte I hors de
l’ovaire. Pratiquement, l’activité gonadique cessera vers 48-52 ans : on lui donne le nom de
ménopause.
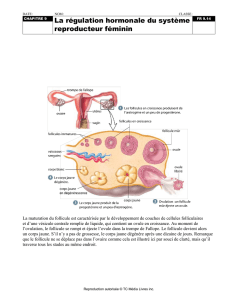
g) Evolution folliculaire = Folliculogenèse.
ðNature des follicules (Documents 16 et 18).
À la puberté, un certain nombre de follicules primordiaux se différencient successivement en follicules
primaires, en follicules secondaires, en follicules tertiaires (= cavitaires).
-Le follicule primordial est formé par l’ovocyte I entouré de quelques cellules folliculaires (cellules
somatiques donc à 2n chromosomes); sa taille est d’environ 30 à 40 µm. Ce type de follicules
constitue une réserve qui sera à l’origine des autres types.
-Le follicule primaire se caractérise par une augmentation du nombre de cellules folliculaires qui se
répartissent en une (ou deux assises) ; son diamètre est de 60 µm. Ces cellules entourent l’ovocyte I.
Jusqu’à la puberté au minimum, les follicules sont au stade primaire. Le passage au stade secondaire
commence 4 à 5 mois avant l’ovulation.

4
-Le follicule secondaire est marqué par la présence autour de l’ovocyte d’une membrane appelée
membrane pellucide, doublée d’un épais manchon de cellules folliculaires qui reçoit le nom de
granulosa ; en même temps à la périphérie se mettent en place d’autres cellules désignées sous le
nom de cellules thécales (formant la thèque).
-Le follicule tertiaire (ou cavitaire) se reconnaît à sa taille (200 à 1600 µm) et à la présence de zone
de lyses cellulaires dans la granulosa, mettant en place des cavités qui vont confluer en une vaste
cavité unique : l’antrum. En même temps la couche thécale se différencie en une thèque interne
appliquée à la granulosa et une thèque externe périphérique.
ðPhase de la maturation folliculaire
Périodiquement ou alternativement dans chacun des ovaires droit et gauche, un follicule tertiaire (dit
follicule dominant) arrive jusqu’à un stade plus achevé encore, celui de follicule mûr ou follicule de De
Graaf.
Ce follicule de De Graaf, dont le diamètre est de 1600 à 3200 µm, est proche de la surface de l’ovaire.
L’examen d’une coupe d’ovaire (Document 15) permet de reconnaître ces différents aspects folliculaires
et en particulier celui qui correspond à un follicule de De Graaf.
Dans un tel follicule, on constate que l’ovocyte I (entouré de sa membrane pellucide) est également
entouré d’une simple couronne de cellules de la granulosa (la corona radiata) et qu’il s’individualise
dans l’antrum à l’extrémité d’un petit pédoncule (le cumulus oophurus). Les cellules de la thèque interne
présentent la particularité d’être associées à un riche réseau de capillaires sanguin, ce qui laisse prévoir
une activité endocrine : on verra effectivement que ces cellules sont responsables de la sécrétion des
oestrogènes. La thèque externe en revanche est une simple enveloppe conjonctive.
ðPonte ovulaire ou oestrus
Arrivé à un certain degré de maturité sous l’action de certaines interventions hormonales, peut être aussi
à cause de la pression du liquide folliculaire et des contractions ovariennes, la paroi du follicule se rompt
et l’ovocyte II accompagné du GP1 est libéré dans la cavité générale en direction des voies génitales. On
parle de l’ovulation ou encore de la « ponte ovulaire » (on considère que quelques heures avant
l’ovulation la méiose de l’ovocyte I se débloque et devient un ovocyte II bloqué en métaphase II de
méiose et un GP1).
Si on trouve de telles formations dans les voies génitales femelles, on peut affirmer que l’on est au stade
d’ovulation.
Remarque : La périphérie de l’ovocyte II montrent des granules corticaux, dérivés golgiens, dont le
développement est lié à la présence des cellules de la corona radiata.
ðFormation du corps jaune
Après l’ovulation et l’évacuation du liquide de l’antrum, le follicule de De Graaf s’affaisse et l’antrum
se remplit de sang coagulé, qui finit par se résorber.
Les cellules de la granulosa prolifèrent et comblent la cavité. Ces cellules reconnaissables à leur teinte
jaunâtre (cellules lutéales ou lutéiniques) seront responsables du nom donné à cette nouvelle structure :
le corps jaune. Celui-ci commence à sécréter de la progestérone et un peu d’oestrogènes.
Son destin dépend de celui de l’ovocyte II:
-dans le cas où l’ovule est fécondé, il persiste pendant une partie de la gestation (pendant 3 à 4 mois) ;
il sera ensuite relayé par le placenta. On lui donne le nom de corps jaune de gestation ou corps jaune
gestatif. Sa dégénérescence laisse une trace dans le cortex ovarien : le corpus albicans.
-si l’ovule n’est pas fécondé, le corps jaune est dit progestatif, il dégénére (lutéolyse) rapidement (2
semaines) en laissant une petite cicatrice à la surface de l’ovaire.

5
Dans cette dernière éventualité, on assiste dans l’autre ovaire à la mise en route d’un nouveau processus
de maturation d’un follicule de De Graaf. Cette observation permet de dégager la notion de CYCLE
OVARIEN.
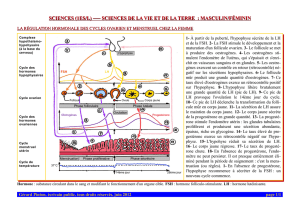
d) Le cycle ovarien
ðLes trois phases d’un cycle ovarien :
Le cycle ovarien se décompose en 3 phases :
-la phase folliculaire (ou de maturation d’un follicule).
Elle débute par le développement d’un follicule tertiaire (= follicule cavitaire) et s’achève lors de la
rupture de la paroi du follicule de De Graaf.
-l’ovulation (= œstrus = ponte ovulaire).
-la phase lutéale (= lutéinique).
Au cours de cette phase se forme le corps jaune.
Une fécondation, suivie d’une gestation, interrompt temporairement cette succession de cycles.
ðConséquences du cycle ovarien.
Ce cycle ovarien s’accompagne d’une activité hormonale. Lieu de la gamétogenèse, l’ovaire est aussi
une glande endocrine qui fabrique des oestrogènes (hormone stéroïde) pendant la phase folliculaire et
des oestrogènes plus de la progestérone (hormone stéroïde) pendant la phase lutéinique.
Le Document 20 vous montre les formules chimiques de l’oestradiol et de la progestérone (ces deux
hormones stéroïdes dérivent toutes les deux du cholestérol).
Ces hormones ovariennes agissent sur des organes cibles et plus particulièrement sur la paroi de l’utérus
et celle du vagin.
Ainsi on met en parallèle :
-un cycle des hormones ovariennes : taux croissant d’oestrogènes pendant la phase folliculaire
puis présence simultanée d’oestrogènes et de progestérone pendant la phase lutéale.
-un cycle des effecteurs
ðcycle utérin : caractérisé par une restauration puis un acroissement de l’endomètre pendant la phase
folliculaire : il s’achève et s’accompagne d’une activité sécrétrice exocrine pendant la phase lutéale
dont le terme est marqué par un phénomène observable : l’apparition périodique des règles
(=menstruations).
On convient de dire, chez la femme, que la reprise d’un nouveau cycle ovarien prend date au 1er jour
des règles.
ðcycle de la glaire cervicale (voir plus loin)
Remarques :
-Si la phase folliculaire dure 14 jours chez la femme, il faut noter que cette durée ne correspond
pas au temps nécessaire à la transformation d’un follicule primordial en follicule de De Graaf
mais correspond à la phase finale c'est-à-dire à la transformation d’un follicule cavitaire en
follicule mûr.
-Le cycle menstruel correspond à l’ensemble des transformations touchant les muqueuses vaginale et
utérine. Par convention, le 1er jour du cycle est défini par le jour d’apparition des règles et se termine
le jour qui précède l’apparition des nouvelles règles.
 6
6
 7
7
 8
8
 9
9
1
/
9
100%