Défi diagnostic - STA HealthCare Communications

Le cas de M. Skulehr
M. Skulehr, ventripotent notaire de
53 ans, vous consulte au sans rendez-
vous pour un orteil noirâtre au pied
gauche, associé à une douleur
significative dans cet orteil. La douleur
l’a réveillé la nuit passée, il a donc pris
de l’acétaminophène, en comptant les
heures, jusqu’à l’ouverture de votre
clinique.
À l’examen, l’orteil est effectivement
noir. Le patient est clairement obèse.
Les pouls fémoraux, pédieux et poplités
sont bien perçus.Vous entendez un
souffle abdominal mais ne palpez aucune
masse. La tension est notée à 210/95.
De quoi souffre M. Skulehr? Comment
l’investiguez-vous?
Copyright ©
Vente et distribution commerciale interdites
L’utilisation non autorisée est prohibée. Les personnes autorisées peuvent
télécharger, afficher, visualiser et imprimer une coupie pour leur usage personnel
1
le clinicien avril 2011
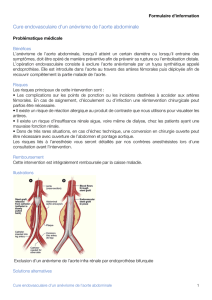
L’anévrisme de l’aorte abdominale :
une bombe à retardement
François Melançon, M.D.
Défi diagnostic
Condition relativement fréquente touchant entre 2 et 4 % de la population,
l’anévrisme de l’aorte abdominale (AAA) affecte sept fois plus les hommes
que les femmes, particulièrement ceux âgés entre 65 et 75 ans. Il est secondaire à la
dégénérescence de la média de la paroi artérielle qui grossit sans arrêt, causant la
mort d’un grand nombre de gens qui n’ont jamais pu être diagnostiqués. En effet, la
plupart des cas sont asymptomatiques et ne sont découverts que de façon acci-
dentelle au cours d’examens faits pour d’autres raisons.
L’AAA, dans la vaste majorité des cas, est liée à l’athérosclérose. Moins de 5 %
des cas sont secondaires à une infection à Gram positifs d’origine hématogène, l’in-
vasion de l’intima et de la média créant alors un abcès et une dilatation anévrismale
secondaire du vaisseau. Des causes encore plus rares d’AAA sont les syndromes
de Marfan et Ehlers-Danlos, les maladies du collagène et les anévrismes myco-
tiques. Les AAA sont fusiformes (et en général assez étendus) ou sacculaires,
auquel cas ils sont alors beaucoup plus localisés.
Les symptômes
Cette condition demeure longtemps asymptomatique, jusqu’à ce que la lésion
atteigne le point de rupture. Les patients peuvent alors ressentir un vague
inconfort dans le dos, le flanc ou l’aine, quelques temps avant la rupture. Ce
malaise inguinal particulièrement insidieux est dû à la pression de la masse en
expansion sur un des nerfs fémoraux. Cet inconfort peut être le seul symptôme
et présente un défi important pour le clinicien.
Une fois l’anévrisme rompu, les patients peuvent se présenter en choc avec de la
cyanose, une atteinte de l’état mental, de la tachycardie et de l’hypotension. Ce choc
est si brutal que 65 % des gens souffrant d’une rupture d’anévrisme abdominal décè-
dent en collapsus cardiovasculaire avant même d’arriver en centre hospitalier.
Cela dit, plusieurs patients présentent une augmentation rapide des symptômes
(apparition rapide et progressive de douleur abdominale ou dorsale, de vomisse-
ments, de claudication ou de syncope) et le clinicien devra prêter une grande atten-
tion à cette progression, synonyme de rupture imminente.
L’investigation
Examen physique
Jusqu’à la survenue de choc et de collapsus vasculaires, les signes physiques d’un
AAA sont souvent extrêmement discrets. Même lorsque l’anévrisme est rompu, la

tension et le pouls peuvent être nor-
maux, d’une part parce que la masse
de sang est encapsulée dans le rétro-
péritoine, d’une autre part parce que la
douleur peut entraîner une hyperten-
sion secondaire.
Une masse abdominale pulsatile
signe en général le diagnostic, mais se
retrouve malheureusement seulement
dans moins de la moitié des cas. De
fait, même en connaissant le diagnos-
tic et en se préparant à une chirurgie,
on ne détecte pas encore 25 % des
anévrismes abdominaux à la palpation.
Le diagnostic erroné le plus fréquent
est la colique néphrétique, d’autant
plus qu’une dissection associée de l’ar-
tère rénale se présente avec de la
douleur grave au flanc et de l’hématu-
rie. Plus fréquents que la masse pul-
satile, un souffle (ou bruit) abdominal
ou une subtile progression latérale de
l’onde de pouls aortique ne doivent pas
être manqués.
Tests d’imagerie
Il n’existe aucun test de laboratoire
spécifique afin de détecter l’AAA. Les
tests suivants servent surtout à écarter
la possibilité d’autres conditions pou-
vant mimer l’AAA.
Échographie
L’échographie a une sensibilité de
quasi 100 % et une spécificité au-delà
de 95 %. Ce test permet, entre autres,
de mettre en évidence du sang dans le
péritoine. Il a cependant quelques limi-
tations : la qualité des images est
notamment diminuée en présence de
gaz intestinaux ou d’obésité abdomi-
nale, un problème de plus en plus pré-
valent. L’ultrason demeure le test de
dépistage par excellence, car il permet
d’évaluer la taille de la masse et per-
met aussi de suivre l’évolution des
anévrismes découverts.
Tomodensitométrie
La tomodensitométrie fournit plus
d’informations que l’échographie et
n’est pas affectée par la présence de
gaz abdominaux ou l’obésité du
patient. Ce test permet d’évaluer avec
précision la zone suprarénale – là où
une extension est possible –, alors que
l’échographie est très limitée dans
cette région.
Imagerie par résonance
magnétique (IRM)
L’IRM fournit des images d’une qua-
lité supérieure à celles des échogra-
phies et des tomodensitométries, puis,
tout comme l’échographie, elle n’ex-
pose pas les patients aux radiations
ionisantes. Par contre, le test est
moins efficace pour l’évaluation des
extensions suprarénales et ne devrait
pas être utilisé chez les patients insta-
bles.
Angiographie
L’angiographie est le test qui démontre
de la façon la plus précise l’anatomie
aortique. L’angiographie, utilisée en
préopératoire, demeure un test invasif
qui n’est pas sans complications
(saignement, perforation, embolisa-
tion, etc.). Il ne devrait pas être utilisé
comme examen de dépistage. Quoi-
qu’intéressante, l’angiographie par
soustraction digitale n’est pas dis-
ponible partout et ne présente pas d’a-
vantage particulier par rapport à la
tomodensitométrie.
2
Défi diagnostic
le clinicien avril 2011
Le diagnostic
d’un anévrisme
aortique n’est
pas facile et on
doit se fier à
un diagnostic
présomptif face
à tout patient
de plus de
50 ans
souffrant d’une
douleur
abdominale
soudaine.
Dr Melançon est
omnipraticien et compte
29 années d’expérience
dont 18 en salle
d’urgence. Il a pratiqué
en cabinet privé et en
CLSC. Il est récemment
revenu à ses premières amours,soit la
médecine d’urgence, la traumatologie et la
psychiatrie.

Défi diagnostic
Le traitement
préhospitalier
Les patients dont l’anévrisme rompt
doivent être stabilisés. On doit absolu-
ment maintenir une voie respiratoire,
oxygéner le patient (O2100 %) et con-
trôler le choc. De grosses voies
veineuses (14 ou 16 G) sont ensuite
posées. On fait alors une surveillance
constante de l’électrocardiogramme.
Le diagnostic d’un anévrisme aorti-
que n’est pas facile et on doit se fier à
un diagnostic présomptif face à tout pa-
tient de plus de 50 ans souffrant d’une
douleur abdominale soudaine. Ces
patients doivent être transférés dans un
milieu qui puisse les investiguer et les
opérer. Ils doivent alors être accompa-
gnés d’un médecin capable de traiter
un choc hypovolémique pendant le
transport. Moins de 40 % des patients
souffrant d’un anévrisme rompu attei-
gnent vivants le centre hospitalier dans
lequel ils pourraient être opérés.
Une fois à l’urgence
À l’urgence, on fonctionne à nouveau
avec un diagnostic présomptif; tout
patient de plus de 50 ans qui présente
une douleur abdominale soudaine et
croissante doit être considéré comme
souffrant d’un AAA en voie de
rupture ou déjà rompu, surtout
si cette douleur est accompag-
née de syncope ou des symp-
tômes d’un choc hémorragique.
L’hypertension augmente de
façon significative la tension sur
la paroi artérielle et augmente,
par conséquent, le risque de
rupture.Tout patient hypertendu
chez qui on retrouve un AAA non
rompu doit recevoir un traitement anti-
hypertenseur agressif avec une tension
systolique visée de 100 à 120 mmHg.
Lorsqu’un AAA commence à rom-
pre, le phénomène est associé à une
douleur significative qui entraîne tachy-
cardie et hypertension. Dans ce cas, des
analgésiques narcotiques, telle la mor-
phine, peuvent aider à diminuer l’hy-
pertension, tout en ayant un effet cal-
mant sur le patient.
La consultation chirurgicale
L’urgence d’une consultation dépend
de la stabilité de l’état du patient. Lors-
que les patients sont à la fois hémody-
namiquement stables et asymptoma-
tiques, l’investigation prime. Le
patient doit alors consulter un chirur-
gien vasculaire si le diamètre de l’aorte
abdominale dépasse 3 cm ou si une
partie de l’aorte présente un diamètre
équivalant une fois et demi celui du
segment adjacent. Avant une chirurgie
élective, le patient doit rencontrer un
interniste, pour stabiliser l’ensemble de
ses conditions médicales.
Les anévrismes de moins de 4 cm
sont suivis avec des échographies
sériées, tous les six mois. Si le
diamètre de l’anévrisme augmente de
plus de 0,5 cm sur une période de
six mois, ou s’il dépasse 4 cm, une cor-
rection chirurgicale est nécessaire.
Les patients instables sont immé-
diatement évalués en chirurgie vascu-
laire et on prépare alors le bloc pour
une intervention immédiate. Si le
temps le permet, on peut procéder à
une échographie au chevet, pour éva-
luer l’anévrisme, en autant que ceci ne
retarde pas la chirurgie.
Retour sur le cas
de M. Skulehr
Vous soupçonnez – avec raison –
une embolie périphérique en raison
d’un anévrisme probable de l’aorte
abdominale.Vous traitez
l’hypertension du patient avec un
bloqueur calcique, vous appelez le
département de radiologie et vous
parlez au radiologiste de garde qui
accepte de lui faire une
échographie d’urgence. Celle-ci
confirme un AAA infrarénal d’un
diamètre de 4 cm. Le patient est
hospitalisé d’emblée, pour
réparation semi-urgente d’un
anévrisme de l’aorte abdominale
avec complications.
Le patient a finalement été vu par
un interniste puis il a été opéré.
Quoique son évolution post-
opératoire ait été un peu houleuse,
notamment en raison de son
tabagisme, M. Skulehr s’en est sorti.
C
1
/
3
100%