Infirmier face aux refus de soins : Mémoire professionnel
Telechargé par
fethi yousfi

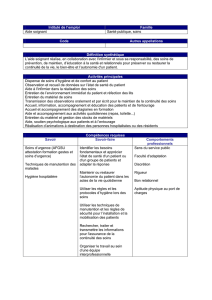
République Algérienne Démocratique et Populaire
Ministère de la Santé
Institut National de Formation Supérieure des Sages-Femmes
d’Annaba
Mémoire Professionnel De Fin D’étude En Vue D’obtention Du
Diplôme D’Etat
Option : Infirmier De Santé Publique
Grade : Licence Professionnalisante
THEME :
L’INFIRMIER FACE AUX REFUS DE SOIN
Encadré par : Mr YOUSFI FETHI
Elaboré par :
●MEBARKI FATIMA ZAHRA
●KHALFI OUMAIMA

INTRODUCTION:
La pratique des soins infirmiers a connu à travers les âges,une évolution progressive, sous
influence de divers civilisation jusqu’à la fin du 19ème siècle soigner c’était un art ,une
vocation pratique par les religieuses. Aujourd’hui l’infirmier est un professionnel, son métier
est régie par des textes, des lois, et il est pratiqué dans des lieux de soins spécifiques.
L’hôpital est le lieux où le patient reçoit le traitement et les soins nécessaires pour se
débarrasser des maladies et des souffrance pour revenir avec sérénité et quiétude. Quand ces
conditions sont brouillées par un comportement désagréable des soignants cela rend le premier
contact perçu par le patient comme un supplice et celui va réagir par le refus de soins. Reste à
savoir ce que signifie le mot soin : c’est l’ensemble des activités et des connaissances théorique
et des savoir-faire propres au métier d’infirmier assurées par le personnel infirmier et les
auxiliaires de santé. Une action qui a pour but garantir au maximum le bien-être physique et
psychique et social du patient.
La relation entre l’infirmier et le patient est un élément essentiel et central de la profession
infirmier, car elle joue un rôle important dans la prestation de bons soins. La communication
constitue un des piliers majeurs des soins infirmiers. Ce moyen est un élément clé dans la
construction de la relation soignant- soingné et son absence provoque une rupture par fois
définitive de cette relation.
Il s’agit de s’intégrer sur notre question de départ suivant : comment l’infirmier peut-il gérer
un refus de soin? Où nous avons traité cette thématique “l’infirmier face aux refus de soins.
Finalement, nous attirons l’attention que l’élaboration de notre mémoire professionnel de fin
d’étude nous a permis de la divisé en deux parties :une partie théorique composé de trois
chapitres, le premier chapitre consacré à la communication, le deuxième chapitre pour la
relation soignant- soigné et le troisième chapitre pour le refus de soins.
La partie pratique est consacré à l’aspect métadologique qui comporte l’objectif de recherche,
le lieu de recherche, la population cible, l’outil de recherche, limite de recherche, puis l’analyse
et l’interprétation des résultats de recherche et on termine par des suggestions et une
conclusion.

CHOIX DE THÈME:
Le choix de notre thème peut se justifie par une expérience vécue lors de notre stage aux
différents services hospitaliers durant les trois années d’études infirmier.
Pendant ce stage on été surpris par le comportement de certains patients où ces derniers
n’acceptent pas leur soins à cause d’un manque de communication ou bien une communication
non adaptée .
De ce fait nous avons choisi ce thème pour déterminer les causes derrière de ce refus et le rôle
de l’infirmier.

PROBLÉMATIQUE :
Les soins infirmiers sont des gestes de nature technique ou relationnel afin de maintenir la
santé. L’acte de soins nécessite en plus de la maîtrise de la technique qui est en relations
directe avec la compétence du personnel de santé , une autre maîtrise relationnelle fondée
sur le savoir de transmettre l’information ce qu’on appel communication.
Lors de l’exécution de soins, le personnel soignant fait face à divers problèmes qui entravent
une bonne relation avec les patients ce qui les pousse à refuser les soins. Ce qui nous incite
à poser la question problème suivante :
Comment l’infirmier doit réagir pour éviter le refus de soins du patient ?

HYPOTHÈSES:
Comportement professionnel de l’infirmier qui influencent positivement lors de la
prestation de soins aux patients.
Une bonne relation entre le patient et le soignant aide le patient à accepter les soins.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
1
/
19
100%