– UE I : Immunologie– Hypersensibilité de type II, III et IV

!
"#$
"# %&'()*+(
,
!" #
$%&&%'(%))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))*
!"#$%&$'&()(*(+,-.$-+"#$-//011111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111112
-./012230245610'''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''
3 !"#$%&$'&()(*(+,-.$-+"#$-//)11111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111114
!789::;<:=>?"@A:&B"@&=99:'''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''
!7@<B"C9:D&E:'''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''
!%:FA"9D<E8D9&:'''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''
$%))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))+
56781111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111119
!(CGB9=8=G89<C:'''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''#
!(CGB9=DCC&89<C:'''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''
!H&8:A8:<AB"=8=D9:<"F9:<'''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''',
,$%,))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))))-
56:1111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111;
!%"<::<:<9I989<B9=?A"<:9GB&9G:'''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''
!
!J@A:&<:<9I989BCD&8=FB:<:''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''''
6111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111<2
./..

$ %&&%'(%
56 !"#$%&$'&()(*(+,-.$-+"#$-//0
<6 =0+>?*?@($-0&&?A(,$-B-C'$->"#$%&$'&()(*(+,.$-+"#$-//0
0123435678946:7890;<912=3>?3@A1789
"#$%
➢+K:FA8: ?BCDCE%'CCC
"
%=&G=FA&:&:G:B:K:FA8:L=EG=<9C&:&:B&<A8BB9=&C8:?B&<A8BM&:9M=:&:
D&=A:N$<O:B:D&=A:;'
P&9B9=:88:F:BL==9B&:<A:GB:&FG9HIJFK90?326063QQ4003RSTU 6RV
<D9:<=B0W46XV61V0206646210Y
Z:<=B:<B9D[:<\9<=BG:BB:]=9<A&C<:B<<:<G:888:<L9G8<:<<:<B9<<<L:B=E:<<@:&:
G=FA&:&:G:\M98<:A<<:8=&<\M98@A"C=F[::&:O:B<&9D^'
H&8A"=B=:<B&:A&C<:BC:8G=A:ME9<<:<D9A&C<:B<&:9 CCL\9A=<<[::
G=G":F==G:8889&:\9G=<B9B:8M:=B"C89FE9<<:'
U2X04_GFFLMGNOPJINKQ60VV046210Y`2X_6<O:B
"F9LF9<M:<BA<<B&9GB:F:B9:B9\:&:G:E:&'
a200566b326T0R26044602C%C!EG9&G8:&<8:<
E9<<:KL98@&]=&FB9=:G=FA8:K:<9FF<A&&:G=B&::<CRCECR0X403R
<&8A&=9E9<<:'Z:G=FA8:K:A=&&GB9E:&8:G=FA8CF:BLG:\9E:B9&:\M=&8M9BC&9:&
E9<<:<D9LCBB9]8FFB=9&:<&8A&=9:LG:\9:<BB&:<C]<B:A=&8]=GB9=89BC&:9D&:]]C'
cMGB9EB9=G=FA8CF:BLE:B&9:&&:G&B:F:BMCC(CST:A=8@G8C9&:<:B&=A"98:<:B:<
A8\:BB:<LG:\9G&CC:CBB9]8FFB=9&:?E<G8&9B::B&9<\::B"&=FI=<:'Z:<:K&9<\:<@B89:
<B=B:<8:<G:888:<:8M=&D9<F:E=BG&CC::<A"@K9:D&:]]=L&:O:B<&9D^:B8:CG[<AB9:B'
➢+K:FA8: ?CECCC%CR
d<8:<@&=F:: U%CL8MB9D[:G9I8::<B:F=8CG8:A&=BC9\:\9AA&B9:B$8]F988:
G=88D[:L\:8M=E&:B&=E:&9E::I=G:9E::8A&=9:8M8EC=8:A8F=9&::B
D8=FC&8:&C8'Z:BB:F=8CG8:A:B:E:9&B=eB9D[:<9B:$CEC:F:BCG8:G":&LG:\9E
CE:8=AA:&G":f8:AB9:BB=eB9G=&A<L\9:<B:9FF=D8=I89:'Z:BB=eB9G=&A<E<MGG&=G":&$
8MB9D[:D8=FC&8:&:9:B8M8EC=8:A8F=9&:LG:\9E:B&9:&G=]89BL=G:9]8FFB9=\M=
AA:8:&:]=GB9=89::D8=FC&8=CA"&9B:=:"CF=&&D9:8EC=89&:'
*/..

6 !"#$%&$'&()(*(+,-.$-+"#$-//)
)&B=O=&<8A&=GB9=MB9G=&A<9&9DCG=B&:B9D[:M:F:FI&:LF9<G:BB9D[:&
&g8::&CG:AB:&:BM99&A<::<B&GB9='cM<<=G9B9=B9D[:eB9G=&A<99&:F=9]9GB9=:
FCG9<F:<B=B$]9B=&F8L<=9B:8:<:B&89<B?BD=9<B:L<=9B:8:<GB9EB?D=9<B:'Z:G9:B&h:&
:&CA=<:A"@<9=8=D9\:=&F8:'
<6 DE
Z":f 8:< A:&<=:<BB:9B:< :G:BB: F89:L98AA&hB :E&9CBC
MB=eB9G=&A< \9 <=B :< 9FF=D8=I89:< 9&9DC:< G=B&: :<
&CG:AB:&<:8PHJB"@&C=<B9F89:!L\9E<:G=FA=&B:&G=FF:
B=eB9D[:'Z:BB:]9KB9=E:B&h:&:<B9F8B9=&CG:AB:&:
8 PHJL :B : DF:BB9= : 8 G=G:B&B9= :< "=&F=:<
B"@&=i9::<'
d<CBB=AB"=8=D9\:L8:<"=&F=:<A&=9B:<E=B:]]:GB:&
&CB&=G=B&g8:<&8:PHJL8=&<\:8=&<:8F89:L8:<B9G=&A<]9KC<
E=B:B&h:&:A&=GB9=G=B9M"=&F=:<'
26 DF
ZM:<B A&=I8[F: B=e9FF \9 E :B&h:& : <=]]&G: 9E: : 8 ]=GB9=89BC F<G89&:'
cMB9D[:G9I8:EjB&:&CG:AB:&A&C<:B<&8:<]9I&:<F<G89&:<:BG=B&g8C<A&8:<G:888:<:&E:<:<?GM:<B
8:&CG:AB:&$8kGCB@8G"=89:'l8E=G@E=9&:AA&9B9=G":fG:<AB9:B<MB=eB9G=&A<9&9DC<G=B&:
8:<&CG:AB:&<:G:FC9B:&L\9E=BE:9&=GGA:&8:<9B::]9KB9='
cMGCB@8G"=89:89IC&C:\9E=&E:9&<:]9K:&$<=&CG:AB:&:A=&&A<L:B=&A"C=F[::
<B&B9=:<<9B:<LE:G:9GB9EB9=:<&CG:AB:&<:B=G:8MGB9E9BCF<G89&:L=A&8:: CC
EC)
VEC%'CCCRCEWX'CEW)
46 F
NAA&9B9=:I88:<<&8:<F\:<:<<&B=BIGG8:!:B8
A:LG:\9E]=&FC::<B&GB&:B&[<CB::'Z:8E9:BM
CG=88:F:B:8A:LA&G:\:LG":f<:<AB9:B<LCBCF9<:
CE9:G:8A&C<:G:MB=eB9G=&A<9&9DC<G=B&::<<B&GB&:<
\9<<&:B8M"C&:G::<G:888:<L\:G:
<=9B8:<G:888:<I<8:<:<F\:<:<=CA9:&F9\:<'
Z:<B=eB9G=&A<M<<&:BA<8I=:G="C<9=:<G:888:<L
:B8:<&9<\:<FO:&<<=B8=8:&:B8M9]:GB9='l8&&9E:\:
G:&B9<AB9:B<<=9:BB&<]C&C<:<:&E9G::*&<;&8C<L
<9B:$CA9:&F:E&9F:BCG=88C'
$ %
Y/..

&''()(*+),-.'(/(0+).11(',()231(4*(0*565'5+,)7)5//80)9:/1'(;()<=>?@)(+)231(4*(0*565'5+,)*(/5A4(+.4B,(C)D:8+)B(
E###
##
56 78
C %Z%
l"8B9=MND NDECDCB8=9F8
%=F=?
)&8=G8:F:B8MB9D[:\9E
=:&:<B9G=&A<LA9<]=&FB9=
G=FA8:K: NDNG \9 <=B
&CGB9]<L:B\9 E=B:B&9:& :
9]8FFB9=:8A&=98EC=89&:
l]:GB9=G"&=9\:
NDF9G&=I9:&:8&DC\
AB9:BCE:8=AA::9]:GB9=
E9&<LIGB'''!
)&D:<!9]:GBC<!?
c9IC&B9=:I:G=AMNDG:\9
E:B&9:&:&CA=<:"F=&8:?
B9G=&A< :B B9D[:< E=B ]=&F:&
8:< G=FA8:K:< :B E=B <: CA=<:&
<G:&B9<=&D:<:]=GB9=:
8B&::8MND
NB=9FF9BC
NB=ND?]=&FB9=M9FF
G=FA8:K:\9<:CA=<:9E::
8F:FI&:<@=E98:
(:9L&B9G8B9=A=8@&B"&9B:
&"FB=i:!'''
)&:F&\CA:B:<C:<\M=E9B:<AB"=8=D9:<F9<\M=:G=9<<9BA<8:&FCG9<F:
MGB9='dG=AL=&C<<9$F:BB&::A8G::<F=[8:<:KAC&9F:BK:8I=&B=9&:<A=&:<<@:&:
G=FA&:&:G:G9'
<6 G
m60204120_020042240n6_Wn60
F=[8::KAC&9F:B8<9EB?CCE%'('FG
+88:<M=A[&:<&8A9L\:8M=E<:<9I989<:&$8M9:MNDG=FF::A&=BC9:HE
# \:8M=E9O:GB:&A&E=9: C%X'N]9MjB&:<o&ME=9&:&CA=<:
"F=&8: 9FA=&BB:L = FC8D: G:B ND E:G 'C%BWC % [% B&[< D&:<<9]? "98: :
A&]9:pF@G=IGBC&9:< ND! F=&B:<!L :B [< 8:
8::F9 = E:&& : &CGB9= 9FF9B9&:
9FA=&BB:9E::8A:'
%:B # O=&< = 89<<: 8M9F8 B&\988:L :B
A:BG:C8998E@E=9&:A&9<::G"&D::
8MND A&=BC9\: E9 8 ]I&9GB9= MNG \: 8M=
&:B&=E:&<8M:<:FI8::8M=&D9<F:?B9<<<:B
E9<<:K'
N O=& #L G: 8A9 E A=<<C:& :< NG B9e
A&=BC9\:<L:B=E&CF99<B&:&:=<:MND:
+/..

EC<:8:G:BB:]=9<L:BCC%BWC'
)E<9E&:<&CGB9E9BC9E:A=9BM9O:GB9=?
)<:&:G=FAB:\Me"A&[<8M9O:GB9==:&CGB9=9]8FFB=9&:\9<:B&9BA&C&@B"[F::B
q[F:'
NI=B: e"=G=<BB::<=]]&G:9E::8A&=9:<A:B9B<GA9889&:<<D9<?=A&8::
A&A&<CG&=B9\:<:B:ACBCG"9:<'
NA&[<e"=G:<A&F[B&:<\9G=FF:G:B$9<A&hB&::B=CE=8:E:&<8DC&9<='
IJKL
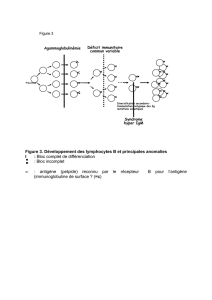
):<B9G9<8A:9E:<9B:M9O:GB9=LG":f8A9A&C8I8:F:B<:<9I989<C'l8A=<<[:=G:<
NG<8:<DL:B<8:<B9<<<')89&C9O:GB:8MND$re#:8M=E8IF9:A&:K:FA8:!'
+<=<GBCL8MND:<B:I=G:L::KG[<LA&&AA=&BKNG9FFC9B:F:B9<A=9I8:<')E=GE=9&
:]=&FB9=M9FFeG=FA8:K:::KG[<MND=G:<9FFeG=FA8:K:<: C's99BA:B9B:<
B988:<L9B<=8I989BC:B9]]<9=]G989BC:'l8<E=B=G9]]<:&]G98:F:B<8:B:&&9B=9&:GBCL:BE=BE=9&8
GAG9BC:]9K:&:<F=8CG8:<E:B:8:<GB9E:&'Z:89eG9E89IC&:&:<]&GB9=<G=FA8CF:B9&:<
B:88:< \: 8:< A"@8B=K9:< Z :B Z#' Z:88:<eG9 =B 8 GAG9BC : &:G&B:& :< G:888:< G=FF: 8:<
A=8@G8C9&:<:B&=A"98:<L=I9::<:]9K:&KF<B=G@B:<:BA:&F:BB&:889IC&B9=:<:<D&8:<'
XE
c:<A=8@G8C9&:<&&9E:BL:B:<<@:B:A"D=G@B:&8:<9FFeG=FA8:K:<LF9<G:8:<B9FA=<<9I8:A9<\M98<
<=B:B&=AA:B9B:<B988:<'c:<:f@F:<E=BA:&B&I:&8:B9<<F9<<<9 %CCC%
WCCS)
cCD&8B9=:<F<B=G@B:<LE:G889IC&B9=M"9<BF9:LE=BA:&B&I:&8A:&FCI989BCF:FI&9&::<
E9<<:K<D9<'Z=FF:8A&=9:<BA:&B&IC:L:<G=FA8:K:<9FF<E=BA=E=9&A<<:&<8:GA9889&:<L
<MGG&=G":&<&:<A8\:BB:<LG:\9EA&=E=\:&:D&CDB9=A8\:BB9&:C]<B:A=&8:E9<<:'
VUC%ECCCWE%\(\)
cM=&D9<F:<:B&=E:D&:<<C=G8&CA=<:"F=&8::<B&:]=&GC:?98&CEEMNG<8
f=:M9O:GB9=:B$F=F:B=C98@&<]]9<FF:BMNGA=&A:&F:BB&:8]=&FB9= %'R
ESE:G&AA=&B<AC&9:&:NGE9<e$eE9<:<ND'Z:<G=FA8:K:<<:&=B:]=&B:B988:L:BG:<:&=B:<
lZ9<=8I8:<\9:A=&&=BA8<I=D:&'l8<A=&&=BjB&:&:G=:BC89F9:&A&8:<:B&=A"98:<L\98:<
A"D=G@B:L:B=&:9F9B9==FI&::G=FA8:K:<:B:EGC:E:&<8DC&9<='
*&tG: $ G: F=[8: = G=FA&9< G: \M98 <: A<<: < G:&B9:< AB"=8=D9:< B&=EC:< G":f 8M"=FF:'Z:<
AB"=8=D9:<AA&B9::BD&=A::<CWCXS\XTCD8:F:BAA:8CC(]
E=:G=&:C(%'('
cM9C:$&:B:9&GM:<B\:8M9]8FFB9=9E::8F:FI&:I<8:8EC=89&:L:B&9::<=]]&G::B8
CA::8B&::<ND'
N9E::8M8EC=8:=A&8:&:<A=&:<IGBC&9::<:B]=D9\:<:A:B9B:B988:<L\9:B&9:&=BCCC%
%%&)l8:K9<B:CD8:F:B:<A&=BC9:<E99&:<&:<A=<I8:M:AB"=8=D9:\M=AA:88:C
CC%%W%'CS)
26 G
c:F=[8::KAC&9F:B8F9<A=9B:<BCCC%XCD)
)&:A&:8A9L\9E<I9&:<:8:9O:GB9=M:A&=BC9:8M=E8IF9:A&:K:FA8:!CC%BWCLG:
<:&<:8:F:B8A&=BC9:<=8I8::CW:EECW')<9B8&CGB9E9BC8A9?
F=F:B:8M9O:GB9==M=I<:&E:A<:F9]:<BB9=G899\:LF9<I=BM:9f9::O=&<L8:8A9
:<F9]:<B9=<G899\:<?]9[E&:L&B"&9B:LA&=BC9&9:L:BAC&9G&9B:'%9<re#L8:8A9E&CGAC&:&B=B8:F:B'
^/..
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%