maladie pediatrique a revelation dentaire

Table ronde
© 2015 Elsevier Masson SAS. Tous droits réservés.
Archives de Pédiatrie 2015;22(HS2):151-152
151
Les maladies pédiatriques
à révélation dentaire
S.Opsahl-Vitala,b,e, C.Gauchera,b,e, C.Bardeta, F.Coursona,b,e,
A.Linglarta,c,d,e, C.Chaussaina,b,e*
aFaculté Odontologie, Université Paris Descartes PRES Sorbonne Paris Cité, EA 2496, Paris, France
b AH-HP, Services Odontologie, Hôpitaux Louis Mourier, Albert Chennevier et Bretonneau, Paris,
France
cAP-HP, Service d’endocrinologie et diabétologie pédiatrique, Hôpital Bicêtre Paris Sud
dUniversité Paris-Sud, Kremlin Bicêtre, France
eAP-HP, Centre de référence des maladies rares du métabolisme du phosphore et du calcium,
Hôpital de Kremlin Bicêtre, France
Les anomalies dentaires chez l’enfant peuvent constituer les
signes d’appel d’une pathologie systémique, en particulier
lors d’atteintes génétiques qui affectent la minéralisation.
Par exemple, la dyschromie de dents temporaires avec une teinte
grisée ou jaune-brun ambrée et translucide peut constituer
le signe d’appel précoce d’une dentinogenèse imparfaite (DI)
associée à une ostéogenèse imparfaite (OI).
La dent reflète et témoigne des atteintes osseuses. Cela s’ex-
plique par les similitudes entre l’os et la dentine, tissu minéralisé
principal de la dent. En effet, l’os et la dentine sont semblables
dans leur composition et mécanismes de formation. Ils sont tous
deux composés d’une matrice organique riche en collagène de
type I, et d’une phase minérale constituée d’hydroxyapatite. De
nombreuses protéines non collagéniques communes comme
DSPP, DMP1, BSP, MEPE et OPN sont impliquées dans l’initiation
et le contrôle de la minéralisation[1].
Cependant, la différence majeure entre l’os de la dentine confère
à la dent sa particularité de « marqueur » de la minéralisation.
En effet, l’os est un tissu dynamique, continuellement remodelé,
alors que la dentine, sécrétée pendant toute la vie, ne présente
aucun remodelage et enregistre ainsi les conditions de minérali-
sation normales ou pathologiques.
Parmi les atteintes génétiques qui affectent à la fois l’os et la dentine,
le rachitisme hypophosphatémique et l’OI sont les plus fréquentes.
1. Le rachitisme hypophosphatémique
familial (XLH)
L’XLH est dans 80% des cas dû à une mutation du gène PHEX sur
le chromosome X. D’autres mutations ont été identifiées dans les
formes autosomiques, impliquant les gènes FGF23, DMP1, SLC34A,
ENPP1 et Klotho[2].
*Correspondance:
catherinechaussain@yahoo.fr
Les dents, reflet des pathologies
du squelette (CAP)
Cliniquement, les patients présentent des déformations
osseuses, notamment des jambes arquées, une petite taille, une
masse osseuse élevée et des anomalies dentaires. On retrouve
une augmentation des taux de FGF23 et de l’activité de la phos-
phatase alcaline, et une hypophosphatémie en raison de la fuite
rénale tubulaire de phosphate.
La caractéristique principale de la pathologie au niveau des
dents est l’apparition d’abcès spontanés (Fig. 1B), sans étiologie
traumatique ou carieuse. Ces abcès sont le résultat de défauts
de minéralisation de la dentine (Fig. 1E) associés à des fissures
de l’émail, constituant une voie de passage de bactéries dans la
pulpe, conduisant à une nécrose de la dent.
Le traitement repose sur une supplémentation de phosphate et
de 1-α-hydroxyvitamine D3, ce qui permet à la fois une amélio-
ration de la croissance et de la minéralisation osseuse[3]. Cette
thérapie a également des conséquences positives au niveau de
la minéralisation de la dentine, mais le bénéfice n’existe que
pour les dents permanentes, minéralisant après le début du
traitement.
Les anomalies dentaires impliquent une prise en charge bucco-
dentaire spécifique, basée sur la prévention. Un examen dentaire
biannuel est recommandé, avec une prise de clichés radiogra-
phiques, afin de dépister d’éventuelles lésions péri-apicales. Le
traitement des abcès dentaires spontanés reste la problématique
principale, notamment chez les jeunes patients, car le traitement
systémique n’améliore pas la qualité de la dentine des dents
temporaires, fabriquées in utero. Par conséquent, la mise en place
systématique de résines de scellement est recommandée, afin
de prévenir la pénétration bactérienne au travers des fissures
amélaires. En cas d’abcès, un traitement endodontique conven-
tionnel est préconisé pour les dents permanentes[4]. Pour les
dents temporaires, l’extraction ou le traitement endodontique
est à considérer en fonction du stade de résorption des racines.
ARCPED_CONGRES_TOUR.indb 151 06/05/2015 18:42:04

152
C. Chaussain et al. Archives de Pédiatrie 2015;22(HS2):151-152
Le traitement par bisphosphonates chez l’enfant améliore la den-
sité osseuse, diminue les douleurs et l’incidence des fractures, et
semble permettre une amélioration de la croissance bien que
les modalités d’administration à long terme fassent encore
débat. En effet, des patients adultes traités par de fortes doses
de bisphosphonates pour des cancers sont sujets à l’ostéochi-
mionécrose des maxillaires, notamment à la suite d’extraction
dentaire. Chez l’enfant, à ce jour aucun cas d’ostéochimionécrose
n’a été rapporté. Toutefois il est indispensable de prendre des pré-
cautions particulières pour favoriser la cicatrisation post-extrac-
tionnelle [6]. Dans l’OI cependant, le bénéfice du traitement
dépasse le risque de l’ostéonécrose. Les bisphosphonates, de par
leur action anti-résorption, ont par ailleurs des conséquences au
niveau du développement dentaire, en retardant l’éruption des
dents pour laquelle la résorption osseuse est indispensable.
La prise en charge buccodentaire des enfants atteints de DI
consiste à prévenir au maximum l’attrition dentaire, à restaurer
les dents usées pour améliorer l’esthétique et la fonction.
Du fait des similitudes entre l’os et la dentine, il est possible d’amé-
liorer les connaissances sur les mécanismes physiopathologiques
qui sous tendent les atteintes des 2 tissus, à partir des recherches
effectuées sur les dents. L’exfoliation des dents temporaires repré-
sente une ressource considérable de tissus, à laquelle s’ajoutent les
extractions pour des raisons orthodontiques. L’analyse de dentine
de patients atteints de maladies génétiques a permis d’identifier
et de caractériser les défauts de minéralisation. De plus, nos tra-
vaux réalisés à partir de cellules souches issues de pulpe dentaire
de patients atteints d’XLH ont permis de développer de nouvelles
hypothèses physiopathologiques [7]. Ces recherches visent à la
fois à améliorer la compréhension de la pathologie et à proposer
des stratégies thérapeutiques.
Références
[1] Qin C, Baba O, Butler WT. Post-translational modifications of
sibling proteins and their roles in osteogenesis and dentinoge-
nesis. Crit Rev Oral Biol Med 2004;15:126-36.
[2] Opsahl Vital S, Gaucher C, Bardet C, et al. Tooth dentin defects
reflect genetic disorders affecting bone mineralization. Bone
2012;50:989-97.
[3] Linglart A, Biosse-Duplan M, Briot K, et al. Therapeutic manage-
ment of hypophosphatemic rickets from infancy to adulthood.
Endocr Connect 2014;3:R13-30.
[4] Douyere D, Joseph C, Gaucher C, et al. Familial hypophosphatemic
vitamin D-resistant rickets--prevention of spontaneous dental
abscesses on primary teeth: a case report. Oral Surg Oral Med
Oral Pathol Oral Radiol Endod 2009;107:525-30.
[5] Van Dijk FS, Sillence DO. Osteogenesis imperfecta: clinical dia-
gnosis, nomenclature and severity assessment. Am J Med Genet
A 2014;164A:1470-81.
[6] Hennedige AA, Jayasinghe J, Khajeh J, et al. Systematic review
on the incidence of bisphosphonate related osteonecrosis of the
jaw in children diagnosed with osteogenesis imperfecta. J Oral
Maxillofac Res 2013;4:e1.
[7] Salmon B, Bardet C, Khaddam M, et al. MEPE-derived ASARM
peptide inhibits odontogenic differentiation of dental pulp stem
cells and impairs mineralization in tooth models of X-linked
hypophosphatemia. PLoS One 2013;8:e56749.
2. L’OI est une maladie autosomique
dominante principalement due à la mutation
du collagène de type 1 (COL1A1 ou COL1A2)
Au cours des 10 dernières années, plus de 10 autres gènes ont
été identifiés. Les manifestations cliniques de l’OI, sont en
rapport avec la présence du collagène I, à la fois dans l’os mais
aussi dans de nombreux tissus, dont la dentine. Ainsi, outre une
fragilité osseuse, les patients peuvent présenter un retard de
croissance, une laxité articulaire, des sclérotiques bleues, une
surdité précoce et une DI. Il existe une variation phénotypique
extrême, des formes létales in utero, aux atteintes sub-cliniques
qui ne se manifestent que par quelques fractures au moment de
la puberté[5].
Au niveau des dents, la DI se caractérise par une dyschromie
des dents temporaires et permanentes. L’examen radiogra-
phique permet de mettre en évidence les signes pathogno-
moniques de la pathologie, à savoir des racines courtes et
une oblitération de l’espace pulpaire par la dentine (Fig. 1C).
L’émail présente généralement une structure normale, mais
la jonction avec la dentine est défaillante (Fig. 1F). Des pans
d’émail sont éliminés par les contraintes occlusales, exposant
la dentine qui s’abrase facilement, conduisant à une usure
dentaire sévère[5].
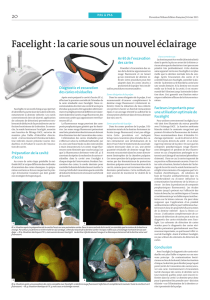
Figure1
Manifestations dentaires de l’OI et du XLH
(e) émail, (d) dentine.
A-B-C : Radiographies rétroalvéolaires des incisives maxillaires : (A)
d’un enfant témoin de 2ans, (B) d’une enfant de 3ans atteint de XLH,
présentant une nécrose spontanée de 51, (C) d’une enfant de 4ans
atteinte d’une OI et d’une DI révélant une oblitération des espaces
pulpaires des dents temporaires et une constriction marquée de la
jonction couronne-racine.
D-E-F : Analyse en microscopie électronique à balayage de dents tem-
poraires: (D) aspect de la dentine d’une dent temporaire d’un enfant
témoin. Dans le cas du XLH, la minéralisation de la dentine est anor-
male, avec la présence de calcosphérites, qui n’ont pas fusionnés et
d’espaces interglobulaires (*) expliquant la pénétration bactérienne
à l’origine de la nécrose (E). Dans le cas de la DI, la jonction améloden-
tinaire présente un feston anormal, qui explique la perte d’émail. La
dentine présente une structure hétérogène pathologique (F).
ARCPED_CONGRES_TOUR.indb 152 06/05/2015 18:42:05
1
/
2
100%