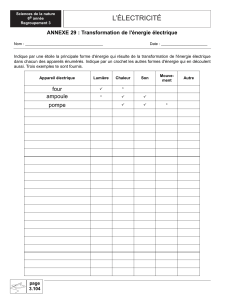
x-16p maladie POMPE-2

La maladie de Pompe est également
connue sous le nom de déficit en
maltase acide et glycogénose de type II.
Association
Francophone
des
Glycogénoses
p,
x-16p maladie POMPE-2 6/03/06 15:46 Page 1

2
Peut-être n’aviez-vous jusqu’à présent jamais entendu parler de la maladie
de Pompe. Mais si vous-même ou un être cher avez été diagnostiqué comme
porteur de cette maladie génétique rare, vous devez savoir que vous n’êtes
pas seul. Des ressources sont à votre disposition.
Cette brochure a pour objectif de mieux vous informer sur la maladie
de Pompe.
A ce jour, les scientifiques ont identifié les mécanismes biologiques sous-jacents
à la maladie et des essais cliniques sont en cours afin d’évaluer un traitement
spécifique.
QU’EST-CE QUE LA MALADIE DE POMPE ?
La maladie de Pompe est une maladie génétique rare et invalidante qui touche à la fois les enfants
et les adultes. Bien que l’âge d’apparition et la sévérité des symptômes soient variables, la plupart
des patients présentent un affaiblissement musculaire progressif et des difficultés respiratoires
dues à une diminution de la force du diaphragme, le muscle principal de la respiration. Les nour-
rissons atteints de cette maladie présentent par ailleurs des problèmes cardiaques dus à un
affaiblissement du muscle du cœur, le myocarde.
La maladie de Pompe porte le nom du médecin hollandais J.C. Pompe,
qui a été le premier, en 1932, à décrire cette maladie chez un nourrisson.
Les personnes atteintes de la maladie de Pompe naissent avec un déficit en une enzyme connue
sous le nom d’alpha-glucosidase acide (GAA) ou maltase acide. Cette enzyme particulière est
responsable de la dégradation physiologique du glycogène, une molécule de sucre complexe,
dans un compartiment de la cellule qui s’appelle le lysosome.
Dans la maladie de Pompe, ce processus ne se déroule pas comme il devrait et le glycogène
s’accumule puis finit par altérer la fonction de la cellule musculaire.
x-16p maladie POMPE-2 6/03/06 15:46 Page 2

3
La maladie de Pompe est donc à la fois une maladie métabolique musculaire et une maladie
de surcharge lysosomale.
•La maladie de Pompe partage un élément commun, l’épuisement musculaire, avec plus de 40
maladies musculaires différentes (souvent appelées dystrophies musculaires ou myopathies).
•La maladie de Pompe, comme toutes les maladies de surcharge lysosomale, se caractérise par
l’incapacité de l’organisme à dégrader des molécules complexes au sein du lysosome.
L’image de gauche représente une cellule musculaire normale, tandis que l’image de droite
montre ce qui peut se passer dans la maladie de Pompe. A mesure que le glycogène s’accu-
mule dans les cellules, il entraîne une augmentation anormale du volume des lysosomes,
aboutissant finalement à une altération de la fonction musculaire.
CELLULE MUSCULAIRE NORMALE CELLULE MUSCULAIRE PATHOLOGIQUE
Lysosome
Fibre
musculaire
Fibre
musculaire
Glycogène
Lysosome rempli
de glycogène
x-16p maladie POMPE-2 6/03/06 15:46 Page 3

4
COMBIEN DE PERSONNES
SONT ATTEINTES DE LA MALADIE DE POMPE ?
Personne ne le sait de manière précise. On estime que la maladie concerne environ 1 naissance
sur 40 000 dans le monde. Des différences ont toutefois été observées selon les groupes
ethniques. Dans la population noire-américaine, par exemple, l’incidence de la maladie est plus
élevée, elle est estimée à environ 1 naissance sur 14 000. Le nombre exact de personnes atteintes
en France n’est pas connu, mais on estime qu’il pourrait être de quelques centaines de cas.
Compte tenu de ces chiffres, on considère la maladie de Pompe comme une maladie orpheline,
terme qui sert à désigner les maladies rares dont la prévalence (nombre de personnes souffrant
de la maladie) est inférieure à 200 000 aux Etats-Unis et ne dépasse pas 5 personnes sur 10 000
en Europe.
Comme la maladie de Pompe est souvent confondue avec des maladies plus courantes et que le
diagnostic peut être erroné, il est possible que les personnes atteintes de la maladie soient plus
nombreuses que ce que traduisent les estimations actuelles. Il existe par ailleurs certaines régions
du monde où les équipes médicales ne disposent pas des outils diagnostiques nécessaires et ne
sont pas en mesure de détecter une maladie aussi complexe.
COMMENT LA MALADIE DE POMPE
SE TRANSMET-ELLE ?
La maladie de Pompe se transmet par nos gènes. Les gènes contrôlent tous les processus physio-
logiques qui se déroulent dans notre corps, y compris la production de l’enzyme
GAA. Les personnes atteintes de la maladie de Pompe présentent un défaut au niveau du gène
qui permet la synthèse de GAA. Cela entraîne une production insuffisante, voire inexistante, de
GAA. Suivant la quantité d’enzyme produite, les symptômes peuvent apparaître plus ou moins
précocément chez les patients.
Chaque individu a deux copies (une copie sur chaque unité d’une paire de chromosomes) de
chacun des gènes qui constituent l’ADN humain. Une copie est transmise par la mère et l’autre
par le père. Il est important de garder cela à l’esprit pour comprendre comment les individus
peuvent naître avec la maladie de Pompe.
La maladie de Pompe se transmet du parent à l’enfant ; elle est considérée comme une maladie
transmise sur le mode autosomique récessif. Le terme autosomique signifie que le gène codant
pour la GAA est situé sur l’une des 22 paires de chromosomes appelés autosomes (les autosomes
sont les chromosomes qui n’ont pas d’action sur la détermination du sexe). Le terme récessif
indique que pour que la maladie se manifeste, un individu doit recevoir deux copies du gène
anormal, une de chaque parent. Les individus avec une seule copie du gène anormal sont
qualifiés de porteurs et ils ne présentent généralement pas de symptômes de la maladie.
Le fait que les deux parents soient porteurs ne signifie pas que chacun de leurs enfants va auto-
matiquement développer la maladie. En effet, un parent porteur a un gène normal et un gène
anormal. Du fait de la répartition aléatoire des chromosomes, lorsque deux parents sont porteurs
d’un gène anormal, il y a quatre cas de figure possibles pour les enfants qu’ils mettent au monde.
x-16p maladie POMPE-2 6/03/06 15:46 Page 4

5
Les quatre cas de figure possibles
lorsque deux parents sont porteurs :
1- L’enfant reçoit deux copies du gène anormal, une de chaque parent.
2- L’enfant reçoit un gène anormal de la mère et un gène normal du père.
3- L’enfant reçoit un gène anormal du père et un gène normal de la mère.
4- L’enfant reçoit deux copies du gène normal, une de chaque parent.
Note : la transmission de la maladie de Pompe n’est pas liée au sexe,
les hommes comme les femmes peuvent être touchés par la maladie
ou la transmettre.
Lorsque les deux parents sont porteurs, il y a donc 25 % de probabilité (1 cas sur 4) pour que
chaque enfant à naître reçoive deux copies du gène anormal et se présente avec la maladie de
Pompe. La probabilité que leur enfant reçoive deux gènes normaux et ne soit pas touché par la
maladie est identique. Si toutefois leur enfant reçoit une seule copie du gène anormal, il va devenir
porteur de la maladie. La probabilité que cela se produise est de 50 % (2 cas sur 4). Les porteurs
restent en bonne santé parce que la copie du gène normal produit suffisamment de GAA pour
dégrader le glycogène lysosomal.
Parents porteurs
2314
Individu
affecté
Porteurs Individu
non affecté
Mode de transmission autosomique récessif d’une maladie
x-16p maladie POMPE-2 6/03/06 15:46 Page 5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%