JFR 2010 - Radiologie Interventionnelle

JFR 2010 - Radiologie Interventionnelle
Publié le 08/11/2010, mis à jour le 20/06/2011 par
SFR
Article issu du Quotidien des JFR du vendredi 22 octobre
J Palussière
-
Unité de Radiologie Interventionnelle, Institut Bergonié, Bordeaux
La radiologie interventionnelle est devenue ces dernières années un moyen thérapeutique très utilisé en
cancérologie, offrant des indications très vastes. Elle intègre aussi bien des actes à visée antalgique ou
palliative (dérivation) que des actes visant à détruire des lésions tumorales par des moyens physiques
ou chimiques. Par exemple, lors de la prise en charge d
’
une fracture métastatique vertébrale, la
question du recours à une vertébroplastie est devenue incontournable. Le radiologue doit donc acquérir
la maîtrise des différents abords endovasculaire, endocanalaire, et transparenchymateux. Les outils
nécessaires à un repérage précis, à une approche sûre des cibles à atteindre, puis au guidage de
l
’
intervention sont multiples et en constant développement. Les avancées technologiques permanentes
dans le ciblage, le guidage et le contrôle en cours de traitement permettent de repousser toujours plus
loin les propositions thérapeutiques. Toutes les techniques d
’
imagerie (radiologie numérisée, scanner,
échographie, endoscopie, IRM) peuvent être utilisées. Parallèlement à cette maîtrise technique, une
implication permanente des radiologues interventionnels dans les réunions de concertation
pluridisciplinaire (RCP) est fondamentale, à divers titres. Nous avons tout à apprendre de la maladie
cancéreuse dans ces réunions afin de proposer le geste à bon escient et au bon moment pour le patient.
Il est également évident que notre présence est indispensable pour proposer ces outils aux oncologues
lors des prises de décision thérapeutiques. Un de nos atouts est d
’
évoluer dans des unités
diagnostiques : ce lien naturel est une force majeure pour organiser le suivi des patients, dépister
rapidement les problèmes et éventuellement proposer immédiatement des solutions. Le service rendu
au patient ne peut qu
’
en être amélioré. Il faut bien évidemment que nous soyons plus nombreux pour
assurer ce service. Il nécessite d
’
être proche du patient, avec une organisation solide basée sur des
consultations, un suivi post
-
thérapeutique immédiat, puis à distance, des comptes rendus
d
’
hospitalisation et l
’
établissement de relations avec le médecin traitant. Tout cela passe par la
formation et l
’
enseignement des plus jeunes, qui lors des stages dans les unités d
’
interventionnel, sont
pour la plupart enthousiastes, et très attirés par cette discipline. Sur ce point, la Fédération de
Radiologie Interventionnelle (FRI), créée en 2005 à l
’
initiative du Pr Joffre, constitue une structure
transversale au sein de la SFR, dont le but est de fédérer l
’
ensemble des radiologues interventionnels,
en respectant l
’
appartenance aux sociétés d
’
organes. La FRI vise entre autres à promouvoir la formation,
en organisant par exemple des cours aux JFR. Sans être exhaustif, un DIU de radiologie
interventionnelle en cancérologie existe aussi, mis en œuvre par l
’
Université Paris XI ; la SFICV propose
des initiations à l
’
embolisation périphérique sur simulateur ; en Europe, le CIRSE, par l
’
intermédiaire de
l
’
ESIR (European school of interventional radiology) organise de multiples cours dans différentes
universités européennes, et certains ont déjà eu lieu en France.
Toutes ces activités imposent l
’
existence dans l
’
établissement d
’
une structure technique adaptée
permettant d
’
effectuer ces actes en toute sécurité pour le patient, obéissant aux impératifs de
radioprotection d
’
une salle de radiologie et aux règles d
’
hygiène et de fonctionnement d
’
un bloc
opératoire. La coopération avec les équipes d
’
anesthésie est primordiale, car bien que ces interventions
soient moins agressives que la chirurgie, le recours à une anesthésie générale ou loco
-
régionale est
indispensable pour un déroulement dans les meilleures conditions.
Plusieurs axes de travail sont nécessaires au développement de la discipline. Certains actes de
radiologie interventionnelle ne figurent pas au tableau de la nomenclature, ce qui limite l
’
engagement
dans cette voie de certains établissements, mais la FRI et la SFR sont engagées dans des démarches
administratives pour une meilleure valorisation des actes. Le rapport de l
’
INCa consacré à la radiologie
interventionnelle en cancérologie souligne un maillage satisfaisant du territoire, mais parfois insuffisant
pour certaines thérapeutiques (radiofréquence, traitement de la douleur par RI) :
«
27 départements
sont dépourvus de centres polyvalents actifs de RI thérapeutique courante
»
.
D
’
autre part, étant donné les services rendus, le nombre d
’
actes effectués se multiplie ; se profile le
problème de l
’
exposition des patients aux radiations ionisantes nécessaires pour le guidage de ces
actes. Comme le précise André
-
Claude Lacoste dans l
’
introduction à la conférence Antoine Béclère 2010,
«
en France les expositions aux rayonnements ionisants ont augmenté de 57 % en 5 ans (rapport 2010
IRSN)
»
,à la fois en raison de la mutiplication des actes diagnostiques et interventionnels, mais aussi à
cause de l
’
augmentation des doses délivrées par les examens les plus performants (TEP, radiologie
interventionnelle). Les procédures de radiologie interventionnelle sont donc examinées de près par
l
’
ASN. Le guidage échographique se limite au foie et aux tissus mous. L
’
IRM, méthode non irradiante,
pourrait être privilégiée. L
’
IRM est un atout majeur pour le guidage et le pilotage de certaines de ces
interventions, avec la possibilité d'obtenir des cartographies de température lors des traitements par
ablathermie. Bien que la recherche fondamentale, en France, soit d
’
excellent niveau dans ce domaine,
très peu de centres hospitaliers ont pu développer l
’
IRM interventionnelle, en raison des
investissements nécessaires mais aussi du faible taux d
’
équipement IRM sur le territoire, poussant à
privilégier son utilisation pour les actes diagnostiques.
La recherche clinique doit être un effort permanent, pour prouver que certains actes sont plus que des
alternatives thérapeutiques. Ces dernières années, de nombreux PHRC et STIC répertoriés par l
’
INCa

sont la preuve d
’
un grand dynamisme.
Le côté
«
touche
-
à
-
tout
»
de la radiologie interventionnelle la met en relation avec de multiples
technologies et disciplines scientifiques. Il y a là d
’
importantes possibilités en recherche
translationnelle, qui vise à améliorer les transferts entre recherche fondamentale et applications
cliniques. Dans quelles directions aurons
-
nous à nous positionner dans le futur ? La cancérologie évolue
vers des traitements chroniques et souvent personnalisés, dans lesquels la part des thérapeutiques
ciblées est de plus en plus importante. Les outils d'évaluation de la réponse thérapeutique sont
maintenant fonctionnels et plus uniquement morphologiques. Il est tentant d'imaginer que ces outils
seront partie prenante de la radiologie interventionnelle du futur, où nous proposerions par exemple de
piloter un dépôt localisé de médicament, et éventuellement d'activer ce médicament une fois le site à
traiter atteint.
L
’
avenir est ouvert, immense au regard des progrès bio
-
technologiques qui s'annoncent, la discipline
propose des solutions thérapeutiques attendues par les patients… et par l
’
économie de la santé (peu
invasives, taux faibles de complications, séjours courts voire en ambulatoire).
Ce cycle de cours des JFR 2010 a donc pour but de vous faire partager la place importante prise ces
dernières années par la radiologie interventionnelle en cancérologie dans le traitement de la douleur,
des tumeurs primitives et des métastases. Une session sera consacrée aux biopsies. Seront abordés
aussi l'offre de soins sur le territoire, ainsi que les efforts conjugués de la FRI et de la SFR pour une
meilleure reconnaissance de ces actes.
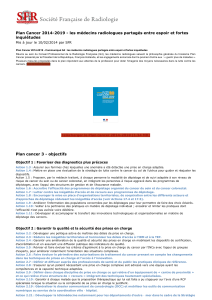
Fig 1 – Stabilisation d
’
une métastase de C1 d
’
un cancer mammaire par cimentoplastie sous guidage
scanner
1
/
2
100%